 ศ. นพ. สมศักดิ์ เทียมเก่า
ศ. นพ. สมศักดิ์ เทียมเก่า
สาขาประสาทวิทยา ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ มหาวิทยาลัยขอนแก่น
ประธาน service plan โรคหลอดเลือดสมองเขตสุขภาพที่ 7
บทนำ
ภาวะชักต่อเนื่อง หรือ status epilepticus (SE) นั้น เป็นภาวะฉุกเฉินหนึ่งที่ต้องรีบให้การรักษาหลังจากเริ่มมีอาการชักให้เร็ว เพื่อให้ผู้ป่วยหยุดชักเร็วที่สุด เซลส์สมองจะได้รับการกระทบกระเทือนน้อยที่สุด กรณีการชักเป็นแบบ generalized convulsive SE (GCSE) ซึ่งต้องรีบให้การรักษาตั้งแต่ 5 นาทีแรกของการชัก หรือเร็วกว่านั้น ซึ่งส่วนใหญ่แล้วการชักจะเกิดขึ้นที่บ้าน ที่ทำงาน ซึ่งไม่ได้เกิดขึ้นในโรงพยาบาล การให้การรักษาที่ดี ซึ่งผู้ป่วยควรได้รับการรักษานั้น ต้องมีผู้ที่มีความรู้และสติที่ดี ซึ่งส่วนใหญ่แล้วก็คือ ญาติของผู้ป่วย ได้ แก่ พ่อ แม่ หรือลูก ตลอดจนเพื่อนที่ทำงานของผู้ป่วยที่ได้รับการแนะนำและฝึกฝนอย่างดีจากทีมผู้ให้การรักษา การรักษาภาวะชักต่อเนื่องภายนอกโรงพยาบาลนั้น จึงเป็นสิ่งที่มีความสำคัญ และท้าทายอย่างมาก ผู้ทำการรักษาประกอบด้วย ญาติ เพื่อนผู้ป่วย หรือบุคลากรทางการแพทย์
อย่างไรก็ตาม การชักส่วนใหญ่นั้นไม่ได้เป็นการชักต่อเนื่องนานหลายนาที การชักส่วนใหญ่จะหยุดได้เอง และเมื่อรถพยาบาลพร้อมทีมสุขภาพเดินทางมาถึง ผู้ป่วยส่วนใหญ่มักหยุดชักแล้ว แต่ก็มักจะนำส่งห้องฉุกเฉินโรงพยาบาล เช่นเดียวกับญาติผู้ป่วยเมื่อพบว่ามีการชักเกิดขึ้นก็จะตกใจ และรีบนำผู้ป่วยส่งโรงพยาบาลอย่างรีบเร่ง โดยไม่ได้ให้การปฐมพยาบาลที่ถูกต้องก่อน ดังนั้น การรักษาผู้ป่วยที่มีอาการชักภายนอกโรงพยาบาลจึงเป็นประเด็นที่ต้องให้ความสนใจ ต้องแนะนำต่อผู้ป่วยและญาติอย่างเหมาะสมในการดูแลปฐมพยาบาลเบื้องต้น
การรักษาอาการชักภายนอกโรงพยาบาล
เมื่อเกิดอาการชักแบบ generalized tonic clonic seizures (GTCs) ผู้ป่วยจะหมดสติ เกร็งกระตุกทั้งตัว สร้างความตกใจต่อผู้พบเห็น แม้กระทั่งญาติที่เคยเห็นก็ตาม ซึ่งผู้พบเห็นจะให้การช่วยเหลือเบื้องต้น และรีบนำส่งโรงพยาบาลทันที หรือเรียกรถพยาบาลให้มารับ โดยการใช้ระบบการแพทย์ฉุกเฉิน 1669 นำส่งโรงพยาบาล ซึ่งที่ถูกต้องแล้วในการรักษาผู้ป่วยมีอาการชัก จำเป็นต้องนำส่งโรงพยาบาลเมื่อผู้ป่วยมีอาการชักมากกว่า 3 ครั้งใน 1 ชั่วโมง หรือกรณีเป็นการชักครั้งแรกในชีวิต หรือชักที่เกิดขึ้นในภาวะหญิงตั้งครรภ์และมีความดันโลหิตสูงร่วมด้วย (preeclampsia/eclampsia) หรือกรณีชักแล้วเกิดอุบัติเหตุจากการชัก เช่น น้ำร้อนลวก ไฟไหม้ กระดูกหัก แผลแตก เป็นต้น ซึ่งส่วนใหญ่แล้วผู้ป่วยที่เคยเป็นโรคลมชักมาก่อน กรณีมีอาการชักมักไม่มีความจำเป็นต้องนำส่งโรงพยาบาล ถ้าไม่ใช่เหตุผลข้างต้น
อย่างไรก็ตามจากการศึกษาในประเทศอังกฤษพบว่าในแต่ละปี รถพยาบาลนำส่งผู้ป่วยโรคลมชักประมาณปีละ 100,000 ครั้ง1 เสียค่าใช้จ่ายมากถึง 56 ล้านปอนด์2 จากการศึกษาหนึ่งในประเทศอังกฤษพบว่าประมาณ 1 ใน 5 ที่ใช้ระบบการแพทย์ฉุกเฉินนั้น ผู้ป่วยที่เกิดอาการชักไม่จำเป็นต้องนำส่งห้องฉุกเฉินโรงพยาบาล3 เหตุผลที่นำส่งโดยไม่จำเป็นนั้น เพราะทีมการแพทย์ฉุกเฉินที่ออกไปรับผู้ป่วยนั้นไม่มั่นใจในการประเมินอาการผู้ป่วยว่าจำเป็นต้องนำส่งห้องฉุกเฉินหรือไม่ และในระบบก็ไม่มีช่องทางอื่น ๆ ที่นำส่งได้ เช่น แผนกผู้ป่วยนอก เพื่อพบแพทย์เฉพาะทาง และกังวลใจต่อเหตุการณ์ไม่พึงประสงค์ที่อาจจะเกิดขึ้น ถ้าผู้ป่วยอาการทรุดลงภายหลัง
ผู้ป่วยที่เกิดอาการชัก และใช้บริการระบบการแพทย์ฉุกเฉิน เมื่อทีมที่ออกไปรับผู้ป่วยประเมินแล้วพบว่าเข้าได้กับกรณีต่อไปนี้ ไม่จำเป็นต้องนำส่งห้องฉุกเฉินโรงพยาบาล4 ได้แก่
- ผู้ป่วยมีอาการชักที่บ้านและหยุดชักแล้ว ฟื้นตัวเป็นปกติ สามารถดูแลตนเองต่อได้
- ผู้ป่วย หรือญาติสามารถสังเกตอาการ ตรวจวัดสัญญาณชีพเองได้
- ถ้ามีอาการรู้สึกไม่ดี สามารถประสานไปยังโรงพยาบาล หรือคลินิกแพทย์ประจำครอบครัวได้
- เจ้าหน้าที่ได้ให้คำแนะนำการดูแลตนเอง พร้อมเอกสารการดูแลตนเอง ซึ่งผู้ป่วย และญาติเข้าใจดี สามารถปฏิบัติตามคำแนะนำได้ และเห็นด้วยกับทีมผู้ให้การรักษา ลงชื่อรับทราบในเอกสารการดูแลตนเอง
- แนะนำให้พบแพทย์เฉพาะทาง เพื่อประเมินอาการ และแผนการรักษาต่อไปเมื่อพบแพทย์ครั้งต่อไป
การศึกษาในประเทศอังกฤษพบว่า ร้อยละ 20 ของผู้ป่วยโรคลมชักต้องเคยเข้ารับการรักษาที่ห้องฉุกเฉินโรงพยาบาลในแต่ละปี5 ซึ่งร้อยละ 90 ถูกนำส่งห้องฉุกเฉินด้วยรถพยาบาล6 และร้อยละ 50 รับไว้รักษาในโรงพยาบาล7 ระบบการแพทย์ฉุกเฉินมีความจำเป็นในการบริบาลผู้ป่วยชักครั้งแรก ผู้ป่วยที่มีภาวะชักต่อเนื่อง และผู้ป่วยที่เกิดอันตรายจากการชัก8,9 ซึ่งผู้ป่วยส่วนใหญ่ที่ถูกรถพยาบาลนำส่งหรือมารักษาที่แผนกฉุกเฉินไม่ได้มีภาวะฉุกเฉินที่ต้องเข้ารับการรักษาที่โรงพยาบาล แต่ผู้ป่วยเหล่านี้มีเพียงส่วนน้อยมากที่ถูกส่งปรึกษาแพทย์เฉพาะทาง เพื่อให้ได้รับการรักษาและคำแนะนำที่เหมาะสม ส่งผลให้ร้อยละ 60 ของผู้ป่วยเหล่านี้ก็ยังกลับมารักษาที่แผนกฉุกเฉินในรอบปี5 จากการประมาณการว่าร้อยละ 1 ของประชากรประเทศอังกฤษเป็นโรคลมชัก คือ 600,000 คน ร้อยละ 48 ไม่สามารถควบคุมอาการชักได้ เท่ากับ 288,000 คน ร้อยละ 31 มีการใช้บริการรถพยาบาล เท่ากับ 186,000 คน และนำส่งแผนกฉุกเฉินโรงพยาบาล ร้อยละ 20 เท่ากับ 120,000 คน และมารับการรักษาที่แผนกฉุกเฉินซ้ำตั้งแต่ 2 ครั้งขึ้นไป ร้อยละ 12 เท่ากับ 72,000 คน10 ส่งผลให้เกิดค่าการรักษาพยาบาลที่ไม่จำเป็นมีมูลค่าสูง
การบริการการแพทย์ฉุกเฉินนั้นทีมสุขภาพที่ออกไปกับรถพยาบาลต้องมีความสามารถในการให้การปฐมพยาบาลเบื้องต้นผู้ป่วยมีอาการชัก หรืออาการคล้ายชักได้อย่างเหมาะสม เพราะจะมีผู้ป่วยส่วนหนึ่งที่ต้องนำส่งแผนกฉุกเฉินโรงพยาบาล และส่วนหนึ่งไม่มีความจำเป็น ดังนั้นการคัดกรองผู้ป่วยที่มีความผิดปกติสงสัยว่าจะเป็นอาการชักต่อเนื่องนั้นทำได้ยากมากในสภาวะการรีบเร่งแข่งกับเวลา เพราะการรักษาภาวะชักต่อเนื่องที่ดี ต้องรีบให้การรักษาอย่างรวดเร็วเพื่อหยุดอาการชักให้เร็วที่สุด ซึ่งทีมนั้นต้องมีความสามารถในการคัดกรองผู้ป่วยได้เป็นอย่างดี ดังนั้นทีมที่ออกรับผู้ป่วยต้องได้รับการฝึกฝนในประเด็นนี้อย่างดี และสามารถให้การดูแลรักษาผู้ป่วยเบื้องต้นได้อย่างเหมาะสม โดยสมาคมโรคลมชักประเทศสหรัฐอเมริกา (American Epilepsy Society) ได้กำหนดว่าทีมการแพทย์ฉุกเฉินที่ออกไปกับรถพยาบาลนั้นสามารถให้ยา midazolam 10 mg ฉีดเข้าทางกล้ามเนื้อ หรือ lorazepam 4 mg ฉีดเข้าทางหลอดเลือดดำ หรือ diazepam 6-10 mg ฉีดเข้าทางหลอดเลือดดำได้11
การศึกษาโดย Guterman EL และคณะ12 ประเทศสหรัฐอเมริกา ศึกษาในผู้ป่วยที่ให้การวินิจฉัยภาวะชักต่อเนื่องจำนวน 9,176 คน พบว่า 7,665 คน รักษาด้วย midazolam, 1,264 คน รักษาด้วย lorazepam และ 245 คน รักษาด้วย diazepam รายละเอียดดังตารางที่ 1
ตารางที่ 1 การรักษาภาวะชักต่อเนื่องภายนอกโรงพยาบาล (prehospital)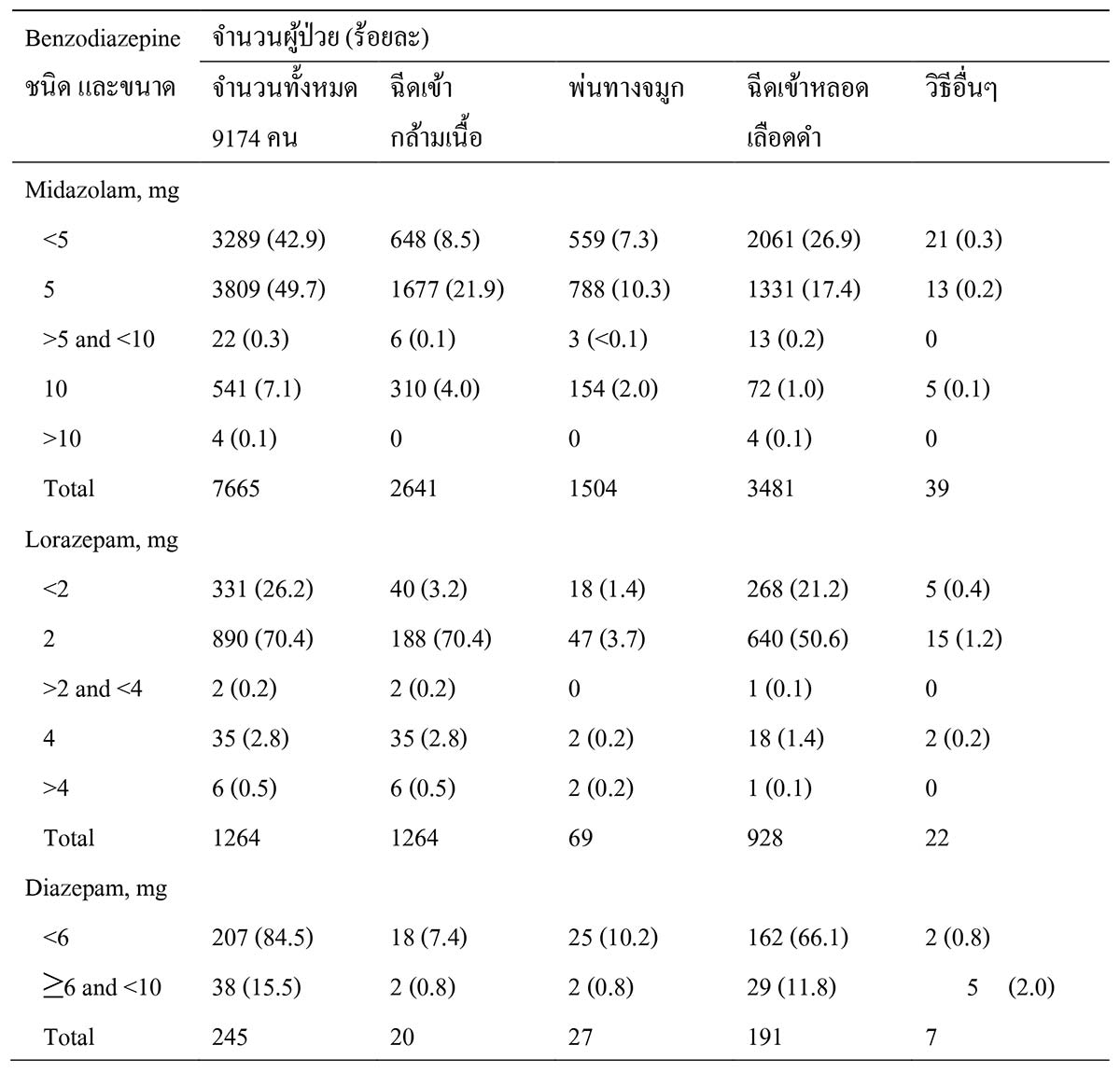 ที่มา : Guterman EL, Burke JF, Sporer KA. Prehospital treatment of status epilepticus in the United States. JAMA 2021; 326:1970-1.
ที่มา : Guterman EL, Burke JF, Sporer KA. Prehospital treatment of status epilepticus in the United States. JAMA 2021; 326:1970-1.
ตารางที่ 2 ภาวะชักต่อเนื่องเมื่อผู้ป่วยมาถึงแผนกฉุกเฉินโรงพยาบาล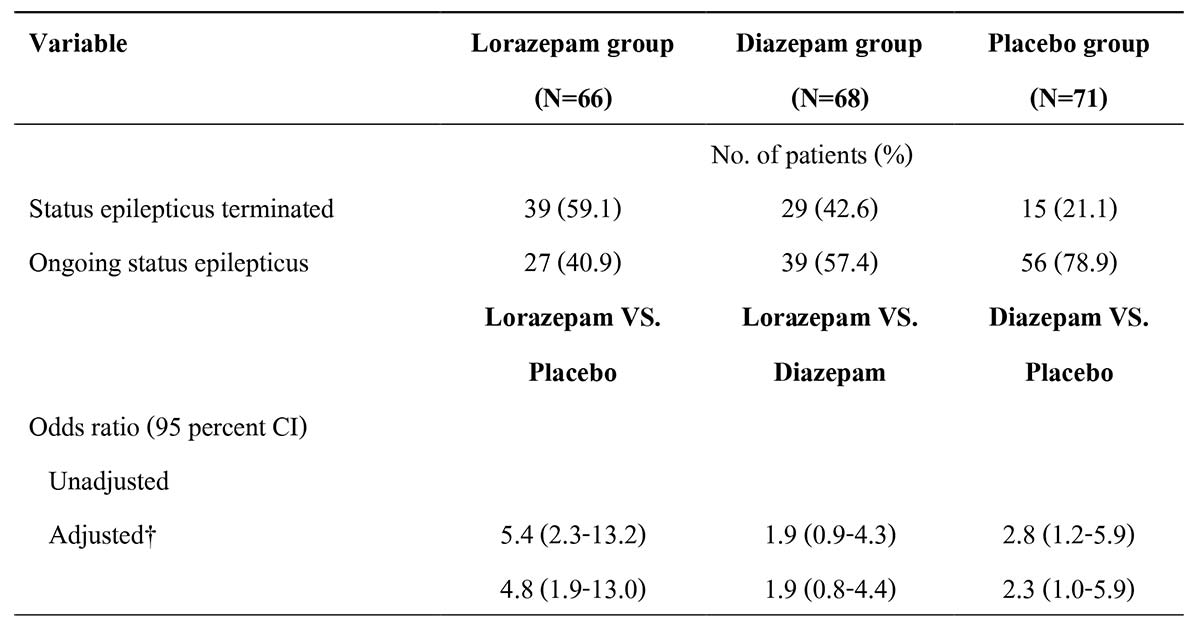 *CI denotes confidence interval.
*CI denotes confidence interval.
†Each odds ratio was adjusted for race or ethnic group, the intervals from the onset of status epilepticus to study treatment and from study treatment to arrival at the emergency department, and cause of status epilepticus within each prognostic group.
ที่มา : Alldgredge BK, Gelb AM, Isaacs SM, et al. A comparison of lorazepam, diazepam and placebo for the treatment of out-of- hospital status epilepticus. N Engl J Med 2001;345: 631-7.
ตารางที่ 3 ผลการรักษาภาวะชักต่อเนื่อง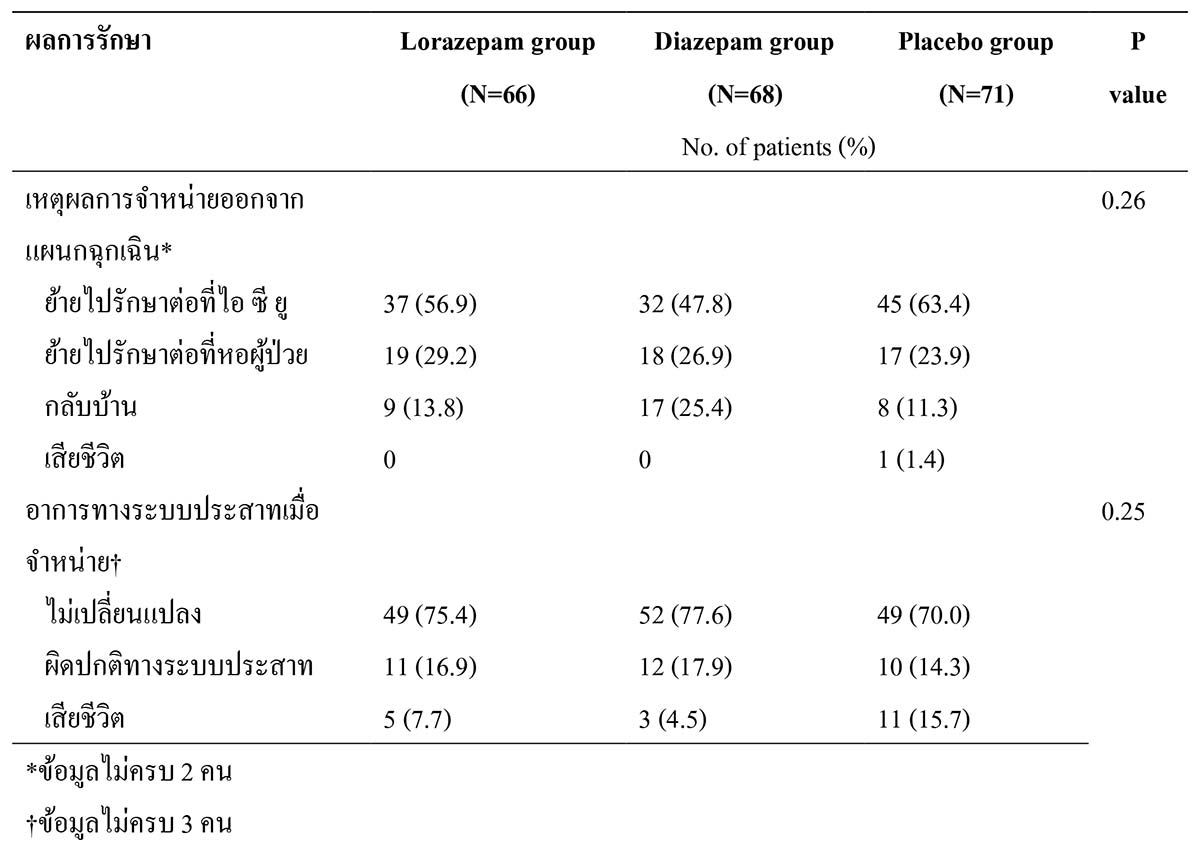 ที่มา : Alldgredge BK, Gelb AM, Isaacs SM, et al. A comparison of lorazepam, diazepam and placebo for the treatment of out-of- hospital status epilepticus. N Engl J Med 2001;345: 631-7.
ที่มา : Alldgredge BK, Gelb AM, Isaacs SM, et al. A comparison of lorazepam, diazepam and placebo for the treatment of out-of- hospital status epilepticus. N Engl J Med 2001;345: 631-7.
การรักษาด้วยการฉีด benzodiazepine เข้าทางหลอดเลือดดำนั้นต้องมีทีม paramedics เป็นผู้ให้การรักษา ถ้าจะให้ญาติผู้ป่วยเป็นผู้ให้การรักษาเบื้องต้นที่บ้าน พิจารณาให้การรักษาด้วย rectal diazepam ในกลุ่มผู้ป่วยเด็กสามารถควบคุมอาการชัก และลดการชักซ้ำได้16,17 จากการศึกษาดังกล่าวพบว่าสามารถลดอาการชักซ้ำได้ โดยในกลุ่มที่ได้รับการรักษามีค่ามัธยฐานเท่ากับ 0 ครั้งการชักต่อชั่วโมง ส่วนในกลุ่มที่ได้ยาหลอกมีค่ามัธยฐานการชัก 0.25 ครั้งต่อชั่วโมง และเมื่อติดตามอาการชักนาน 12 ชั่วโมง พบว่าในกลุ่มที่ได้รับการรักษาด้วย rectal diazepam พบว่าไม่มีการชักซ้ำเลย ร้อยละ 59 เทียบกับกลุ่มยาหลอก ร้อยละ 31 เด็กที่ได้รับการรักษาด้วย rectal diazepam นั้นมีภาวะง่วงนอน ซึมมากกว่ากลุ่มยาหลอก แต่ไม่มีภาวะกดการหายใจ ดังนั้นการใช้ rectal diazepam สามารถใช้รักษาภาวะชักซ้ำ เพื่อป้องกันการเกิดภาวะชักต่อเนื่องได้อย่างมีประสิทธิภาพและปลอดภัย
นอกจากนี้พบว่ามีการศึกษาเปรียบเทียบประสิทธิภาพของการใช้ lorazepam และ diazepam ชนิดฉีดเข้าหลอดเลือดดำในผู้ป่วยที่มีภาวะชักต่อเนื่องในโรงพยาบาล พบว่ากลุ่มที่ได้ยา lorazepam 4 mg นั้น ร้อยละ 78 หยุดชักในการรักษาครั้งแรก และร้อยละ 89 หยุดชักได้หลังการให้ยาซ้ำอีกครั้ง ซึ่งในกลุ่มที่ได้รับยา diazepam 10 mg พบว่าร้อยละ 58 หยุดชักในการรักษาครั้งแรก และร้อยละ 76 หยุดชักหลังการรักษาซ้ำ ซึ่งผลการรักษาของผู้ป่วยชักต่อเนื่องทั้ง 2 กลุ่มนั้นไม่พบความแตกต่างทางสถิติ18
จากการศึกษา PHTSE ยังพบว่ากลุ่มผู้ป่วยรักษาด้วยยา lorazepam ทางหลอดเลือดดำเทียบกับกลุ่มรักษาด้วยยา diazepam ทางหลอดเลือดดำ พบว่าสามารถหยุดภาวะชักต่อเนื่องภายนอกโรงพยาบาลได้ ร้อยละ 59.1 และ 42.6 ตามลำดับ ค่า odds การหยุดชักเมื่อผู้ป่วยมาถึงแผนกฉุกเฉินของกลุ่มที่ได้รับยา lorazepam เทียบกับกลุ่มที่ได้รับยา diazepam เท่ากับ 1.9 ค่าความเชื่อมั่น 95% 0.8-4.4 ซึ่งผลการรักษาทั้งหมดนั้นไม่มีความแตกต่างอย่างมีนัยสำคัญทางสถิติ15 เมื่อพิจารณาตามกลไกการออกฤทธิ์ของยา lorazepam พบว่าออกฤทธิ์ได้รวดเร็วและมีฤทธิ์อยู่ได้นานกว่า diazepam จึงเป็นที่มาของแนวทางการรักษาที่แนะนำให้ใช้ lorazepam เป็นยาลำดับแรกในการรักษา19
แนวทางการรักษาของหน่วยบริการการแพทย์ฉุกเฉินของประเทศอังกฤษแนะนำให้ญาติผู้ป่วยใช้ยา midazolam ทาง buccal เป็นอันดับแรกในการหยุดชักผู้ป่วยที่มีภาวะชักต่อเนื่องนานกว่า 5 นาที หรือชักซ้ำหลายครั้ง การใช้ midazolam ทาง buccal เหมาะสมกว่าการใช้ benzodiazepine ฉีดเข้าทางหลอดเลือดดำ หรือใช้ทาง rectal เนื่องจากญาติผู้ป่วยไม่สามารถใช้ยาทางหลอดเลือดดำได้ และการใช้ยาทาง rectal ก็ออกฤทธิ์ช้ากว่า midazolam ทาง buccal ถ้าผู้ป่วยไม่หยุดชักหลังได้ยานานมากกว่า 10 นาที ก็สามารถให้ซ้ำได้อีกครั้ง หรือถ้าทางทีม paramedics มาถึงที่เกิดเหตุแล้วสามารถให้ยา diazepam หรือ lorazepam ทางหลอดเลือดดำได้ และถ้าผ่านไป 10 นาทียังไม่หยุดชักก็สามารถให้ซ้ำด้วย diazepam หรือ lorazepam ทางหลอดเลือดดำได้อีกครั้ง20 หลังจากนั้นทีม paramedics ต้องรีบนำผู้ป่วยส่งโรงพยาบาลตามแนวทางข้างต้น ถ้าผู้ป่วยหยุดชัก แล้วรู้สึกตัวดี ไม่มีอุบัติเหตุที่รุนแรงเกิดขึ้น ไม่มีอะไรที่บ่งบอกว่าจะมีภาวะติดเชื้อ หรือไม่ใช่การชักครั้งแรกในเด็ก ก็ไม่จำเป็นต้องนำส่งแผนกฉุกเฉินโรงพยาบาล สามารถให้คำแนะนำและดูแลตนเองต่อที่บ้านได้อย่างปลอดภัย20
การศึกษาประสิทธิภาพของยา benzodiazepine ในการรักษาภาวะชักต่อเนื่องภายนอกโรงพยาบาลมีจำนวนมาก สรุปดังตารางที่ 4
ตารางที่ 4 ผลการศึกษาประสิทธิภาพยากลุ่ม benzodiazepine ในการรักษาภาวะชักต่อเนื่องภายนอกโรงพยาบาลหรือที่แผนกฉุกเฉิน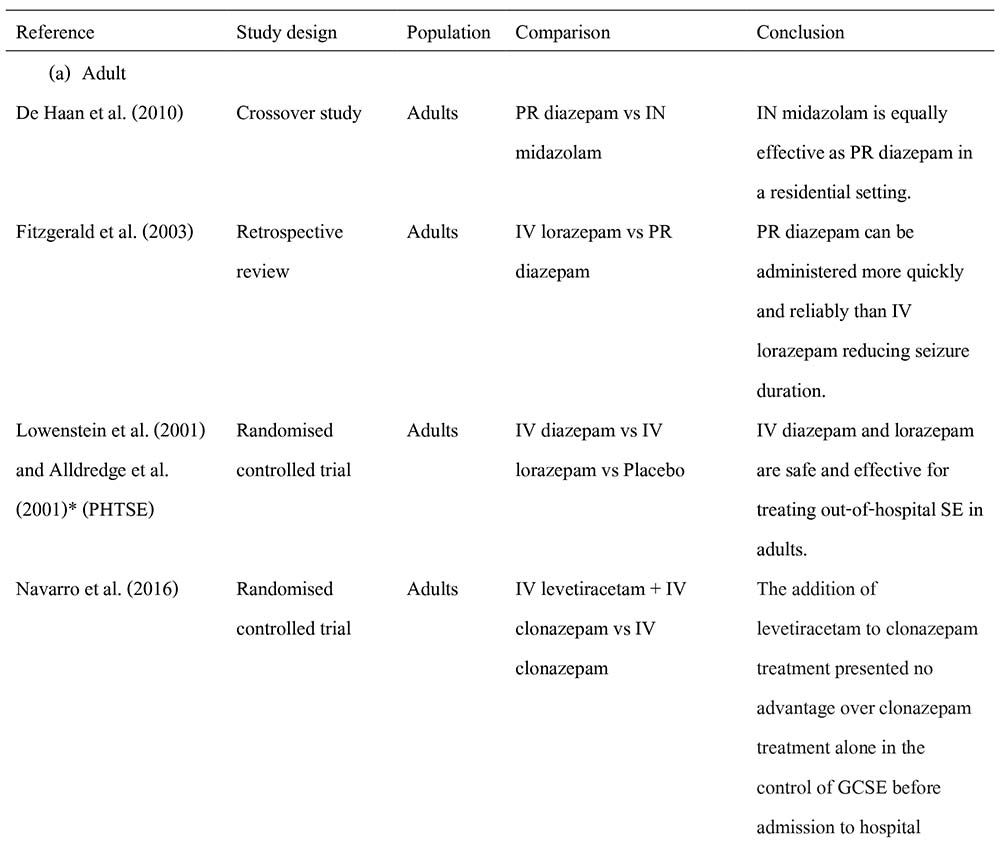
 ที่มา : Osborne A, Taylor L, Reuber M, et al. Pre-hospital care after a seizure: Evidence base and United Kingdom management guidelines. Seizure 2015; 24: 82-7.
ที่มา : Osborne A, Taylor L, Reuber M, et al. Pre-hospital care after a seizure: Evidence base and United Kingdom management guidelines. Seizure 2015; 24: 82-7.
การใช้ยา midazolam รักษาภาวะชักต่อเนื่องนอกโรงพยาบาลของทีม paramedics ในประเทศสหรัฐอเมริกา21 พบว่าผู้ป่วยจำนวน 1,537 คน ได้รับการรักษาด้วยยา midazolam ซึ่งผู้ป่วยทุกคนได้รับยาในขนาดที่ไม่เป็นไปตามคำแนะนำ มีทั้งขนาดที่ต่ำกว่า และสูงกว่า ผู้ป่วยกลุ่มที่ได้รับยา midazolam นั้นสามารถควบคุมอาการชักได้มากกว่ากลุ่มที่ไม่ได้รับยา และยังพบว่าผู้ป่วยที่ได้รับยา midazolam ขนาดสูงกว่าคำแนะนำนั้น จะมีผู้ป่วยได้รับยาซ้ำเพิ่มครั้งที่ 2 น้อยกว่ากลุ่มที่ได้รับยาขนาดต่ำกว่า และไม่มีผลเสียด้านกดการหายใจเกิดขึ้น
ผู้ป่วยภาวะชักต่อเนื่องที่ได้รับการรักษาด้วยยา benzodiazepine ภายนอกโรงพยาบาลบางคนต้องได้รับการใส่ท่อช่วยหายใจ (endotracheal tube) จากการศึกษา Rapid Anticonvulsant Medication Prior to Arrival Trial (RAMPART)22 ผู้ป่วยจำนวน 1023 คน พบว่าผู้ป่วยทั้งหมด 218 คนต้องได้รับการใส่ท่อช่วยหายใจ23 คิดเป็นร้อยละ 21 ประกอบด้วยการใส่ท่อช่วยหายใจภายนอกโรงพยาบาล 14 คน ร้อยละ 6.4 และใส่ท่อช่วยหายใจในโรงพยาบาลภายหลังเข้ารับการรักษาในโรงพยาบาล 204 คน ร้อยละ 93.6 ส่วนใหญ่ใส่ท่อช่วยหายใจภายใน 30 นาที เมื่อมาถึงโรงพยาบาล 133 ราย ร้อยละ 62 และ 71 ราย ใส่ท่อช่วยหายใจภายหลังจากนั้น ซึ่งพบว่าผู้ป่วยที่ใส่ท่อช่วยหายใจภายหลังจะมีอัตราการเสียชีวิตสูงกว่ากลุ่มผู้ป่วยที่ใส่ท่อหายใจก่อน ร้อยละ 14 และ 3 ตามลำดับ ค่า p เท่ากับ 0.002
สรุป
การรักษาผู้ป่วยภาวะชักต่อเนื่องต้องรีบให้การวินิจฉัย และให้การรักษาอย่างเหมาะสมรวดเร็ว เริ่มตั้งแต่การปฐมพยาบาลเบื้องต้น การให้ยาระงับการชักกลุ่ม benzodiazepine อย่างเหมาะสมทั้งขนาดและวิธีการใช้ ซึ่งควรมีการเผยแพร่ความรู้การดูแลผู้ป่วยภาวะชักต่อเนื่องต่อญาติผู้ป่วย ทีม paramedics ผู้ให้การดูแลผู้ป่วยเป็นทีมแรกก่อนนำส่งโรงพยาบาล ด้วยการทำคู่มือการดูแล การกำหนดรหัสภาวะฉุกเฉิน24 (emergency code) วิธีการให้ยาระงับชักกลุ่ม benzodiazepine ตั้งแต่ภายนอกโรงพยาบาล และที่แผนกฉุกเฉิน
- Dixon PA, Kirkham JJ, Marson AG, et al. National audit of seizure management in hospitals (NASH): results of the national audit of adult epilepsy in the UK. BMJ Open 2015;5:e007325.
- Ridsdale L, McCrone P, Morgan M, et al. Can an epilepsy nurse specialist-led self-management intervention reduce attendance at emergency departments and promote well-being for people with severe epilepsy? A non-randomised trial with a nested qualitative phase. Health Serv Deliv Res 2013;1.
- Day J. Care given to patients treated for epileptic seizure by the London ambulance service. London: London Ambulance Service Clinical Audit and Research Unit, 2011.
- Joint Royal Colleges Ambulance Liaison Committee. UK ambulance services clinical practice guidelines 2016. Bristol: Class Professional Publishing, 2016.
- Noble AJ, Goldstein LH, Seed P, Glucksman E, Ridsdale L. Characteristics of people with epilepsy who attend emergency departments: prospective study of metropolitan hospital attendees. Epilepsia 2012;53:1820–8.
- Pearson M, Marson T, Dixon P, Billington K. National audit of seizure management in hospitals: st elsewhere’s clinical report Available from: 2012.
- Dickson JM, Jacques R, Reuber M, Hick J, Campbell MJ, Morley R, et al. Emergency hospital care for adults with suspected seizures in the NHS in England 2007–2013: a cross-sectional study. BMJ Open 2018;8:e023352.
- Spitz MC, Towbin JA, Honigman B, Shantz D. Emergency seizure care in adults with known epilepsy. J Epilepsy 1996;9:159–64.
- National Institute for Health and Care Excellence. Treating prolonged or repeated seizures and status epilepticus Available from: 2019.
- McKinlay A, Morgan M, Noble A, Ridsdale L. Patient views on use of emergency and alternative care services for adult epilepsy: A qualitative study. Seizure 2020; 80:56-62.
- Glauser T, Shinnar S, Gloss D, et al. Evidence-based guideline: treatment of convulsive status epilepticus in children and adults: report of the Guideline Committee of the American Epilepsy Society. Epilepsy Curr 2016;16:48-61.
- Guterman EL, Burke JF, Sporer KA. Prehospital treatment of status epilepticus in the United States. JAMA 2021; 326:1970-1.
- Silbergleit R, Durkalski V, Lowenstein D, et al; NETT Investigators. Intramuscular versus intravenous therapy for prehospital status epilepticus. N Engl J Med 2012;366:591-600.
- Lowenstein DH, Alldredge BK, Allen F, et al. The prehospital treatment of status epilepticus (PHTSE) study: design and methodology. Control Clin Trials 2001; 22: 290-309.
- Alldgredge BK, Gelb AM, Isaacs SM, et al. A comparison of lorazepam, diazepam and placebo for the treatment of out-of- hospital status epilepticus. N Engl J Med 2001;345: 631-7.
- Dreifuss FE, Rosman NP, Cloyd JC, et al. A comparison of rectal diazepam gel and placebo for acute repetitive seizures. N Engl J Med 1998; 338: 1869-75.
- Cereghino JJ, Mitchell WG, Murphy J, et al. Treating repetitive seizures with a rectal diazepam formulation: a randomized study. The North American Disaster Study Group. Neurology 1998;51: 1274-82.
- Leppick IE, Derivan AT, Homan RW, et al. Double-blind study of lorazepam and diazepam in status epilepticus. JAMA 1983; 249:1452-4.
- Lowenstein DH, Alldredge BK. Current concepts status epilepticus. N Engl J Med 1998; 338: 970-6.
- Osborne A, Taylor L, Reuber M, et al. Pre-hospital care after a seizure: Evidence base and United Kingdom management guidelines. Seizure 2015; 24: 82-7.
- Guterman EL, Sanford JK, Betjemann JP, et al. Prehospital midazolam use and outcomes among patients with out-of-hospital status epilepticus. Neurology 2020; 95: e3203-12.
- Silbergleit R, Durkalski V, Lowenstein D, et al. Intramuscular versus intravenous therapy for prehospital status epilepticus. N Engl J Med 2012; 366:591–600.
- Vohra TT, Miller JB, Nicholas KS, et al. Endotracheal intubation in patients treated for prehospital status epilepticus. Neurocrit Care 2015 ; 23: 33–43.
- Strednya CM, Abendb NS, Loddenkemper T. Towards acute pediatric status epilepticus intervention teams: Do we need “Seizure Codes”? Seizure 2018; 58: 133-40.






