อ. พญ. นภวดี นพรัตน์
อ. พญ. นภวดี นพรัตน์
หน่วยต่อมไร้ท่อและเมแทบอลิซึม
สาขาวิชาอายุรศาสตร์ มหาวิทยาลัยสงขลานครินทร์
 รศ. ดร. นพ. นพดล เกียรติศิริโรจน์
รศ. ดร. นพ. นพดล เกียรติศิริโรจน์
หน่วยต่อมไร้ท่อและเมแทบอลิซึม
สาขาวิชาอายุรศาสตร์ มหาวิทยาลัยสงขลานครินทร์
SEA: Southern Endocrine Academy
Case Vignette
ผู้ป่วยหญิงไทยคู่ อายุ 54 ปี ปฏิเสธโรคประจำตัว ถูกนำส่ง รพ.ด้วยอาการหมดสติ เกร็งกระตุก
12 ชั่วโมงก่อนมา รพ. ทานอาหารมื้อเช้า หลังจากนั้นไม่ได้ทานอาหารอีกเลยตลอดวัน
5 นาทีก่อนมา รพ. ญาติมาพบหมดสติ จึงนำส่ง รพ. ณ ห้องฉุกเฉิน ตรวจระดับน้ำตาลในเลือดจากปลายนิ้ว 32 mg/dL ระดับน้ำตาลในเลือดจากหลอดเลือดดำ 23 mg/dL ผลตรวจอื่นเพิ่มเติมคือ insulin 16.89 uIU/mL, C-peptide 4.56 ng/mL, serum ketone negative, cortisol 20.1 ug/dL ทีมแพทย์ให้การรักษาโดยให้สารละลายน้ำตาลทางหลอดเลือดดำทันที หลังจากนั้น 5 นาที ผู้ป่วยตื่นดีเป็นปกติ ประวัติเพิ่มเติม ผู้ป่วยปฏิเสธการใช้ยาลดระดับน้ำตาลและปฏิเสธประวัติผ่าตัดลดน้ำหนัก แพทย์ให้การวินิจฉัย endogenous hyperinsulinemia โดยคิดถึงโรค insulinoma มากที่สุด ตรวจ abdominal computer tomography พบ 1.6×1.6×1.4 cm. peripheral interrupted nodular enhancing hypodense lesion at tail of pancreas
Approach to the Patient
ปัญหาที่นำผู้ป่วยมา รพ. คือ ภาวะหมดสติ ที่เกิดจากระดับน้ำตาลในเลือดต่ำ (hypoglycemia) แนวทางการสืบค้นสาเหตุ hypoglycemia เริ่มจากต้องยืนยันว่าผู้ป่วยมีน้ำตาลในเลือดต่ำจริง โดยใช้เกณฑ์ Whipple triad
Whipple triad ถูกกำหนดขึ้น ในปี ค.ศ. 1938 โดยศัลยแพทย์ชาวอเมริกันชื่อ Dr. Whipple ใช้เป็นเกณฑ์สำหรับผ่าตัดหน้าท้องเพื่อค้นหาก้อนที่ตับอ่อนในคนไข้ที่มีภาวะ hyperinsulinism1 เพราะยุคสมัยนั้นยังไม่มีเทคโนโลยีสำหรับทำภาพถ่ายรังสีคอมพิวเตอร์ พบว่าคนไข้ 34 รายจาก 39 รายที่เข้าเกณฑ์ Whipple triad เมื่อผ่าตัดหน้าท้อง พบก้อนเนื้องอกที่ตับอ่อนจริง และเมื่อผ่าตัดก้อนเนื้อออก อาการ hypoglycemia หายไป2 ต่อมาเมื่อสามารถถ่ายภาพรังสีในช่องท้องได้ จึงไม่ใช้เกณฑ์ดังกล่าวเพื่อผ่าตัดค้นหาก้อนที่ตับอ่อน ปัจจุบันเกณฑ์ Whipple triads ใช้ในการยืนยันว่าผู้ป่วยมีอาการน้ำตาลต่ำจริง (symptomatic hypoglycemia) ประกอบด้วย 3 ข้อดังนี้
- ระดับน้ำตาลในเลือด น้อยกว่าหรือเท่ากับ 55 mg/dL ในผู้ป่วยที่ไม่เป็นโรคเบาหวาน หรือน้อยกว่าหรือเท่ากับ70 mg/dL ในผู้ป่วยเบาหวาน
- มีอาการของระดับน้ำตาลต่ำ ได้แก่ neurogenic symptom ใจสั่น มือสั่น (adrenergic symptom) เหงื่อออก รู้สึกหิว ชา (cholinergic symptom) หรือ neuroglycopenic symptom ได้แก่ มีพฤติกรรมเปลี่ยนแปลง ชักเกร็ง หรือหมดสติ
- หลังได้สารน้ำที่มีน้ำตาล หรือทานอาหารที่มีน้ำตาล อาการกลับมาเป็นปกติ
ผู้ป่วยรายนี้เข้าเกณฑ์ Whipple triad ทั้งสามข้อ ขั้นตอนต่อมาคือ หาสาเหตุของระดับน้ำตาลในเลือดต่ำ วิธีที่นิยมใช้คือการแบ่งกลุ่มผู้ป่วยเป็นสองกลุ่มคือ ผู้ป่วยที่ลักษณะภายนอกสบายดี (seeming well) หรือผู้ป่วยไม่สบาย (ill or medicated individual) รายละเอียดดังตารางที่ 1
ตารางที่ 1 สาเหตุของการเกิดภาวะระดับน้ำตาลในเลือดต่ำ3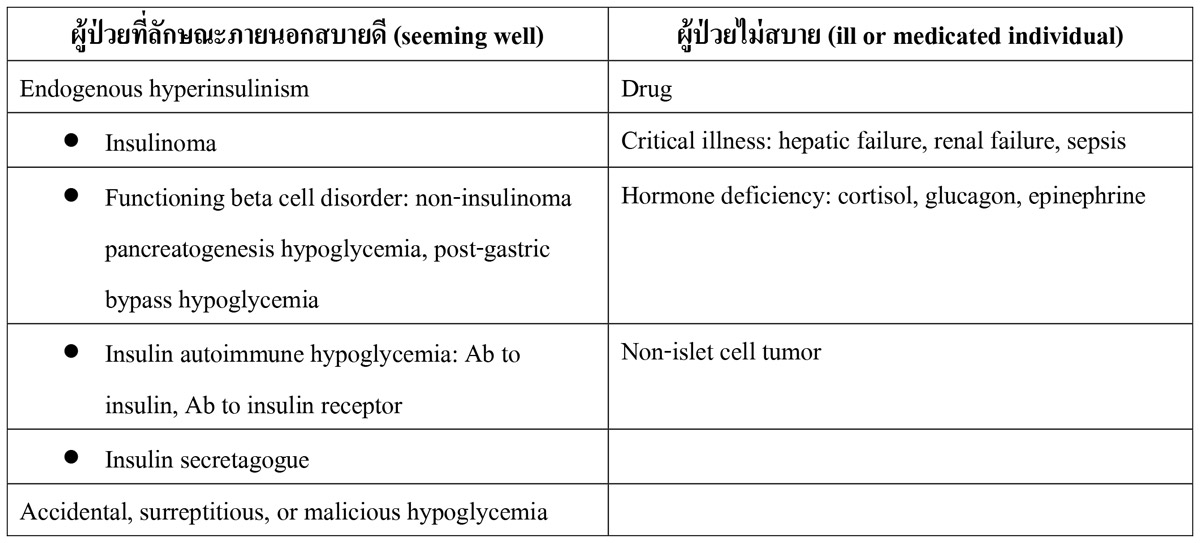
การแยกแต่ละสาเหตุต้องอาศัยประวัติ ช่วงเวลาที่เกิดระดับน้ำตาลในเลือดต่ำ (fasting หรือ postprandial) และจากการตรวจ critical lab ณ เวลาที่เกิดน้ำตาลในเลือดต่ำ นำมาแปลผลดังตารางที่ 2
ตารางที่ 2 การเปลี่ยนแปลงของค่าเลือดในแต่ละโรคเมื่อเกิดภาวะน้ำตาลในเลือดต่ำ3 Abbreviation: NIPHS=noninsulinoma pancreatogenous hypoglycemia syndrome, PGBH=post-gastric bypass hypoglycaemia, NITCH=Non-Islet Cell Tumor Hypoglycemia
Abbreviation: NIPHS=noninsulinoma pancreatogenous hypoglycemia syndrome, PGBH=post-gastric bypass hypoglycaemia, NITCH=Non-Islet Cell Tumor Hypoglycemia
หากไม่สามารถตรวจเลือดขณะเกิดน้ำตาลต่ำได้ ให้ทำ dynamic test คือ 72-hr fasting test และ mix meal test เพิ่มเติม ซึ่งไม่ได้กล่าวรายละเอียดในที่นี้
ผู้ป่วยรายนี้ไม่มีโรคประจำตัวมาก่อน อยู่ในกลุ่มลักษณะภายนอกสบายดี ไม่มีประวัติทานยาลดน้ำตาล หรือการผ่าตัดลดน้ำหนักมาก่อน อาการระดับน้ำตาลในเลือดต่ำเกิดตอน fasting เมื่อแปลผล critical lab เข้าได้กับ endogenous hyperinsulinemia คิดถึง insulinoma มากที่สุด เมื่อทำ CTWA พบก้อนที่ตับอ่อนจริง คำถามถัดมาคือลักษณะก้อนเข้าได้กับ insulinoma หรือไม่ จำเป็นต้องสืบค้นเพิ่มเติมก่อนส่งผู้ป่วยไปผ่าตัดหรือไม่
History of insulinoma
Insulinoma คือเนื้องอกต่อมไร้ท่อประสาท (neuroendocrine tumor: NET) ที่หลั่ง insulin มักพบที่ตับอ่อน เป็นสาเหตุอันดับหนึ่งของการเกิดระดับน้ำตาลในเลือดต่ำในผู้ป่วยที่ไม่ได้เป็นเบาหวาน อุบัติการณ์ของโรคเท่ากับ 0.7 – 4 รายต่อประชากรหนึ่งล้านคนต่อปี พบในผู้หญิงมากกว่าผู้ชาย ผู้หญิงพบโรคช่วงอายุ 50 – 60 ปี ผู้ชายพบโรคช่วงอายุ 40 – 50 ปี โดย 80 – 95% ของ insulinoma มีลักษณะไม่ดุร้าย (indolent) อีก 10 – 15% มีลักษณะดุร้ายหรือแพร่กระจาย (aggressive หรือ malignant)4
ผู้ที่พบโรค insulinoma เป็นคนแรกคือ ศัลยแพทย์ชาวอเมริกันชื่อ Dr. Sael Harris แพทย์สังเกตว่าคนไข้ที่ไม่ได้เป็นเบาหวานบางคน มีอาการเหมือนคนไข้เบาหวานที่ได้รับยา insulin เกินขนาด เขาตั้งทฤษฎีว่าอาจเกิดจากการหลั่ง insulin ที่มากเกินไปในร่างกาย ดังนั้นในอดีตจึงเรียกภาวะ endogenous hyperinsulinemia ว่า Harris syndrome7
Pathogenesis
ปกติกลไกการหลั่ง insulin จาก beta-cell เริ่มจากน้ำตาลเข้า GLUT1 ที่ผนังของ beta-cell น้ำตาลจะเข้าสู่กระบวนการ glycolysis โดย enzyme glucokinase เปลี่ยน glucose เป็น glucose-6-phosphate ระดับATP/AMP สูงขึ้น ทำให้ potassium-ATP channel ที่ผนังเซลล์ปิด เกิด depolarization ทำให้ voltage dependent Ca channel ที่ผนังเซลล์เปิด เกิด calcium efflux เข้าcell กระตุ้นให้เกิด exocytosis ของ insulin hormone ใน granule จะเห็นได้ว่าการหลั่ง insulin จะต้องมีน้ำตาลในเลือดเป็นตัวกระตุ้น
กลไกการเกิดโรค insulinoma เกิดจากความผิดปกติทางพันธุกรรม และ epigenetic โดยพบว่า อาจเกิดจาก activating T372R mutation ใน Yin Yang 1 gene ที่เป็น transcriptional activator of insulin gene หรือ loss of mutation of MEN1 gene หรือ methylation at promoter of insulin gene4 ทำให้มีการหลั่ง insulin โดยไม่ขึ้นกับระดับน้ำตาลในเลือด ทำให้เกิดภาวะระดับน้ำตาลในเลือดต่ำได้
Diagnostic test
การวินิจฉัยโรค insulinoma จะกระทำเมื่อผู้ป่วยมีระดับน้ำตาลในเลือดต่ำน้อยกว่า 45 mg/dl หรือ ต่ำกว่า 55 mg/dl ร่วมกับมีอาการแสดงของภาวะน้ำตาลต่ำ แล้วจึงส่งเลือดตรวจตามตารางที่ 2 แต่ในสถานการณ์ทั่วไป ผู้ป่วยมักปรับตัวโดยการรับประทานอาหารเพื่อป้องกันภาวะน้ำตาลในเลือดต่ำ (จึงมีน้ำหนักตัวเพิ่มขึ้นซึ่งเป็นผลจากการกินอาหารเพิ่มขึ้นอย่างต่อเนื่อง) ทำให้ไม่สามารถเจาะเลือดในขณะที่ระดับน้ำตาลในเลือดต่ำน้อยกว่าค่าที่กำหนดได้ เพื่อให้สามารถเจาะเลือดในขณะที่ผู้ป่วยมีระดับน้ำตาลในเลือดต่ำจริง แพทย์จึงมักรับผู้ป่วยไว้ในโรงพยาบาลแล้วทำการทดสอบที่ชื่อว่า 72 hour fasting test โดยให้ผู้ป่วยงดอาหารจนเกิดภาวะน้ำตาลในเลือดต่ำ แล้วจึงส่งตรวจ การส่งตรวจทางห้องปฏิบัติการ จะพบ insulin สูง C-peptide สูง ketone negative บ่งบอกว่าเป็น endogenous hyperinsulinism (ตารางที่ 2) ผู้ป่วย insulinoma แทบทุกรายจะเกิดภาวะน้ำตาลต่ำภายใน 72 ชั่วโมงหลังเริ่มการทดสอบ โดยทั่วไปการทดสอบมักสามารถหยุดได้ตั้งแต่ 48 ชั่วโมงแรก มีเพียงส่วนน้อยที่ต้องทำการทดสอบต่อจนครบ 72 ชั่วโมง หากครบ72 ชั่วโมงของการทดสอบแล้ว ผู้ป่วยยังไม่เกิดภาวะน้ำตาลในเลือดต่ำ สามารถวินิจฉัยว่าผู้ป่วยไม่มีภาวะ insulinoma9
Imaging for localization
การระบุตำแหน่งของเนื้องอกมีความสำคัญ เนื่องจากปัจจุบันการผ่าตัดเป็นการรักษาวิธีเดียวที่ทำให้หายขาดจากโรค ดังนั้นการจะผ่าตัดได้สำเร็จ แม่นยำ และลดการตัดเนื้อส่วนอื่นของตับอ่อน จะต้องระบุตำแหน่งก้อนให้ชัดเจนก่อนผ่าตัด ซึ่งถือเป็นความท้าทายอย่างมาก เพราะ insulinoma มักมีขนาดเล็ก (90% ขนาด < 2 cm, 66% ขนาด <1.5 cm และ 40% ขนาด <1 cm.) ทำให้บ่อยครั้งไม่สามารถระบุตำแหน่งก้อนจากการทำ imaging ทั่วไป จึงมีการศึกษาวิธีระบุตำแหน่งก้อนหลายวิธีด้วยกัน แบ่งออกเป็น non-invasive modalities และ invasive modalities
- CT abdomen เป็นทางเลือกแรก ในการระบุตำแหน่งของ insulinoma สามารถแสดงขอบเขตก้อน รวมถึงดูตำแหน่งแพร่กระจายได้ ลักษณะทั่วไปของ insulinoma ใน CT abdomen คือ enhancement ใน arterial phase เนื่องจากเป็นเนื้องอกที่มีหลอดเลือดแดงมาเลี้ยงปริมาณมาก ลักษณะที่พบไม่บ่อยแต่สามารถพบได้ใน CT abdomen คือ hypovascular, hypodensity post-contrast, hyperdensity pre-contrast, cystic mass, calcified mass หรือหากก้อนมีขนาดใหญ่อาจพบ post contrast heterogeinicity และ necrosis โดยลักษณะ necrosis, retroperitoneal invasion, nodular calcification บ่งบอกว่าเป็นเนื้อร้าย การตรวจด้วย CT abdomen สามารถเกิดผลลบลวงกรณีที่เนื้องอกอยู่ติดหลอดเลือด (โดยเฉพาะบริเวณ head and neck of pancrease), pedunculated morphology, non-hyperattenuating lesions post- contrast, หรือเนื้องอกอยู่ติดกับลำไส้เล็ก6
- MRI abdomen: เป็นทางเลือกที่สองในการระบุตำแหน่ง insulinoma สามารถระบุตำแหน่งได้แม่นยำ และระบุก้อนเนื้องอกขนาดเล็กได้ดีกว่า CT abdomen ลักษณะของ Insulinoma ที่พบใน MRI คือ low signal intensity ใน T1-weighted images และ high signal intensity on T2-weighted images และมีลักษณะ homogenous enhancement พบว่า ขนาดก้อนที่มากกว่า 2 cm. จะพบลักษณะ ring enhancement ได้6
- Molecular imaging ใช้หลักการที่ว่า neuroendocrine neoplasm (NEN) จะมีการแสดงออกของ peptide hormone receptor ที่จำเพาะที่ผิวเซลล์ ดังนั้นการใช้สารรังสี tag กับ peptide hormone จะตรวจจับตำแหน่งของเนื้องอกได้แม่นยำมากขึ้น เพิ่ม sensitivity และ specificity ในการระบุตำแหน่งก้อน มากไปกว่านั้นมีประโยชน์ในคนไข้ที่มีจำนวนก้อนที่ตับอ่อนหลายก้อน เพราะสามารถแยกระหว่าง functioning และ non-functioning neuroendocrine tumor ได้ (พบในกลุ่มคนไข้ MEN1) molecular imaging ที่ใช้ระบุตำแหน่ง insulinoma ได้แก่
- Somatostatin receptor SPECT/CT, PET/CT: ในกลุ่ม gastroenteropancreatic NEN มัก express somatostatin type 2 receptor (SSTR2) จึงมีการใช้ somatostatin analogue octreotide ระบุตำแหน่งเนื้องอก ต่อมาพัฒนาเป็นกลุ่ม 8Ga-DOTATOC/- DOTATATE/-DOTANOC PET/CT เนื่องจากใช้ระยะเวลาในการทำสั้นกว่า ทำให้สัมผัส radiation น้อยกว่า แต่พบว่าเมื่อนำมาใช้ระบุตำแหน่ง insulinoma ที่ไม่ดุร้าย sensitivity กลับไม่ดีนัก เพราะ insulinoma ที่ไม่ดุร้าย ไม่ค่อย express SSTR2 แต่ถ้าเป็นชนิดดุร้าย หรือแพร่กระจายจะสามารถระบุตำแหน่งได้ดี5
- 18F-DOPA: gastroenteropancreatic NEN สามารถ uptake DOPA และเกิดการ decarboxylation ใน cell เป็น 18F-Dopamine อย่างไรก็ตาม sensitivity ต่ำกว่าเมื่อเทียบกับ somatostatin receptor PET/CT 5
- Radiolabeled GLP-1 analogue จากการศึกษาพบว่า insulinoma ชนิดไม่ดุร้าย มีการแสดงออกของ GLP-1 receptor ที่ผิวเซลล์ปริมาณมากกว่า islet tissue ปกติถึง 5 เท่า จึงมีการใช้ GLP1 analogue ในการระบุตำแหน่ง insulinoma โดยสาร radiopeptide ที่สร้างขึ้นประกอบด้วย radioisotope (เช่น 68Ga, 111In) ต่อกับ exedin-4 ซึ่งเป็น GLP1 analogue สกัดจาก Gila monster ทำให้ไม่ถูกทำลายโดย Dipeptidyl peptidase enzyme-4 (DPP-4) ในร่างกายมนุษย์5
- Endoscopic ultrasound (EUS): เป็นหัตถการส่องกล้องที่มี ultrasound ผ่านทางเดินอาหาร เข้าไปยังบริเวณใกล้ตับอ่อน และฉายภาพของตับอ่อน เป็นวิธีที่มีความแม่นยำสูง ลักษณะของเนื้องอก insulinoma คือ homogeneously hypoechoic, รูปร่างกลม และ มีขอบเขตชัด โดย sensitivity ขึ้นกับตำแหน่งและขนาดของเนื้องอก จะสามารถระบุได้แม่นยำที่สุดที่บริเวณ head of pancreas และสามารถทำ Fine needle aspiration(FNA) เพื่อยืนยัน insulinoma ได้ด้วย อย่างไรก็ตามเป็นหัตการที่ขึ้นกับความชำนาญของแพทย์ และสามารถเกิดผลลบลวงในกลุ่ม body mass index ต่ำ เพศหญิง อายุน้อย
- Selective arterial calcium stimulation with hepatic venous sampling (SACST): เป็นวิธีระบุตำแหน่งก้อน insulinoma ที่แม่นยำที่สุด โดยใช้หลักการที่ว่า calcium conentration ที่สูงสามารถกระตุ้น insulinoma ให้หลั่ง insulin เข้าสู่ portal venous system และตรวจวัดได้จากมีการเพิ่มขึ้นของ insulin level ใน hepatic vein
- Intraoperative ultrasound ขณะผ่าตัดสามารถทำ ultrasound ช่วยเพิ่ม sensitivity ในการค้นหาตำแหน่ง insulinoma
วิธีระบุตำแหน่งก้อนตามที่ได้กล่าวมา มีsensitivity, specificity ข้อดี และข้อเสียแตกต่างกันดังสรุปในตารางที่ 3
ตารางที่ 3 Sensitivity, Specificity ของ imaging modalities ต่าง ๆ4
การรักษา4
- Supportive treatment: เป้าหมายเพื่อป้องกันระดับน้ำตาลในเลือดต่ำ โดยช่วงกลางวันแบ่งอาหารเป็นมื้อย่อย หลายมื้อ และเน้นอาหารที่มีการปลดปล่อยน้ำตาลอย่างช้า ๆ (slow carbohydrate release) ก่อนนอนควรมีการทานอาหารว่างเพื่อป้องกันการเกิดน้ำตาลต่ำช่วงกลางคืน และผู้ป่วยควรเจาะเลือดปลายนิ้วเพื่อตรวจระดับน้ำตาลในเลือดเป็นระยะ ช่วยคาดการณ์การเกิดน้ำตาลในเลือดต่ำได้ ในรายที่มีอาการรุนแรง จำเป็นต้องให้อาหารทางสายยางตอนกลางคืน หรือเปิดหลอดเลือดดำเพื่อให้สารละลายน้ำตาล
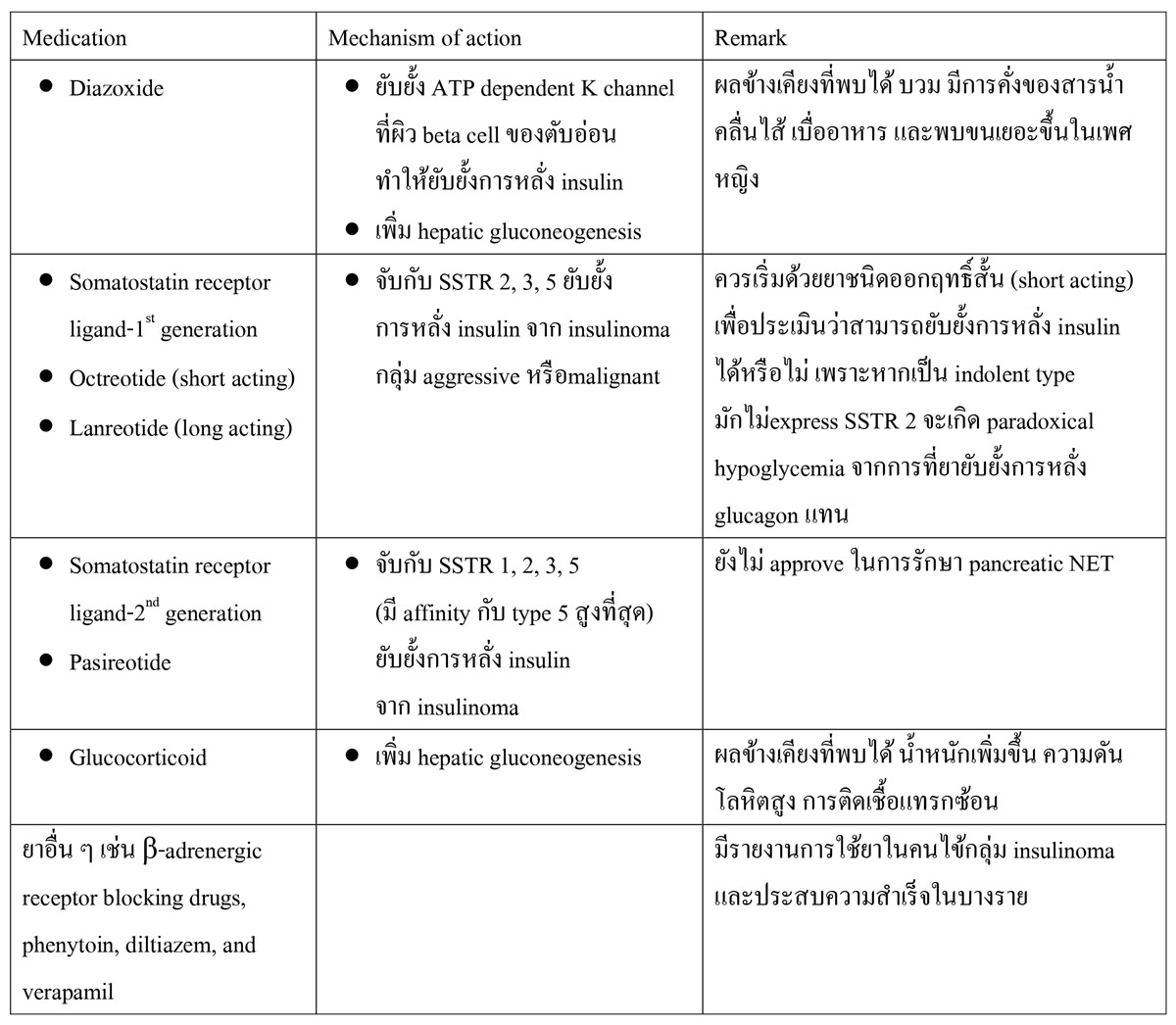
- Medication treatment มีการใช้ยาหลายชนิดเพื่อป้องกันระดับน้ำตาลในเลือดต่ำ กลไกการออกฤทธิ์ ผลข้างเคียงสรุปรายละเอียดดังตารางที่ 4
ตารางที่ 4 ยาที่ใช้รักษา insulinoma4
- Surgery and ablation4
การผ่าตัดเป็นการรักษาหลักของ insulinoma โดยวิธีการผ่าตัด จะขึ้นกับขนาดเนื้องอก ตำแหน่ง และจำนวนก้อน มีวิธีผ่าตัดแบบ laparoscopic, robot-assisted enucleation, pancreaticoduodenectomy
enucleation มักเลือกทำในกลุ่มที่ขนาดก้อนเล็ก (<2 เซนติเมตร) และตำแหน่งอยู่ห่างจาก main pancreatic duct หรือ common bile duct มากกว่า 2 – 3 มิลลิเมตร
ในรายที่ไม่สามารถผ่าตัดได้เนื่องจากมีโรคร่วมหลายอย่าง หรือตัดสินใจไม่ผ่าตัด อาจพิจารณาทำ curative EUS-guided radiofrequency ablation อย่างไรก็ตามยังไม่มีการศึกษาถึงผลการรักษาในระยะยาว
การรักษาในรายที่เป็น metastasis หรือ aggressive แนะนำทำ surgical debulking, SRL, PRRT, everolimus, sunitinib หรือการให้ยา cytotoxic therapy ซึ่งไม่ได้กล่าวละเอียดในที่นี้
.
สรุปผู้ป่วยรายนี้ เมื่อพิจารณาจากภาพถ่ายรังสีช่องท้อง พบว่าลักษณะก้อนที่ตับอ่อน กลม ขนาดเล็ก (น้อยกว่า 2 cm.) ก้อนเดี่ยวเข้าได้กับ insulinoma ส่วนลักษณะ hypodensity lesion ถึงแม้จะพบไม่บ่อยใน insulinoma แต่สามารถพบได้ ดังนั้นในผู้ป่วยรายนี้จึงไม่ได้ทำการสืบค้นระบุตำแหน่งก้อนเพิ่มเติม ได้ส่งปรึกษาศัลยแพทย์เพื่อวางแผนผ่าตัดต่อไป
ข้อมูลจาก
1. Endocrine PSU: หน่วยต่อมไร้ท่อฯ คณะแพทยศาสตร์ ม.อ.
2. Southern Endocrine Academy


- Brown LR. Whipple’s triad: the often-overshadowed legacy of Allen Oldfather Whipple. Br J Surg. 2021 Mar 12;108(2):e76. doi: 10.1093/bjs/znaa093. PMID: 33711118.
- WHIPPLE AO. Islet cell tumors of the pancreas. Can Med Assoc J. 1952 Apr;66(4):334-42. PMID: 14916373; PMCID: PMC1822426.
- Cryer PE, Axelrod L, Grossman AB, Heller SR, Montori VM, Seaquist ER, Service FJ; Endocrine Society. Evaluation and management of adult hypoglycemic disorders: an Endocrine Society Clinical Practice Guideline. J Clin Endocrinol Metab. 2009 Mar;94(3):709-28. doi: 10.1210/jc.2008-1410. Epub 2008 Dec 16. PMID: 19088155.
- Hofland J, Refardt JC, Feelders RA, Christ E, de Herder WW. Approach to the Patient: Insulinoma. J Clin Endocrinol Metab. 2024 Mar 15;109(4):1109-1118. doi: 10.1210/clinem/dgad641. PMID: 37925662; PMCID: PMC10940262.
- Christ E, Antwi K, Fani M, Wild D. Innovative imaging of insulinoma: the end of sampling? A review. Endocr Relat Cancer. 2020 Apr;27(4):R79-R92. PMID: 31951592
- Noone TC, Hosey J, Firat Z, Semelka RC. Imaging and localization of islet-cell tumours of the pancreas on CT and MRI. Best Pract Res Clin Endocrinol Metab. 2005 Jun;19(2):195-211. PMID: 15763695.
- de Herder WW, Klöppel G. One hundred years after the discovery of insulin and glucagon: the history of tumors and hyperplasias that hypersecrete these hormones. Endocr Relat Cancer. 2023 Jul 28;30(9):e230046. PMID: 37310813
- Okabayashi T, Shima Y, Sumiyoshi T, Kozuki A, Ito S, Ogawa Y, Kobayashi M, Hanazaki K. Diagnosis and management of insulinoma. World J Gastroenterol. 2013 Feb 14;19(6):829-37. PMID: 23430217; PMCID: PMC3574879.
- Service FJ, Natt N. The Prolonged Fast. The Journal of Clinical Endocrinology & Metabolism. 2000;85:3973-3974