ผศ. พญ. วลัยพร วังจินดา
ผศ. พญ. วลัยพร วังจินดา
สาขาวิชาโรคติดเชื้อและอายุรศาสตร์เขตร้อน ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์ศิริราชพยาบาล
ภาวะ sepsis ตามนิยามโดย The third international consensus definitions for sepsis and septic shock (Sepsis-3) คือ ภาวะที่มีการทำงานของอวัยวะผิดปกติรุนแรง อันเป็นผลมาจากการตอบสนองของร่างกายต่อการติดเชื้อ
ภาวะ septic shock เป็นภาวะย่อยของ sepsis โดยมีนิยาม คือ ภาวะที่ต้องใช้ยา vasopressor เนื่องจากมีความดันโลหิตต่ำ ที่ค่า mean arterial pressure < 65 mmHg หรือ serum lactate level ≥ 2 mmol/L แม้จะให้สารน้ำอย่างเพียงพอแล้ว
ภาวะ sepsis และ septic shock เป็นภาวะที่สัมพันธ์กับการเสียชีวิตที่สูง ดังนั้นการรักษาที่ถูกต้องเหมาะสมจึงมีความสำคัญมาก
ในปี 2021 องค์กร surviving sepsis campaign มีการออกแนวทางเวชปฏิบัติการดูแลผู้ป่วย sepsis และ septic shock โดยในส่วนของการให้ยาต้านจุลชีพ มีแนวทางที่มีรายละเอียดเพิ่มเติมจากแนวทางเวชปฏิบัติเดิมที่สำคัญดังนี้
1. แนะนำการเริ่มให้ยาต้านจุลชีพให้เร็ว
การเริ่มให้ยาต้านจุลชีพโดยเร็วมีผลช่วยลดอัตราการเสียชีวิต โดยในคำแนะนำล่าสุดนี้ตั้งเป้าหมายของช่วงเวลาที่ให้ยาต้านจุลชีพที่ยอมรับได้ ระหว่างการวินิจฉัยจนถึงการเริ่มให้ยาต้านจุลชีพ ตามความน่าจะเป็นของภาวะ sepsis และความรุนแรง จำแนกผู้ป่วย ดังแสดงในตารางที่ 1 โดยผู้ป่วยที่มีอาการหรืออาการแสดงของภาวะ sepsis ร่วมกับตรวจพบเชื้อก่อโรค หรือมีตำแหน่งติดเชื้อที่สงสัย แนะนำให้ยาต้านจุลชีพภายใน 1 ชั่วโมง ทั้งในกลุ่มที่มีและไม่มี septic shock ส่วนผู้ป่วยที่ไม่พบตำแหน่งติดเชื้อและไม่พบเชื้อก่อโรค แนะนำให้ยาต้านจุลชีพภายใน 1 ชั่วโมงเฉพาะกรณีมีภาวะ septic shock ร่วมด้วย หากไม่มีภาวะ septic shock แนะนำให้ใช้เวลาในการประเมินพิจารณาสาเหตุของอาการผิดปกติของผู้ป่วยเบื้องต้นก่อน
ตารางที่ 1 คำแนะนำระยะเวลาการเริ่มให้ยาต้านจุลชีพตามความน่าจะมีภาวะ sepsis และการมี/ไม่มี ภาวะ septic shock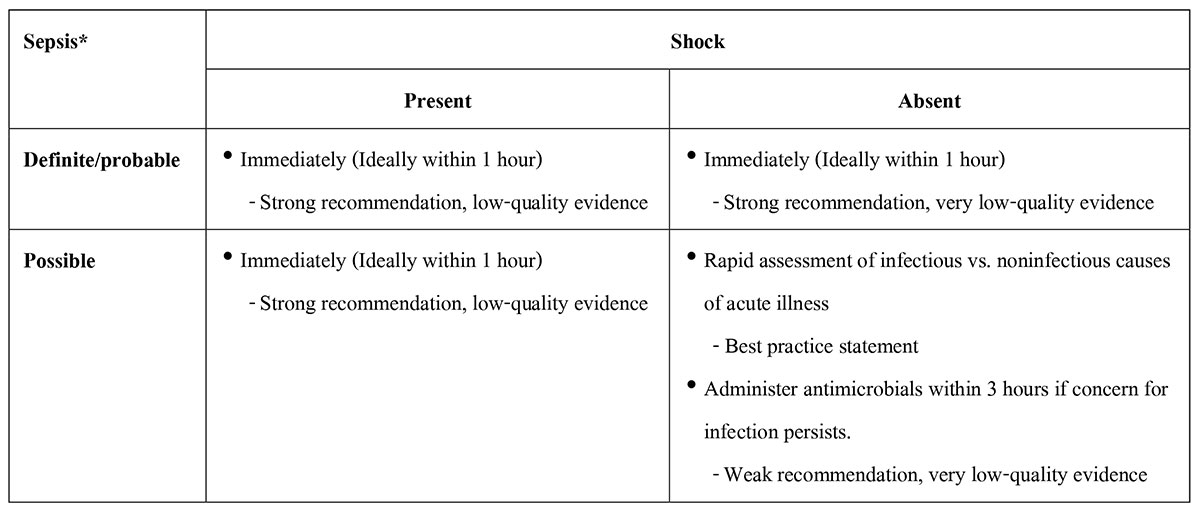 *Definitions: Definite: microbiologically confirmed, Probable: clinical presentation with suspected source of infection with isolation of pathogen, Possible: clinical presentation
*Definitions: Definite: microbiologically confirmed, Probable: clinical presentation with suspected source of infection with isolation of pathogen, Possible: clinical presentation
2. ไม่แนะนำให้ใช้ procalcitonin level ในการวินิจฉัยภาวะ sepsis/septic shock และอาจพิจารณาใช้ procalcitonin level ร่วมกับอาการทางคลินิกในการกำหนดระยะเวลาการรักษาด้วยยาต้านจุลชีพ
ในแนวทางเวชปฏิบัตินี้มีกล่าวถึงการใช้ procalcitonin ทางคลินิกอยู่ 2 ประเด็น คือ
- ใช้ในการช่วยวินิจฉัยการติดเชื้อแบคทีเรีย โดยตามหลักการแล้วการใช้ procalcitonin ร่วมกับการประเมินอาการทางคลินิกอาจช่วยในการแยกการติดเชื้อแบคทีเรียที่จำเป็นต้องให้ยาต้านจุลชีพ อย่างไรก็ตาม การศึกษาชนิด randomized controlled trial รวม 3 การศึกษา เปรียบเทียบการใช้หรือไม่ใช้ procalcitonin ในการช่วยวินิจฉัยการติดเชื้อแบคทีเรีย ไม่มีความแตกต่างกันในแง่ของอัตราการเสียชีวิต ระยะเวลาการนอนใน ICU หรือระยะเวลาการนอนโรงพยาบาล ดังนั้นจึงไม่แนะนำให้ใช้ procalcitonin ในการช่วยวินิจฉัยการติดเชื้อแบคทีเรียในผู้ป่วยที่มีภาวะ sepsis/septic shock ซึ่งคำแนะนำนี้สอดคล้องกับแนวทางเวชปฏิบัติสำหรับการดูแลผู้ป่วยที่มีปอดอักเสบติดเชื้อจากชุมชน ซึ่งแนะนำให้ตัดสินใจให้ยาต้านจุลชีพ หากสงสัยการติดเชื้อแบคทีเรีย โดยไม่ต้องคำนึงถึงระดับ procalcitonin
- ใช้ในการช่วยตัดสินใจการหยุดการให้ยาต้านจุลชีพ โดยในผู้ป่วยที่เริ่มต้นมีภาวะ sepsis/septic shock และได้รับการทำ source control ที่ดีแล้ว อาจใช้ระดับของ procalcitonin ร่วมกับอาการผู้ป่วยในการช่วยพิจารณาการหยุดยาต้านจุลชีพ โดยผลการศึกษาที่รวบรวมจากการศึกษาชนิด randomized controlled trial รวม 14 การศึกษา พบว่าการใช้ procalcitonin ในการช่วยกำหนดระยะเวลาการให้ยาต้านจุลชีพช่วยลดอัตราการเสียชีวิตได้ อย่างไรก็ตาม การศึกษายังมีข้อจำกัดหลายประเด็น ที่สำคัญได้แก่ ระยะเวลาการให้ยาต้านจุลชีพในหลายการศึกษายังนานกว่า 7 วัน และความถี่ในการติดตาม และระดับของ procalcitonin ที่ใช้เป็นเกณฑ์การหยุดยาต้านจุลชีพ ยังมีความแตกต่างกันในแต่ละการศึกษา ดังนั้นโดยรวมคุณภาพของหลักฐานจึงยังอยู่ในเกณฑ์ต่ำ
3. มีการจำแนกการให้ยาต้านจุลชีพในช่วงที่ยังไม่ทราบผลเพาะเชื้อ ตามความเสี่ยงการติดเชื้อดื้อยา
โดยที่สำคัญคือการพิจารณาความเสี่ยงการติดเชื้อกลุ่ม Gram-negative bacteria ปัจจัยเสี่ยงที่มีความสำคัญ ได้แก่ การติดเชื้อในโรงพยาบาล การได้รับยาต้านจุลชีพชนิดออกฤทธิ์กว้างภายใน 90 วัน การมีเชื้อดื้อยาในร่างกายหรือการติดเชื้อดื้อยาภายใน 1 ปี โดยหากผู้ป่วยมีความเสี่ยงดังกล่าวนี้ แนะนำพิจารณาให้ยาต้านจุลชีพ 2 ชนิด ในช่วงระหว่างรอผลเพาะเชื้อ โดยยาที่แนะนำคือยากลุ่ม Beta-lactam ร่วมกับ aminoglycoside ซึ่งน่าจะมีกลไกดื้อยาที่ต่างกัน
อย่างไรก็ตาม แนวทางเหล่านี้ก็ควรนำมาปรับใช้ให้เหมาะสมกับสถานการณ์ของแต่โรงพยาบาล เช่น กรณีที่สงสัยการติดเชื้อน้อยและอาการผู้ป่วยคงที่ ควรรอผลการตรวจเพิ่มเติมให้แน่ชัดก่อนการให้ยาต้านจุลชีพ การติดตามดูและอาการทางคลินิกที่ดีก็สามารถช่วยในการกำหนดระยะเวลาการรักษาได้โดยไม่จำเป็นต้องใช้การวัดระดับ procalcitonin หรือ การให้ยา 2 ชนิดในผู้ป่วยทุกรายอาจทำให้ผู้ป่วยได้รับยาต้านจุลชีพที่ไม่จำเป็นได้ จึงควรพิจารณาผู้ป่วยเป็นรายบุคคลร่วมด้วย หากยาต้านจุลชีพเพียง 1 ชนิด สามารถครอบคลุมเชื้อที่สงสัยได้ทั้งหมด ก็ไม่ได้จำเป็นต้องให้ยา 2 ชนิด
- Evans L, Rhodes A, Alhazzani W, et al. Surviving Sepsis Campaign: International Guidelines for Management of Sepsis and Septic Shock 2021. Crit Care Med. 2021 Nov 1;49(11):e1063-e1143.