รศ. พญ. นันตรา สุวันทารัตน์
รศ. พญ. นันตรา สุวันทารัตน์
วิทยาลัยแพทยศาสตร์นานาชาติจุฬาภรณ์ ม.ธรรมศาสตร์
และโรงพยาบาลธรรมศาสตร์เฉลิมพระเกียรติ
1. บทนำ (Introduction)
โรคติดเชื้อไข้กาฬหลังแอ่น (Invasive Meningococcal Disease) เกิดจากเชื้อแบคทีเรีย Neisseria meningitidis จัดเป็นภาวะฉุกเฉินทางการแพทย์ที่มีความสำคัญอย่างยิ่งและอาจเป็นอันตรายถึงชีวิตได้ แม้ว่าอุบัติการณ์ของโรคในภาพรวมจะพบได้ไม่บ่อย แต่มีความรุนแรงและมีการดำเนินโรคที่รวดเร็วมาก และมีอัตราการเสียชีวิต (case fatality rate) สูงถึงร้อยละ 10 – 15 แม้จะได้รับการรักษาอย่างทันท่วงที และอัตราการเสียชีวิตอาจพุ่งสูงถึงร้อยละ 40 ในกลุ่มผู้ป่วยที่มีภาวะติดเชื้อในกระแสเลือด (Meningococcemia) โรคนี้สามารถทำให้ผู้ป่วยทรุดหนักและเสียชีวิตได้ภายใน 12 – 24 ชั่วโมงนับจากเริ่มมีอาการ (รูปที่ 1) ทั้งนี้มีรายงานการระบาดแบบกลุ่มก้อน (cluster outbreak) ล่าสุดในกลุ่มนักศึกษาที่ประเทศอังกฤษในช่วงเดือนมีนาคม พ.ศ. 2569 (ค.ศ. 2026) นั้นเป็นเครื่องเตือนใจที่สำคัญให้แพทย์อายุรแพทย์และแพทย์เวชปฏิบัติทั่วไป ต้องตระหนักถึงความสำคัญของการวินิจฉัยและการรักษาที่รวดเร็ว เพื่อลดอัตราการเสียชีวิตและความพิการที่จะเกิดขึ้นกับผู้ป่วย
 รูปที่ 1 สรุปลักษณะทางคลินิกของผู้ป่วย Invasive Meningococcal Diseases (ภาพโดย รศ.พญ.นันตรา สุวันทารัตน์)
รูปที่ 1 สรุปลักษณะทางคลินิกของผู้ป่วย Invasive Meningococcal Diseases (ภาพโดย รศ.พญ.นันตรา สุวันทารัตน์)
2. ภาพรวมของระบาดวิทยา (Epidemiology)
- Global epidemiology: อุบัติการณ์ของ IMD ทั่วโลกมักพบการกระจายแบบสองช่วงอายุ (bimodal age distribution) โดยพบอุบัติการณ์สูงสุดในเด็กทารกอายุต่ำกว่า 1 ปี และพบจุดสูงสุดรองลงมาในกลุ่มวัยรุ่นและวัยทำงานตอนต้นอายุ 15 – 25 ปี เชื้อสายพันธุ์ที่ก่อโรคส่วนใหญ่ทั่วโลก ได้แก่ serogroup A, B, C, W, X และ Y โดยสายพันธุ์ B (MenB) เป็นสาเหตุหลักของการติดเชื้อในยุโรปและอเมริกาเหนือ ในขณะที่สายพันธุ์ W (โดยเฉพาะ clonal complex 11) มีแนวโน้มเพิ่มขึ้นทั่วโลกจากการเชื่อมโยงกับการเดินทางแสวงบุญ (Hajj และ Umrah) (รูปที่ 2)
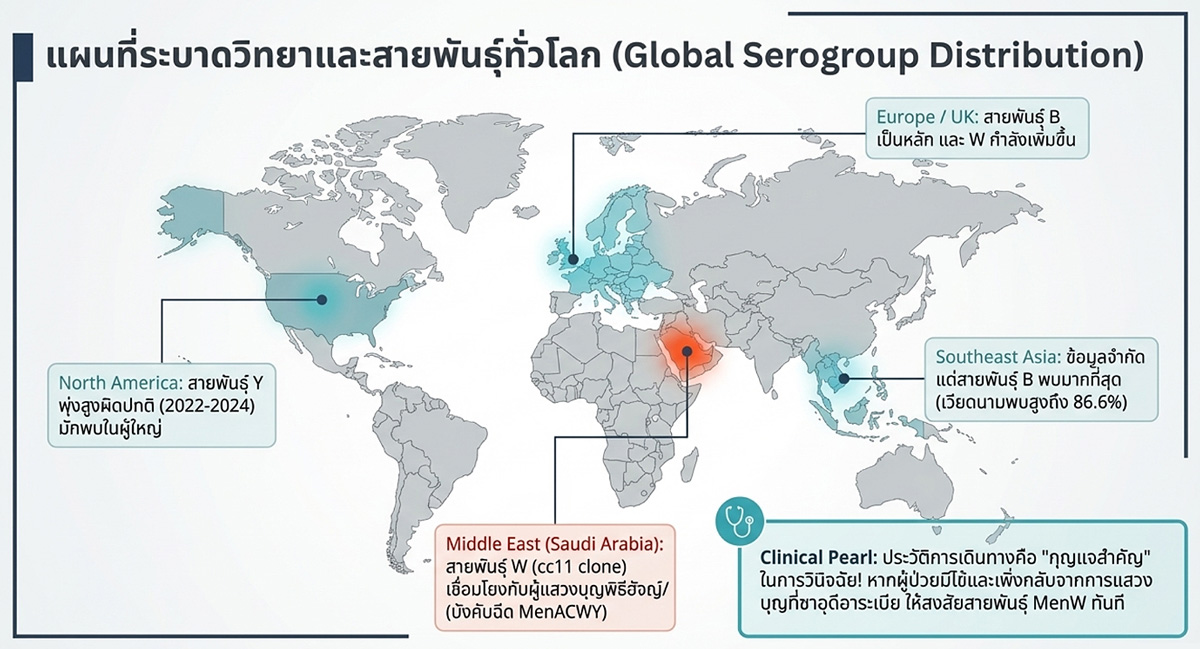
- สำหรับภูมิภาคเอเชียตะวันออกเฉียงใต้รวมถึงประเทศไทย อุบัติการณ์ของโรคอยู่ในระดับที่ต่ำมาก (น้อยกว่า 0.10 ต่อประชากรแสนคน) แต่อัตราการเสียชีวิตสูง (เคยมีรายงานสูงถึงร้อยละ 37.5 ในประเทศไทยเมื่อปี ค.ศ. 2012) สายพันธุ์หลักที่พบในภูมิภาคนี้คือ serogroup B
- กลุ่มเสี่ยง: บุคคลที่มีความเสี่ยงสูง ได้แก่ ผู้ที่มีภาวะม้ามบกพร่อง (asplenia หรือ splenic dysfunction), ผู้ป่วยที่มีความบกพร่องของระบบคอมพลีเมนต์ (complement deficiencies), ผู้ป่วยที่ได้รับยา complement inhibitor (เช่น eculizumab ซึ่งเพิ่มความเสี่ยงได้ถึง 1,000 เท่า), และผู้ที่อาศัยในสภาพแวดล้อมแออัด เช่น หอพักมหาวิทยาลัย หรือค่ายทหาร
3. Update สถานการณ์การระบาด
- สหราชอาณาจักร (United Kingdom) ในช่วงเดือนมีนาคม พ.ศ. 2569 เกิดการระบาดของ IMD ที่เขตเคนต์ (Kent) ประเทศอังกฤษ ซึ่งสะท้อนให้เห็นถึงรูปแบบทางระบาดวิทยาที่สำคัญ ดังนี้
- ลักษณะการระบาด: พบการระบาดเป็นกลุ่มก้อนในกลุ่มวัยรุ่นและวัยผู้ใหญ่ตอนต้น (อายุ 18-21 ปี) โดยเฉพาะนักศึกษามหาวิทยาลัยเคนต์ (University of Kent) และนักเรียนมัธยมปลายในท้องถิ่น ข้อมูล ณ วันที่ 20 มีนาคม พ.ศ. 2569 พบผู้ป่วยที่มีความเชื่อมโยงกับเหตุการณ์นี้รวม 34 ราย (ยืนยันผล 23 ราย และเข้าข่าย 11 ราย) โดยสายพันธุ์ก่อโรคหลักคือ MenB (ยืนยันแล้ว 18 ราย) ผู้ป่วยทุกรายมีอาการรุนแรงจนต้องเข้ารับการรักษาในโรงพยาบาล และมีผู้เสียชีวิต 2 ราย การระบาดนี้มีประวัติเชื่อมโยงกับการไปรวมตัวในสถานบันเทิงที่เมืองแคนเทอร์เบอรี ในรูปแบบ superspreader event
- การตอบสนองทางสาธารณสุข: มีการตอบสนองอย่างเร่งด่วนด้วยการทำ mass chemoprophylaxis จ่ายยาปฏิชีวนะป้องกันให้กับผู้สัมผัสใกล้ชิดและกลุ่มเสี่ยง รวมไปถึงการทำ ring vaccination ด้วยวัคซีนป้องกันสายพันธุ์ MenB อย่างรวดเร็วกว่า 1,000 ราย
- นัยสำคัญทางคลินิก: ประเด็นการลุกลามของโรคที่รวดเร็วในกลุ่มวัยรุ่น ซึ่งอาการเริ่มแรกมักดูคล้ายไข้หวัดใหญ่ทั่วไปหรืออาการเมาค้าง ทำให้การวินิจฉัยล่าช้า แพทย์ควรต้องมีระดับความสงสัยสูง (high index of suspicion) โดยเฉพาะในกลุ่มนักศึกษาหรือผู้ที่เดินทางกลับจากต่างประเทศ
- สถานการณ์ในประเทศไทย
สำหรับประเทศไทย การรายงานโรคยังคงพบได้ประปราย แต่มีความรุนแรงสูง ข้อมูลระหว่างวันที่ 1 มกราคม ถึง 17 มีนาคม พ.ศ. 2569 พบผู้ป่วยสะสม 5 ราย (รายงานผู้ป่วยจากจังหวัดนครศรีธรรมราช ยะลา นนทบุรี น่าน และอุดรธานี) และมีผู้เสียชีวิตถึง 3 ราย (รายงานผู้ป่วยจากจังหวัดนนทบุรี น่าน และอุดรธานี) แม้จะไม่พบความเชื่อมโยงโดยตรงกับการระบาดในต่างประเทศ แต่ความเสี่ยงของการพบผู้ติดเชื้อจากการแพร่ระบาดในต่างประเทศยังคงมี โดยเฉพาะในกลุ่มนักเรียนนักศึกษาที่เดินทางไปศึกษาต่อต่างประเทศ และกลุ่มผู้แสวงบุญทางศาสนา โดยเฉพาะในประชาชนทั่วไปในประเทศไทยที่ไม่ได้รับการฉีดวัคซีน MenACWY หรือ MenB เป็นวัคซีนพื้นฐาน การให้ความรู้และการตระหนักถึงโรคนี้จึงเป็นสิ่งสำคัญ - บทเรียนจากสถานการณ์การระบาด
เชื้อ N. meningitidis แพร่กระจายได้ง่ายในสภาพแวดล้อมที่ผู้คนอาศัยอยู่ร่วมกันอย่างใกล้ชิดและแออัด เช่น หอพัก สถานบันเทิง อาการของโรคในระยะแรกมักไม่จำเพาะเจาะจง ทำให้เกิดความล่าช้าในการรับการรักษา มาตรการทางสาธารณสุขเพื่อตัดวงจรการแพร่เชื้อ ทั้งการให้ยาปฏิชีวนะป้องกัน (antibiotic prophylaxis) และการให้วัคซีน จึงเป็นสิ่งที่ต้องดำเนินการอย่างรวดเร็ว
4. จุลชีววิทยาและพยาธิกำเนิด
meningitidis เป็นเชื้อแบคทีเรียแกรมลบรูปร่างกลมคู่ (Gram-negative diplococci bacteria) ที่สามารถแพร่กระจายการติดเชื้อผ่านทางละอองฝอยทางเดินหายใจ (respiratory droplets) หรือน้ำลายจากการสัมผัสผู้ป่วยอย่างใกล้ชิดเป็นเวลานาน ประชากรประมาณร้อยละ 5 – 10 อาจเป็นพาหะที่ไม่มีอาการ (asymptomatic nasopharyngeal carriers) โดยเฉพาะในกลุ่มวัยรุ่น ความรุนแรงของโรค (virulence) เกิดจากแคปซูลชนิดโพลีแซคคาไรด์ที่ช่วยให้เชื้อหลบหลีกการจับกินของเม็ดเลือดขาว (phagocytosis) และส่วนประกอบที่สำคัญที่สุดในการก่อให้เกิดภาวะช็อกคือ lipooligosaccharide (LOS) หรือ endotoxin ซึ่งคล้ายกับโครงสร้าง lipopolysaccharide (LPS) ในเชื้อแบคทีเรียแกรมลบอื่น ๆ แต่ไม่มี O-antigen side chain ซึ่งเป็นโครงสร้างที่กระตุ้นระบบภูมิคุ้มกันให้เกิด cytokine storm อย่างรุนแรง ส่งผลให้เกิดภาวะ septic shock และ DIC และอาจเกิดเลือดออกในต่อมหมวกไตที่เรียกว่า Waterhouse-Friderichsen syndrome จากการศึกษาพบว่าระดับของ endotoxin ในเลือดผู้ป่วยที่มีการติดเชื้อในกระแสเลือด (meningococcemia) นั้นสูงกว่าผู้ป่วยที่มีการติดเชื้อเยื่อหุ้มสมองอักเสบ (meningitis) อย่างเดียวถึง 1,000 เท่า
5. อาการทางคลินิก
การติดเชื้อแบบลุกลาม (invasive cases) มักแสดงออกใน 2 รูปแบบหลัก ซึ่งอาศัยการจดจำรูปแบบอาการ ดังนี้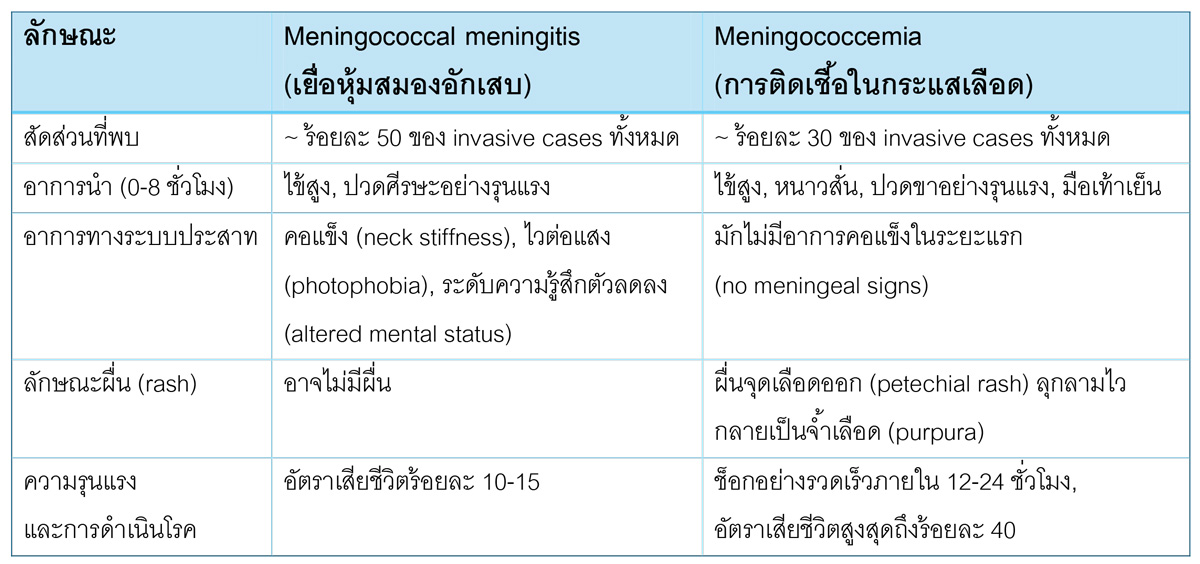 ข้อควรระวัง: สัญญาณอันตราย (red flags) ของโรคคือ ไข้ ปวดศีรษะ คอแข็ง และซึมลง อย่างไรก็ตาม ในผู้ใหญ่สูงอายุอาจไม่พบอาการคอแข็งที่ชัดเจน และในภาวะติดเชื้อในกระแสเลือด ผู้ป่วยอาจไม่มีผื่นเลยในระยะเริ่มแรก
ข้อควรระวัง: สัญญาณอันตราย (red flags) ของโรคคือ ไข้ ปวดศีรษะ คอแข็ง และซึมลง อย่างไรก็ตาม ในผู้ใหญ่สูงอายุอาจไม่พบอาการคอแข็งที่ชัดเจน และในภาวะติดเชื้อในกระแสเลือด ผู้ป่วยอาจไม่มีผื่นเลยในระยะเริ่มแรก
6. การวินิจฉัย
- การเจาะเลือด: ให้เจาะ Blood culture (Hemoculture) ทันทีก่อนเริ่มยาปฏิชีวนะ และหากสามารถทำได้ในกรณีที่ตรวจพบเชื้อแบคทีเรียในเลือด โดยเฉพาะการพบเชื้อแบคทีเรียติดสีแกรมลบ (gram-negative bacteria) ควรส่งตรวจทางอณูชีวโมเลกุลด้วยวิธี multiplex PCR จากเลือด เพื่อตรวจหาสารพันธุกรรมของเชื้อ N. meningitidis เนื่องจากมีความไวและความจำเพาะสูง และได้ผลตรวจภาคใน 2-4 ชั่วโมงหลังการตรวจพบเชื้อแบคทีเรียในเลือด นอกจากนี้ควรส่งตรวจระดับ lactate เพื่อการประเมินภาวะ sepsis และ septic shock
- การเจาะน้ำไขสันหลัง (Lumbar Puncture, LP): ควรทำ LP ก่อนให้ยาปฏิชีวนะ หากสามารถทำได้อย่างปลอดภัยและไม่ทำให้การให้ยาปฏิชีวนะล่าช้า อย่างไรก็ตาม มีข้อห้ามเด็ดขาด (contraindications) ในการทำ LP ได้แก่ ผู้ป่วยที่กำลังมีภาวะช็อก, มีภาวะระบบหายใจล้มเหลว, มีผื่น purpura ที่กำลังลุกลามอย่างกว้างขวาง, หรือมีสัญญาณของความดันในกะโหลกศีรษะสูง เช่น GCS น้อยกว่า 9, รูม่านตาผิดปกติ, มี focal neurological deficits โดยควรตรวจวิเคราะห์น้ำไขสันหลัง การตรวจย้อมสีแกรม (แต่มีโอกาสพบเชื้อได้ต่ำ แต่สามารถทำได้ทันทีและได้ผลที่รวดเร็ว) ควรส่งตรวจทางอณูชีวโมเลกุลด้วยวิธี multiplex PCR จากน้ำไขสันหลัง (meningoenchephalitis panel) โดยมีความไวและความจำเพาะสูงและควรส่งตรวการตรวจเพาะเชื้อแบคทีเรีย (CSF culture for bacteria) ควบคู่ไปด้วย แต่การเพาะเชื้อนั้นมีความไวในการตรวจวินิจฉัยโรคที่ต่ำกว่าการตรวจทางอณูชีวโมเลกุล และเชื้อนี้อาจต้องใช้สารเลี้ยงเชื้อพิเศษในการเพาะเชื้อ จึงควรแจ้งห้องปฏิบัติการจุลชีววิทยาก่อนการส่งตรวจ
- การตรวจทางรังสี: ไม่จำเป็นต้องส่งตรวจ CT brain ก่อนการทำ LP ในผู้ป่วยทุกราย แนะนำให้ทำ CT brain ก่อน LP เฉพาะเมื่อมีข้อบ่งชี้ว่าอาจมี space-occupying lesion หรือภาวะความดันในกะโหลกศีรษะสูง ห้ามชะลอการให้ยาปฏิชีวนะเพื่อรอทำ CT scan โดยเด็ดขาด ให้เจาะเลือด ให้ยาปฏิชีวนะ และประเมินเสถียรภาพของผู้ป่วยก่อนเสมอ
7. การรักษา (Treatment)
- Empiric antibiotics: ยาปฏิชีวนะอันดับแรกสำหรับผู้ป่วยที่สงสัย invasive meningococcal disease คือ ceftriaxone ทางหลอดเลือดดำในขนาดสูงสุด เช่น 2 g IV ทุก 12 ชั่วโมงในผู้ใหญ่ ทั้งนี้เพื่อให้ครอบคลุมการติดเชื้อในระบบประสาท โดยหากผู้ป่วยมีข้อห้ามใช้ ceftriaxone ให้พิจารณาใช้ cefotaxime
- กรณีแพ้ยา: หากเป็นการแพ้แบบไม่รุนแรง ยังคงสามารถใช้ ceftriaxone ได้ แต่หากเป็นภูมิแพ้รุนแรงชนิด anaphylaxis ควรปรึกษาแพทย์ผู้เชี่ยวชาญด้านโรคติดเชื้อ
- Corticosteroids: ในผู้ป่วยที่สงสัย bacterial meningitis ให้พิจารณาให้ยา dexamethasone ทางหลอดเลือดดำพร้อมกับ หรือก่อนการให้ยาปฏิชีวนะทันที หากทราบภายหลังว่าเชื้อก่อโรคคือ N. meningitidis ให้หยุดยา dexamethasone โดยมีข้อควรระวังคือ ไม่แนะนำให้ใช้ corticosteroids ในผู้ป่วย meningococcal septic shock ที่ไม่มีเยื่อหุ้มสมองอักเสบร่วมด้วย ยกเว้นใช้เป็น low-dose ในกรณีช็อกที่ไม่ตอบสนองต่อสารน้ำและยากระตุ้นความดัน
- Septic shock management: เน้นการให้สารน้ำทางหลอดเลือดดำและการให้ยา vasopressors ทันที
8. การป้องกันและควบคุมโรค (Infection Control & Public Health)
- Isolation Precautions: ใช้มาตรการ droplet precautions สำหรับผู้ป่วยทุกรายจนกว่าจะได้รับยาปฏิชีวนะที่เหมาะสมอย่างน้อย 24 ชั่วโมง
- Chemoprophylaxis: ผู้สัมผัสใกล้ชิด (close contacts) ต้องได้รับยาปฏิชีวนะป้องกันโดยเร็วที่สุด โดยพิจารณาให้ภายใน 24 ชั่วโมงหลังสัมผัสผู้ป่วย ยาที่แนะนำ ได้แก่
- Ciprofloxacin 500 mg รับประทานครั้งเดียว (อย่างไรก็ตาม CDC ในสหรัฐฯ ได้มีคำเตือนในปี 2024 ถึงอัตราการดื้อยา Ciprofloxacin ที่เพิ่มขึ้น หากพบในพื้นที่ที่มีการดื้อยา ให้พิจารณาใช้ยาอื่นแทน)
- Rifampin 600 mg รับประทานทุก 12 ชั่วโมง เป็นเวลา 2 วัน (ห้ามใช้ในหญิงตั้งครรภ์)
- Ceftriaxone 250 mg ฉีดเข้ากล้ามเนื้อครั้งเดียว (ปลอดภัยในหญิงตั้งครรภ์)
9. วัคซีน
- MenACWY (Quadrivalent conjugate vaccine): เช่น Menveo, Nimenrix, MenQuadfi ป้องกันสายพันธุ์ A, C, W, และ Y แนะนำในกลุ่มวัยรุ่น และข้อบังคับสำหรับผู้แสวงบุญ (Hajj/Umrah)
- MenB (Protein-based vaccine): เช่น Bexsero (4CMenB) และ Trumenba (MenB-fHbp) มีประสิทธิภาพสูงในการหยุดยั้งการระบาดของสายพันธุ์ B ดังเช่นในเหตุการณ์ที่อังกฤษ
- MenABCWY (Pentavalent vaccine): วัคซีนชนิดรวม 5 สายพันธุ์ เช่น Penbraya และ Penmenvy ได้รับการอนุมัติล่าสุดในปี 2023 – 2025 ช่วยลดจำนวนเข็มที่ต้องฉีดในวัยรุ่นและกลุ่มเสี่ยงได้อย่างมาก
10. Clinical Pearls & Pitfalls
- Missing early meningococcemia: ผู้ป่วยภาวะติดเชื้อในกระแสเลือดมักไม่มีผื่นในระยะเริ่มต้น (อาจพบสูงถึงร้อยละ 20 – 30) สัญญาณบ่งชี้ในช่วงแรก คือ อาการไข้สูงร่วมกับอาการปวดขาอย่างรุนแรงและมือเท้าเย็น ซึ่งสะท้อนถึง early septic shock
- Underestimating rash: หากพบผื่นชนิด non-blanching petechiae ลุกลามอย่างรวดเร็ว แม้จะมีเพียงเล็กน้อย ให้สันนิษฐานไว้ก่อนว่าเป็น meningococcal disease และทำการรักษาทันที
- Delay in antibiotics for LP/CT brain: การล่าช้าในการให้ยาปฏิชีวนะส่งผลเสียต่ออัตราการรอดชีวิตอย่างชัดเจน ห้ามรอผล CT brain หรือรอเจาะน้ำไขสันหลัง หากทำให้การให้ยาปฏิชีวนะต้องล่าช้าเกิน 1 ชั่วโมง
- Contraindication for LP: การทำ LP ในผู้ป่วยที่มีภาวะช็อก หายใจล้มเหลว หรือมีผื่น Purpura ลุกลามอย่างรวดเร็ว เป็นข้อห้ามเด็ดขาด เนื่องจากอาจทำให้ผู้ป่วยทรุดหนักอย่างฉับพลันและอันตรายถึงชีวิต
- Re-evaluating “flu-like” symptoms in at-risk groups: อาการปวดศีรษะ ปวดเมื่อยตามตัว และไข้ ในกลุ่มนักศึกษาที่อยู่ในหอพักหรือผู้ที่เพิ่งเดินทางกลับจากพื้นที่เสี่ยง อาจไม่ใช่ไข้หวัดใหญ่ธรรมดา แพทย์ต้องมีความสงสัยการติดเชื้อนี้ (High index of suspicion) ในผู้ป่วยกลุ่มเสี่ยง
สรุป
โรคติดเชื้อไข้กาฬหลังแอ่น (Meningococcal Disease) ถือเป็นภาวะฉุกเฉินทางการแพทย์ที่เป็น “ภัยเงียบที่ร้ายแรง” ทั้งนี้การระบาดในประเทศอังกฤษตลอดจนจำนวนผู้เสียชีวิตในประเทศไทยเมื่อไม่นานมานี้ เป็นข้อมูลที่ย้ำเตือนให้แพทย์ควรมีความตระหนักรู้และสามารถวินิจฉัยโรคนี้ได้อย่างรวดเร็ว โดยเฉพาะในกลุ่มประชากรเสี่ยง การให้ยาปฏิชีวนะทางหลอดเลือดดำอย่างเร่งด่วนที่สุดโดยไม่ชะลอรอผลการตรวจทางรังสีหรือน้ำไขสันหลังนั้นมีผลอย่างยิ่งในการรักษาผู้ป่วย นอกจากนี้การตื่นตัวทางสาธารณสุขและการใช้วัคซีนป้องกันในสถานการณ์ที่เหมาะสม เป็นเครื่องมือที่สำคัญในการควบคุมโรคร้ายแรงนี้
เอกสารอ้างอิง
1. กรมควบคุมโรคติดต่อ
2. Meningitis and meningococcal disease: recognition, diagnosis and mangement; NICE guideline Published 19 March 2024