 ศ. พญ. สมลักษณ์ จึงสมาน
ศ. พญ. สมลักษณ์ จึงสมาน
สาขาต่อมไร้ท่อและเมตะบอลิสม ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์ มหาวิทยาลัยศรีนครินทรวิโรฒ
สมาคมผู้ให้ความรู้โรคเบาหวาน : https://thaide.org/
วารสารแสงเทียน The Diabetes Educator Newsletter :
https://thaide.org/wp-content/uploads/2023/05/Diabetes_Vol25-No-1.pdf
บทนำ
ตลอดระยะเวลาหลายปีที่ผ่านมา sodium glucose cotransporter type 2 (SGLT2) inhibitor ได้รับความสนใจจากบุคลากรทางการแพทย์เป็นอย่างมาก เนื่องจากเป็นยาใหม่ที่มีประสิทธิภาพในหลากหลายกลุ่มโรค โดยเฉพาะอย่างยิ่งการรักษาและการป้องกันการเกิดโรคทางหัวใจและหลอดเลือด ปัจจุบัน หลักฐานทางวิชาการที่มีคุณภาพหลายการศึกษาแสดงผลไปในทิศทางเดียวกันอย่างชัดเจนว่า ยากลุ่มนี้มีประสิทธิภาพที่ดีมากสำหรับการรักษาภาวะหัวใจล้มเหลวชนิดที่มีค่าการบีบตัวของหัวใจห้องล่างซ้ายน้อยกว่าร้อยละ 40 (heart failure with reduced ejection fraction, HFrEF) และยังแสดงประสิทธิภาพที่น่าพึงพอใจสำหรับผู้ป่วยภาวะหัวใจล้มเหลวชนิดที่มีค่าการบีบตัวของหัวใจห้องล่างซ้ายมากกว่าร้อยละ 40 (heart failure with preserved ejection fraction, HFpEF) โดยประสิทธิภาพที่ดีของยาที่กล่าวมานี้ไม่ขึ้นกับการเป็นโรคเบาหวานร่วมด้วยหรือไม่ บทความนี้จะมุ่งเน้นรวบรวมเนื้อหาเกี่ยวกับหลักฐานทางวิชาการของการทดสอบประสิทธิภาพและความปลอดภัยของยา กลุ่ม SGLT2 inhibitor ในผู้ป่วยหัวใจล้มเหลว กลไกการออกฤทธิ์ของยาที่ส่งผลดีต่อหัวใจและหลอดเลือด รวมถึงบทบาทของยากลุ่ม SGLT2 inhibitor ที่ถูกระบุไว้ในแนวทางการรักษาภาวะหัวใจล้มเหลวฉบับต่าง ๆ
หลักฐานทางวิชาการของ SGLT2 inhibitor ในผู้ป่วยหัวใจล้มเหลว
จากการค้นพบประโยชน์ในการป้องกันการเกิด new onset heart failure ในผู้ป่วยเบาหวานจาก cardiovascular outcome trial หลายการศึกษา1-4 จึงมีการนำยากลุ่ม SGLT2 inhibitor มาทดสอบประสิทธิภาพและความปลอดภัยในผู้ป่วยหัวใจล้มเหลวโดยตรง โดยเริ่มทำการทดสอบในผู้ป่วยกลุ่ม HFrEF ที่มีอาการคงที่เป็นกลุ่มแรก ประกอบด้วย การศึกษา DAPA-HF5 ซึ่งเป็นการศึกษาของยา dapagliflozin ขนาด 10 มิลลิกรัมต่อวัน และการศึกษา EMPEROR-REDUCED6 ซึ่งเป็นการศึกษาของยา empagliflozin ขนาด 10 มิลลิกรัมต่อวัน ทั้ง 2 การศึกษานี้ ทำการคัดเลือกผู้ป่วยทั้งที่มีและไม่มีโรคเบาหวานร่วมด้วย ผลลัพธ์หลักที่ต้องการศึกษา คือ ผลรวมของการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวฉับพลันและการเสียชีวิตจากหัวใจและหลอดเลือด ทั้ง 2 การศึกษาให้ผลลัพธ์ไปในทิศทางเดียวกัน คือ ยาช่วยลดโอกาสในการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวฉับพลันและการเสียชีวิตจากหัวใจและหลอดเลือดได้ประมาณร้อยละ 25 (มีนัยสำคัญทางสถิติ) และเมื่อพิจารณาปัจจัยของการมีโรคร่วมเบาหวานจาก subgroup analysis พบว่า ยาทั้ง 2 ชนิดให้ประโยชน์ในการป้องกันการเกิดผลลัพธ์ทางคลินิกได้ไม่แตกต่างกัน ไม่ว่าผู้ป่วยจะมีโรคเบาหวานร่วมด้วยหรือไม่ ส่วนผลข้างเคียงที่พบบ่อยในกลุ่มที่ได้รับ SGLT2 inhibitor คือ การติดเชื้อราในระบบสืบพันธุ์
ผู้ป่วยหัวใจล้มเหลวกลุ่มถัดมาที่การค้นคว้าหายาที่มีประสิทธิภาพดีในการรักษามีความน่าสนใจ เนื่องจากที่ผ่านมายังไม่มียาที่แสดงประสิทธิภาพในผู้ป่วยกลุ่มนี้ได้อย่างชัดเจนมากนัก คือ ผู้ป่วยกลุ่ม heart failure with mildly reduced ejection fraction (HFmrEF) และ HFpEF อย่างไรก็ตาม ผลการศึกษาเกี่ยวกับประสิทธิภาพและความปลอดภัยของยากลุ่ม SGLT2 inhibitor ในผู้ป่วยกลุ่มนี้ออกมาเป็นที่น่าพีงพอใจ การศึกษา EMPEROR-PRESERVED7 เป็นการศึกษาของยา empagliflozin ขนาด 10 มิลลิกรัมต่อวัน และการศึกษา DELIVER8 เป็นการศึกษาของยา dapagliflozin ขนาด 10 มิลลิกรัมต่อวัน ผลลัพธ์หลักของการศึกษา คือ ผลรวมของการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวฉับพลันและการเสียชีวิตจากหัวใจและหลอดเลือด เป็นอีกครั้งที่ทั้ง 2 การศึกษาให้ผลลัพธ์ไปในทิศทางเดียวกัน คือ SGLT2 inhibitor ลดโอกาสในการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวฉับพลันและการเสียชีวิตจากหัวใจและหลอดเลือดได้ประมาณร้อยละ 20 (มีนัยสำคัญทางสถิติ) โดยนัยสำคัญทางสถิตินี้เป็นผลจากการลดการเข้ารับการรักษาในโรงพยาบาลเป็นหลักและประสิทธิภาพดังกล่าวนี้ไม่ขึ้นกับการมีโรคร่วมเป็นเบาหวานหรือไม่ ผลข้างเคียงที่พบบ่อยในกลุ่มที่ได้รับ SGLT2 inhibitor คือ การติดเชื้อราในระบบสืบพันธุ์ เช่นเดียวกับที่พบในการศึกษาของผู้ป่วยกลุ่ม HFrEF
ผู้ป่วยอีกกลุ่มหนึ่งที่ถือว่ามีความท้าทายในการทดสอบประสิทธิภาพและความปลอดภัยของยา คือ ผู้ป่วยที่เพิ่งเข้ารับการรักษาด้วยภาวะหัวใจล้มเหลวฉับพลัน เนื่องจากยังมีอาการไม่คงที่และมีความเสี่ยงต่อการเกิดผลข้างเคียงชนิดรุนแรงจากการใช้ยากลุ่ม SGLT2 inhibitor คือ ภาวะ diabetic ketoacidosis (DKA) การศึกษา SOLOIST-WHF9 ทำการทดสอบประสิทธิภาพและความปลอดภัยของยา sotagliflozin ซึ่งเป็น dual SGLT1 และ SGLT2 inhibitor ขนาด 200-400 มิลลิกรัมต่อวัน ในผู้ป่วยเบาหวานที่เพิ่งเข้ารับการรักษาด้วยภาวะหัวใจล้มเหลวฉับพลัน โดยทำการคัดเลือกผู้ป่วยที่มีอาการค่อนข้างคงที่แล้ว (ไม่ได้รับออกซิเจน ไม่ได้รับยากระตุ้นหัวใจ ไม่มีภาวะความดันโลหิตต่ำ เป็นต้น) ผลลัพธ์หลักของการศึกษา คือ ผลรวมของอัตราการเสียชีวิตจากหัวใจและหลอดเลือดและการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวฉับพลัน ผลการศึกษาพบว่า sotagliflozin ป้องกันการเกิดผลลัพธ์หลักได้ประมาณร้อยละ 30 โดยนัยสำคัญทางสถิตินี้เป็นผลจากการลดโอกาสในการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวฉับพลันเป็นหลัก และไม่พบความแตกต่างของผลลัพธ์ทางคลินิกในผู้ป่วยที่มีค่า ejection fraction มากกว่าร้อยละ 50 หรือน้อยกว่าร้อยละ 50 ผลข้างเคียงที่พบในการศึกษานี้มีความแตกต่างจากการศึกษาอื่นที่กล่าวมาก่อนหน้า คือ พบการเกิดความดันโลหิตต่ำและอาการท้องเสียในกลุ่มที่ได้รับ sotagliflozin มากกว่า อย่างไรก็ตาม ไม่พบความแตกต่างของการเกิด DKA ในกลุ่มที่ได้รับ sotagliflozin และยาหลอกแต่อย่างใด การศึกษานี้จะช่วยเพิ่มหลักฐานทางวิชาการสำหรับการเริ่มใช้ยากลุ่ม SGLT2 inhibitor ในผู้ป่วยที่เพิ่งเข้ารับการรักษาจากหัวใจล้มเหลวฉับพลัน และช่วยสนับสนุนข้อมูลด้านความปลอดภัยของการใช้ยาในผู้ป่วยกลุ่มเปราะบางอีกด้วย รายละเอียดเพิ่มเติมเกี่ยวกับการศึกษาของยากลุ่ม SGLT2 inhibitor ในผู้ป่วยหัวใจล้มเหลว แสดงไว้ในตารางที่ 1
ตารางที่ 1 การศึกษาของยากลุ่ม SGLT2 inhibitor ในผู้ป่วยหัวใจล้มเหลว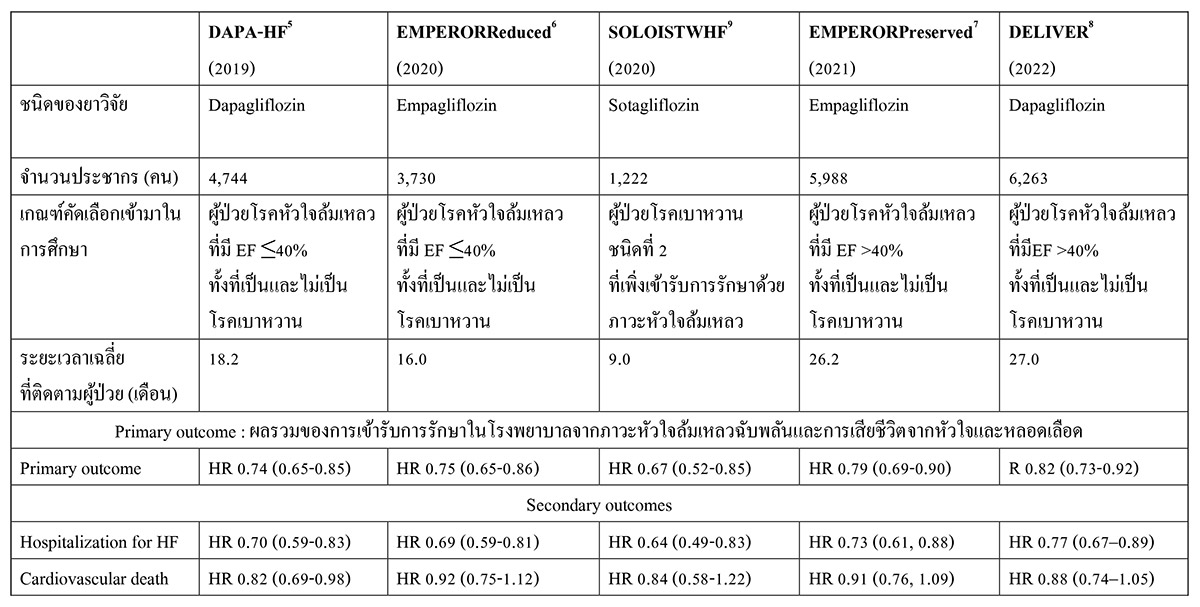 95% CI: confidence interval แสดงในวงเล็บ
95% CI: confidence interval แสดงในวงเล็บ
กลไกการออกฤทธิ์ของ SGLT2 inhibitor ที่ส่งผลดีต่อภาวะหัวใจล้มเหลว
ยากลุ่ม SGLT2 inhibitor ออกฤทธิ์ลดระดับน้ำตาลโดยการยับยั้งการดูดกลับน้ำตาลที่ท่อไต ส่วนต้นผ่านการปิดกั้นการทำงานของ SGLT2 แบบ competitive inhibition ด้วยการจับที่จำเพาะ (selectivity) ต่อ SGLT1 และ SGLT2 ที่แตกต่างกันไปในแต่ละชนิดของตัวยา10 อย่างไรก็ตาม ยากลุ่มนี้มีประสิทธิภาพในการลดระดับน้ำตาลในเลือดที่ใกล้เคียงกัน คือ ระดับน้ำตาลสะสม (hemoglobin A1C) ลดลงประมาณร้อยละ 0.5 – 0.8 เมื่อเปรียบเทียบกับการใช้ยาหลอก11 อย่างไรก็ตาม การออกฤทธ์ของยากลุ่ม SGLT2 inhibitor ยังทำให้เกิดการเปลี่ยนแปลงภายในร่างกายหลายประการที่ส่งผลดีต่อการรักษาและลดอาการของภาวะหัวใจล้มเหลวได้ด้วยกลไกต่าง ๆ12 ดังต่อไปนี้
- Hemodynamic effect กลไกการขับน้ำตาลออกทางปัสสาวะช่วยให้ผู้ป่วยมีปริมาณปัสสาวะเพิ่มขึ้น จากการศึกษาการใช้ยาอย่างต่อเนื่อง พบว่า ปริมาณปัสสาวะเพิ่มขึ้น 100 – 500 มิลลิลิตรต่อวัน ซึ่งฤทธิ์ขับปัสสาวะอ่อน ๆ นี้ ทำให้ plasma volume ลดลงร้อยละ 5 – 10 และระดับความดันโลหิตลดลงเล็กน้อย13 จึงส่งผลดีต่อทั้ง preload และ afterload และมีส่วนช่วยลด volume overload ของการทำงานโดยรวมของหัวใจลงได้
- Myocardial energy supply effect ผลจากสารคีโตนบอดีส์ ในกระแสเลือดที่เพิ่มขึ้น จากการใช้ยาเป็นสารตั้งต้นในการสร้างพลังงานที่มีประสิทธิภาพมากกว่ากรดไขมันโดยเฉพาะอย่างยิ่ง สำหรับกล้ามเนื้อหัวใจที่ผิดปกติ ฤทธิ์ต้านอนุมูลอิสระและฤทธิ์ต้านการอักเสบ ซึ่งอาจเกี่ยวข้องกับการเกิด cardiac remodeling นอกจากนี้ ระดับ erythropoietin ที่เพิ่มขึ้นส่งผลดีต่อปริมาณออกซิเจนที่มาเลี้ยงกล้ามเนื้อหัวใจ ยิ่งไปกว่านั้นตัวยามีฤทธิ์ยังยั้ง sodium-hydrogen (Na+-H+) exchanger จึงช่วยลดการสะสมแคลเซียมในกล้ามเนื้อหัวใจ ทำให้หัวใจคลายตัวได้ดีขึ้น และลดโอกาสการเกิดภาวะหัวใจเต้นผิดจังหวะอีกด้วย
- ผลต่อระบบประสาท sympathetic และ parasympathetic การศึกษา EMBODY14 ที่ศึกษาการใช้ยา empagliflozin ในผู้ป่วยกล้ามเนื้อหัวใจขาดเลือดฉับพลันที่มีโรคเบาหวานร่วมด้วย พบว่า กลุ่มที่ได้รับยามี cardiac sympathetic nerve activity ลดลง ร่วมกับมี parasympathetic nerve activity เพิ่มขึ้น ซึ่งคาดว่า การลดการทำงานของ sympathetic nervous system เป็นผลพลอยได้จาก hemodynamic และ myocardial energy supply effect ที่ได้กล่าวถึงมาก่อนหน้านี้ ส่วน parasympathetic nerve activity อาจเป็นผลทุติยภูมิที่เกิดตามหลังการลดลงของ sympathetic nerve activity อีกต่อหนึ่ง ซึ่งการลด sympathetic tone น่าจะเป็นกลไกสำคัญที่ช่วยให้ยามีประสิทธิภาพชัดเจนในผู้ป่วยกลุ่ม HFrEF
คำแนะนำเกี่ยวกับการใช้ยากลุ่ม SGLT2 inhibitor ในผู้ป่วยหัวใจล้มเหลวจากแนวทางการรักษาต่าง ๆ
การป้องกันการเข้ารับการรักษาในโรงพยาบาลและการลดอัตราการเสียชีวิตเป็นเป้าหมายหลักในการรักษาภาวะหัวใจล้มเหลว ดังนั้น ยากลุ่ม SGLT2 inhibitor ซึ่งแสดงประสิทธิภาพดังกล่าวได้อย่างชัดเจน การศึกษาทางคลินิกที่ได้กล่าวไปในตอนต้น ทำให้ยากลุ่มนี้ได้รับการพิจารณาให้เป็นหนึ่งในยากลุ่มหลัก (guideline-directed medical therapy, GDMT) ที่ควรพิจารณาใช้ในผู้ป่วยทุกรายหากไม่มีข้อห้ามใช้ ซึ่งคำแนะนำดังกล่าวนี้เป็นไปในทิศทางเดียวกัน ทั้ง American Heart Association/ American College of Cardiology/ Heart Failure Society of America (AHA/ACC/HFSA) clinical practice guideline ปี ค.ศ. 202215 European Society of Cardiology (ESC) guideline ปี ค.ศ. 202116 และ Heart Failure Council of Thailand (HFCT) ปี ค.ศ. 202217 โดยทั้ง 3 แนวทางการรักษาให้ระดับคำแนะนำของการใช้ยากลุ่ม SGLT2 inhibitor ในผู้ป่วย HFrEF ไว้เป็นคำแนะนำระดับ 1 (class 1 recommendation), level of evidence A ส่วนบทบาทของยากลุ่ม SGLT2 inhibitor ในผู้ป่วยกลุ่ม HFmrEF และ HFpEF นั้น AHA/ACC/HFSA guideline ปี ค.ศ. 202215 ระบุคำแนะนำเกี่ยวกับการพิจารณาใช้ยากลุ่มนี้เป็น class 2a recommendation, level of evidence B ซึ่งสาเหตุที่ทำให้คำแนะนำมีความหนักแน่นน้อยกว่า ผู้ป่วยกลุ่ม HFrEF เป็นผลมาจากผลลัพธ์ที่ได้จากการใช้ยาในการศึกษาเห็นประโยชน์ชัดเจนในด้านการลดโอกาสการเข้ารับการรักษาในโรงพยาบาลจากภาวะหัวใจล้มเหลวกำเริบฉับพลันเป็นหลัก อย่างไรก็ตาม การทบทวนวรรณกรรมอย่างเป็นระบบและการวิเคราะห์อภิมาน18 พบว่า เมื่อทำการวิเคราะห์อภิมานของผลการศึกษาจาก EMPEROR-PRESERVED และ DELIVER พบแนวโน้มในการลดอัตราการเสียชีวิตในผู้ป่วยกลุ่ม HFmrEF และ HFpEF ที่ชัดเจนมากขึ้น ดังนั้น อาจมีความเป็นไปได้ว่า หากมีการศึกษาในผู้ป่วยกลุ่มดังกล่าวจำนวนมากขึ้น ประสิทธิภาพและความปลอดภัยของยาในผู้ป่วยกลุ่มนี้อาจมีความชัดเจนมากยิ่งขึ้นอีกในอนาคต
บทสรุป
ยากลุ่ม SGLT2 inhibitor เป็นยากลุ่มใหม่ที่มีความน่าสนใจในหลากหลายแง่มุมโดยเฉพาะประสิทธิภาพและความปลอดภัยของยาในผู้ป่วยหัวใจล้มเหลว ปัจจุบันยากลุ่มนี้ได้รับการยอมรับจากแนวทางการรักษาหลายฉบับให้เป็นหนึ่งในยากลุ่มหลักสำหรับผู้ป่วย HFrEF ทุกรายหากไม่มีข้อห้ามใช้ ในขณะเดียวกัน ยากลุ่มนี้ยังให้ประโยชน์ในการลดการเข้ารับการรักษาในโรงพยาบาล สำหรับผู้ป่วย HFmrEF และ HFpEF การศึกษาวิจัยทางคลินิกและการศึกษาเกี่ยวกับกลไกการออกฤทธ์ทางหัวใจและหลอดเลือดที่มีเพิ่มมากขึ้นจะทำให้บุคลากรทางการแพทย์มีความรู้และความเข้าใจในการใช้ยากลุ่ม SGLT2 inhibitor มากยิ่งขึ้นอย่างต่อเนื่อง
- Zinman B, Wanner C, Lachin JM, Fitchett D, Bluhmki E, Hantel S, et al. Empagliflozin, cardiovascular outcomes, and mortality in type 2 diabetes. N Engl J Med. 2015;373(22):2117-28.
- Neal B, Perkovic V, Mahaffey KW, de Zeeuw D, Fulcher G, Erondu N, et al. Canagliflozin and cardiovascular and renal events in type 2 diabetes. N Engl J Med. 2017;377(7):644-57.
- Wiviott SD, Raz I, Bonaca MP, Mosenzon O, Kato ET, Cahn A, et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med. 2018;380(4):347-57.
- Perkovic V, Jardine MJ, Neal B, Bompoint S, Heerspink HJL, Charytan DM, et al. Canagliflozin and renal outcomes in type 2 diabetes and nephropathy. N Engl J Med. 2019;380(24):2295-306.
- McMurray JJV, Solomon SD, Inzucchi SE, Køber L, Kosiborod MN, Martinez FA, et al. Dapagliflozin in patients with heart failure and reduced ejection fraction. N Engl J Med. 2019;381(21):1995-2008.
- Packer M, Anker SD, Butler J, Filippatos G, Pocock SJ, Carson P, et al. Cardiovascular and renal outcomes with empagliflozin in heart failure. N Engl J Med. 2020;383(15):1413-24.
- Anker SD, Butler J, Filippatos G, Ferreira JP, Bocchi E, Böhm M, et al. Empagliflozin in heart failure with a preserved ejection fraction. N Engl J Med. 2021;385(16):1451-61.
- Solomon SD, McMurray JJV, Claggett B, de Boer RA, DeMets D, Hernandez AF, et al. Dapagliflozin in heart failure with mildly reduced or preserved ejection fraction. N Engl J Med. 2022;387(12):1089-98.
- Bhatt DL, Szarek M, Steg PG, Cannon CP, Leiter LA, McGuire DK, et al. Sotagliflozin in patients with diabetes and recent worsening heart failure. N Engl J Med. 2020;384(2):117-28.
- Cowie MR, Fisher M. SGLT2 inhibitors: mechanisms of cardiovascular benefit beyond glycaemic control. Nat Rev Cardiol. 2020;17(12):761-72.
- Mikhail N. Place of sodium-glucose co-transporter type 2 inhibitors for treatment of type 2 diabetes. World J Diabetes. 2014;5(6):854-9.
- Kubota Y, Shimizu W. Clinical benefits of sodium-glucose cotransporter 2 inhibitors and the mechanisms underlying their cardiovascular effects. JACC Asia. 2022;2(3):287-93.
- Mudaliar S, Polidori D, Zambrowicz B, Henry RR. Sodium-glucose cotransporter inhibitors: effects on renal and intestinal glucose transport: from bench to bedside. Diabetes Care. 2015;38(12):2344-53.
- Shimizu W, Kubota Y, Hoshika Y, Mozawa K, Tara S, Tokita Y, et al. Effects of empagliflozin versus placebo on cardiac sympathetic activity in acute myocardial infarction patients with type 2 diabetes mellitus: the EMBODY trial. Cardiovasc Diabetol. 2020;19(1):148.
- Heidenreich PA, Bozkurt B, Aguilar D, Allen LA, Byun JJ, Colvin MM, et al. 2022 AHA/ACC/HFSA guideline for the management of heart failure: a report of the American College of Cardiology/American Heart Association joint committee on clinical practice guidelines. Circulation. 2022;145(18):e895-e1032.
- McDonagh TA, Metra M, Adamo M, Gardner RS, Baumbach A, Böhm M, et al. 2021 ESC guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J. 2021;42(36):3599-726.
- Ariyachaipanich A, Buakhamsri A, Phrommintikul A, Chirakarnjanakorn S, Krittayaphong R, Senthong V, et al. 2022 HFCT focused update of the 2019 HFCT heart failure guidelines: part 1 – heart failure classification and pharmacological treatment for heart failure with reduced ejection fraction (HFrEF). J Med Assoc Thai. 2022;105:1153-9.
- Vaduganathan M, Docherty KF, Claggett BL, Jhund PS, de Boer RA, Hernandez AF, et al. SGLT-2 inhibitors in patients with heart failure: a comprehensive meta-analysis of five randomised controlled trials. Lancet. 2022;400(10354):757-67.
ขอขอบคุณ
สมาคมผู้ให้ความรู้โรคเบาหวาน พ.ศ. 2541 : https://thaide.org/
วารสารแสงเทียน The Diabetes Educator Newsletter :
https://thaide.org/wp-content/uploads/2023/05/Diabetes_Vol25-No-1.pdf





