 พญ. ศิริพร ผ่องจิตสิริ
พญ. ศิริพร ผ่องจิตสิริ
งานโรคติดเชื้อ กองกุมารเวชกรรม
โรงพยาบาลภูมิพลอดุลยเดช กรมแพทย์ทหารอากาศ
สรุปเนื้อหาจากงานประชุมใหญ่ประจำปี 2561 ครั้งที่ 22 จัดโดย สมาคมโรคติดเชื้อในเด็กแห่งประเทศไทย วันที่ 4 พฤษภาคม 2561
โรคคออักเสบ (Group A Streptococcus pharyngitis)
คออักเสบในเด็กส่วนใหญ่เกิดจากการติดเชื้อไวรัส แต่คออักเสบจากเชื้อแบคทีเรียโดยเฉพาะ Group A streptococcus (GAS) พบว่า เป็นสาเหตุที่พบบ่อยที่สุด นอกจากนี้ยังอาจเกิดจากเชื้อแบคทีเรียอื่น ๆ ได้แก่ เชื้อหนองใน (Gonococcal pharyngitix), เชื้อ Chlamydia และจากเชื้อคอตีบ (Diphtheria)
เชื้อแบคทีเรียที่ก่อให้เกิดทอนซิลอักเสบชนิดเป็นหนองที่สำคัญ คือ GAS มักพบในเด็ก 5 – 15 ปี ในผู้ใหญ่พบได้เป็นครั้งคราว ในเด็กอายุต่ำกว่า 2 ปี พบได้น้อยมาก เชื้อจะมีอยู่ในน้ำลายและเสมหะของผู้ป่วย สามารถติดต่อโดยการหายใจสูดเอาฝอยละอองเสมหะที่ผู้ป่วยไอ หรือจามรด หรือโดยการสัมผัสกับมือผู้ป่วย สิ่งของเครื่องใช้หรือสิ่งแวดล้อมที่แปดเปื้อนเชื้อแบบเดียวกับไข้หวัดระยะฟักตัวของโรคประมาณ 2 – 7 วัน ติดต่อในกลุ่มคนที่อยู่ร่วมกันอย่างใกล้ชิด เช่น โรงเรียน หอพัก เป็นต้น
อาการของคออักเสบจากเชื้อ GAS มีไข้สูงเฉียบพลัน ปวดศีรษะ หนาวสั่น ปวดเมื่อยตามตัว อ่อนเพลีย เบื่ออาหาร เจ็บคอมากกลืนน้ำลายและอาหารลำบาก อาจปวดท้องและอาเจียนร่วมด้วยไม่มีน้ำมูกไหล ไอ หรือตาแดงแบบที่เกิดจากไวรัสตรวจพบผนังคอหอยและเพดานอ่อนบวมและแดงจัด ทอนซิลบวมโต แดงจัด มีจุดหนองขาว ๆ เหลือง ๆ อยู่บริเวณทอนซิลเขี่ยออกได้ง่าย พบจุดแดง ๆ บริเวณเพดานอ่อน ต่อมน้ำเหลืองที่ข้างคอด้านหน้าและใต้ขากรรไกรบวมโตและเจ็บได้
การวินิจฉัยจากลักษณะทางคลินิกการตรวจทางห้องปฏิบัติการมักไม่มีความจำเป็นการตรวจพิเศษเพิ่มเติมเฉพาะกรณีที่ไม่มั่นใจว่าเป็นเชื้อนี้หรือมีอาการรุนแรง เช่น การตรวจย้อมเชื้อและ/หรือเพาะเชื้อจากสารคัดหลั่งเสมหะ หรือจากลำคอ ปัจจุบันสามารถตรวจและทราบผลภายในไม่กี่นาทีโดยตรวจบริเวณคอหอยและทอนซิลเรียกว่า “rapid strep test” หากเกิดผลลบอาจต้องเพาะเชื้อ ซึ่งจะทราบผลใน 1 – 2 วัน ถ้ามีผลบวกก็ให้รักษาด้วยยาปฏิชีวนะ
การรักษาให้การรักษาตามอาการร่วมไปกับการให้รับประทานยาปฏิชีวนะ เช่น Penicilin v, amoxicillin เป็นเวลานาน 10 วัน ถ้ามีอาการแพ้ยาดังกล่าวอย่างรุนแรงให้ใช้ Erythromycin หรือ Azithromycin แทน แต่หากแพ้ไม่รุนแรง (non-type I) ให้ใช้ cephalexin และผู้ป่วยต้องรับประทานยาปฏิชีวนะให้ครบเพราะหากรับประทานยาไม่ครบนอกจากจะทำให้โรคกำเริบได้บ่อยแล้วยังอาจทำให้เกิดโรคแทรกซ้อนตามมาได้ด้วย ถ้าผู้ป่วยกินยาไม่ได้อาเจียน หรืออาจกินยาได้ไม่ครบ 10 วันอาจฉีด Benzathine penicillin เข้ากล้ามเพียงครั้งเดียว 600,000 ยูนิตสำหรับผู้มีน้ำหนักน้อยกว่าหรือเท่ากับ 27 กก. หรือ 1.2 ล้านยูนิตสำหรับผู้มีน้ำหนักมากกว่า 27 กก. หากเป็นฝีทอนซิล ต้องเอาหนองออกโดยการเจาะหรือผ่าในรายที่เป็นเรื้อรัง หรือปีละมากกว่า 4 ครั้ง มีการอักเสบของหูชั้นกลาง ทอนซิลโต อุดกั้นทางเดินหายใจจำเป็นต้องรักษาด้วยการผ่าตัดทอนซิล (tonsillectomy) ผู้ป่วยไม่ควรใกล้ชิดผู้อื่นจนกว่าได้รับยาปฏิชีวนะไปแล้วอย่างน้อย 24 ชม. เชื้อจึงจะไม่แพร่ไปสู่คนอื่น ๆ
ภาวะแทรกซ้อนแบ่งออกได้เป็น
- ภาวะแทรกซ้อนที่เกี่ยวกับหนองซึ่งมักเกิดจากการที่เชื้อโรคลุกลามเข้าไปยังบริเวณใกล้เคียง ได้แก่ ไซนัสอักเสบ หูชั้นกลางอักเสบ ฝีรอบต่อมทอนซิล ฝีข้างคอหอย ฝีที่ผนังคอหอยต่อมน้ำเหลืองที่คออักเสบ
- ภาวะแทรกซ้อนที่ไม่เกี่ยวกับหนองซึ่งเกิดเนื่องจากการที่ร่างกายสร้างภูมิต้านทานต่อเชื้อขึ้นมาแล้วไปก่อปฏิกิริยาต้านทานเนื้อเยื่อของตนเอง ได้แก่ ไข้รูมาติก โรคหัวใจรูมาติก ไตอักเสบ เป็นต้น
โรคคอตีบ (Diphtheria)
โรคคอตีบเป็นโรคที่พบได้ประปรายตลอดทั้งปี และบางครั้งอาจพบการระบาดได้ ประเทศไทยมีการบรรจุวัคซีนป้องกันโรคคอตีบเข้าแผนงานสร้างเสริมภูมิคุ้มกันโรคในเด็กระดับชาติ ตั้งแต่ ปี พ.ศ. 2520 ทำให้เด็กได้รับวัคซีนนี้อย่างทั่วถึงการระบาดแต่ละครั้งมักจะพบในเด็กที่ยังไม่เคยได้รับการฉีดวัคซีนหรือฉีดวัคซีนไม่ครบ ซึ่งมักจะเป็นกลุ่มเด็กที่มีฐานะยากจนหรืออาศัยอยู่บริเวณชายแดนหรือเป็นกลุ่มคนที่อพยพมาจากประเทศเพื่อนบ้าน นอกจากนี้ ยังพบได้ในเด็กวัยรุ่นและผู้ใหญ่ที่ไม่ได้รับการฉีดวัคซีนกระตุ้น
โรคคอตีบเกิดจากเชื้อแบคทีเรีย Corymebacterium diphtheria เมื่อได้รับเชื้อ เชื้อจะเข้าไปอยู่ในบริเวณส่วนตื้น ๆ ของเยื่อบุทางเดินหายใจ เช่น โพรงจมูก ต่อมทอนซิล ลำคอ และกล่องเสียง หลังจากนั้นเชื้อจะปล่อยสารพิษ (Exotoxin) ออกมาทำลายเนื้อเยื่อต่าง ๆ ก่อให้เกิดการอักเสบและการตายของเซลล์เยื่อเมือกในทางเดินหายใจ เซลล์เม็ดเลือดขาวและเซลล์เม็ดเลือดแดง รวมทั้งจากการตายสะสมของตัวเชื้อแบคทีเรียเกิดเป็นแผ่นเยื่อหนาสีเทาหรือเหลืองปนเทาปกคลุมในทางเดินหายใจ ก่อให้เกิดการอุดกั้นของทางเดินหายใจผู้ป่วยจึงมีอาการหายใจไม่ออก เป็นที่มาของชื่อ “โรคคอตีบ” นอกจากนั้น สารพิษยังอาจแพร่กระจายเข้าสู่กระแสเลือดและก่ออาการอักเสบกับอวัยวะและเนื้อเยื่อต่าง ๆ ได้ ที่พบบ่อยคือ กล้ามเนื้อหัวใจอักเสบ และเส้นประสาทอักเสบ
เชื้อคอตีบพบได้ในคนเท่านั้นเชื้อมักมีอยู่ในน้ำมูก น้ำลาย หรือเสมหะของผู้ป่วย หรือผู้ที่เป็นพาหะของโรค (ไม่แสดงอาการแต่ยังคงแพร่เชื้อได้) และอาจพบเชื้อที่ผิวหนังได้ด้วย นอกจากนี้ อาจพบเชื้อในดินและในบางแหล่งน้ำธรรมชาติ โรคนี้ติดต่อได้ง่ายและระบาดได้รวดเร็ว ส่วนใหญ่มักติดต่อโดยการหายใจสูดเอาละอองเสมหะที่ผู้ป่วยไอหรือจามหรือการใช้สิ่งของร่วมกันตั้งแต่ได้รับเชื้อจนแสดงอาการให้เวลาประมาณ 1 – 7 วัน (โดยเฉลี่ย 3 วัน) แต่อาจนานได้ถึง 10 วัน ผู้ป่วยมักมีอาการนาน 4 – 6 สัปดาห์ หรืออาจนานกว่านี้ ทั้งนี้ ขึ้นอยู่กับความรุนแรงของโรคในบางกรณี ผู้ติดเชื้ออาจจะไม่แสดงอาการใด ๆ เลยก็ได้ ซึ่งกลุ่มผู้ติดเชื้อที่ไม่แสดงอาการเหล่านี้ (Carrier) มักจะเป็นแหล่งแพร่เชื้อที่สำคัญในชุมชน
ผู้ที่มีอาการของโรคคอตีบจะมีเชื้ออยู่ในจมูกและลำคอได้นาน 2 – 3 สัปดาห์ บางครั้งอาจนานหลายเดือนผู้ป่วยที่ได้รับการรักษาแล้วเชื้อจะหมดไปภายใน 1 สัปดาห์
อาการของโรคคอตีบมีได้หลากหลายตั้งแต่เล็กน้อยไปจนถึงรุนแรงผู้ป่วยจะมีอาการไข้ต่ำ ๆ เจ็บคอมาก กลืนลำบาก เสียงแหบ บางรายพบต่อมน้ำเหลืองบริเวณลำคอโตและพบแผ่นเยื่อสีเทาหรือเหลืองปนเทา (Grayor Grayish-Yellow pseudomembrane) ยึดติดแน่นบริเวณต่อมทอนซิล คอหอยลิ้นไก่ และเพดานปาก แผ่นเยื่อนี้เขี่ยออกได้ยาก ถ้าเขี่ยออก อาจทำให้มีเลือดออกได้ ผู้ป่วยบางรายอาจมีอาหารคอบวมมาก เรียกว่า Bull neckนอกจากมีอาการทางเดินหายใจแล้ว อาจพบมีแผลที่บริเวณผิวหนังได้โดยจะพบได้ทั่วตัว แต่พบได้บ่อยบริเวณแขนและขา แผลจะมีลักษณะเหมือนแผลทั่วไป ในรายที่อาการรุนแรงจะมีภาวะแทรกซ้อน และมักเป็นสาเหตุทำให้เสียชีวิตได้
ภาวะแทรกซ้อนของโรคคอตีบ
- ภาวะอุดกั้นทางเดินหายใจส่วนบน (upper airway obstrction) พบได้ในช่วงวันที่ 2 – 3 ของโรคเกิดจากแผ่นเยื่อปิดกั้นกล่องเสียง หากผู้ป่วยไม่ได้รับการช่วยเหลือด้วยการเจาะคอเพื่อช่วยหายใจได้ทันท่วงทีผู้ป่วยมักจะเสียชีวิต
- โรคกล้ามเนื้อหัวใจอักเสบ (myocarditis) มักเกิดในช่วงวันที่ 10 – 14 ของการเจ็บป่วย (แต่อาจพบได้ในระหว่างสัปดาห์ที่ 1 – 6) ทำให้มีอาการหัวใจเต้นผิดจังหวะ ถ้าเป็นรุนแรงทำให้เกิดภาวะหัวใจวายและเสียชีวิตอย่างฉับพลันอัตราการเสียชีวิตจากภาวะนี้สูงถึง 50%
- เส้นประสาทอักเสบทำให้กล้ามเนื้อต่าง ๆ ของร่างกายเป็นอัมพาต ผู้ป่วยอาจมีอาการกลืนลำบาก พูดเสียงขึ้นจมูกขย้อนน้ำและอาหารออกทางจมูก เนื่องจากกล้ามเนื้อเพดานอ่อนเป็นอัมพาตมักมีอาการตั้งแต่สัปดาห์ที่ 3 ของโรค หรืออาจมีอาการตาเหล่มองเห็นภาพซ้อน เนื่องจากกล้ามเนื้อตาเป็นอัมพาต ซึ่งมักจะมีอาการในช่วงสัปดาห์ที่ 5 ของโรค หรืออาจทำให้แขนเป็นอัมพาต ซึ่งมักพบได้ในช่วงสัปดาห์ที่ 6 – 10 ของโรค โดยอาการเหล่านี้มักเป็นเพียงชั่วคราวและหายได้ในที่สุด ผู้ป่วยบางรายอาจมีอาการอัมพาตของกะบังลม ทำให้หายใจลำบากและอาจทำให้ผู้ป่วยเสียชีวิตได้ ซึ่งมักพบได้ในช่วงสัปดาห์ที่ 5 – 7 ของโรค
การรักษาให้ยาต้านสารพิษ (Diphtheria antitoxin – DAT) โดยเร็วที่สุดพร้อมกับให้ยาปฏิชีวนะ ตัวที่ใช้ได้ผลดีคือ เพนิซิลลิน เป็นเวลานาน 14 วัน แต่ถ้าแพ้เพนิซิลลินให้รับประทานยา Erythromycin เพื่อฆ่าเชื้อโรค ที่สำคัญต้องเฝ้าระวังภาวะแทรกซ้อนรุนแรงอย่างใกล้ชิดควรแยกตัวผู้ป่วยออกจากผู้อื่นอย่างน้อย 3 สัปดาห์หลังจากผู้ป่วยเริ่มมีอาการหรือตรวจเพาะเชื้อไม่พบเชื้อแล้ว 2 ครั้ง และทำการกำจัดกระดาษเช็ดน้ำมูก น้ำลาย และเสมหะของผู้ป่วย และใส่น้ำยาฆ่าเชื้อโรคลงในสิ่งของเครื่องใช้ของผู้ป่วยเด็กที่เป็นโรคคอตีบจะต้องพักเต็มที่อย่างน้อย 2 – 3 สัปดาห์เพื่อป้องกันโรคแทรกซ้อนทางหัวใจ ซึ่งมักจะเกิดขึ้นในปลายสัปดาห์ที่ 2
การป้องกันโรคคอตีบที่ได้ผลดีที่สุด คือ การฉีดวัคซีนรวมป้องกันโรคคอตีบ บาดทะยักและไอกรน (DTP vaccine) หรือฉีดวัคซีนรวมป้องกันโรคคอตีบและบาดทะยัก (dT vaccine) กระตุ้นทุก ๆ 10 ปี ถ้าเคยได้รับวัคซีนมาก่อนแล้ว ผู้ป่วยที่หายจากโรคคอตีบแล้วอาจไม่มีภูมิคุ้มกันโรคเกิดขึ้นอย่างเต็มที่ จึงอาจมีโอกาสเป็นโรคคอตีบซ้ำได้อีก ดังนั้น จึงต้องมีการฉีดวัคซีนกระตุ้นเพื่อป้องกันโรคแก่ผู้ป่วยที่หายแล้วทุกคน สำหรับผู้ที่สัมผัสโรคหรือผู้ที่อยู่ใกล้ชิดกับผู้ป่วยควรรีบไปพบแพทย์เพื่อทำการป้องกันแพทย์จะเพาะเชื้อจากคอหอย ติดตามอาการเป็นเวลา 7 วัน และให้รับประทานยา Erythromycin ป้องกันและจะฉีดวัคซีนป้องกันให้ หาก
ไม่เคยฉีดวัคซีนมาก่อนหรือฉีดไม่ครบ แต่ถ้าเคยฉีดวัคซีนป้องกันมาแล้วและเข็มสุดท้ายได้รับมานานเกิน 5 ปี แพทย์จะฉีดวัคซีนกระตุ้นให้อีกครั้ง
Epstein-Barr virusinfection
การติดเชื้อไวรัส Epstein-Barr virus หรือ EBV เป็นการติดเชื้อที่พบบ่อยที่สุดชนิดหนึ่ง ผู้ติดเชื้อส่วนใหญ่มักไม่มีอาการ ในบางคนอาจแสดงอาการของ Infectious mononucleosis หรืออีกชื่อ คือ “Kissing disease”การติดเชื้อครั้งแรกส่วนใหญ่เกิดขึ้นตั้งแต่ในวัยเด็ก พบว่าในเด็กอายุ 5 ปี มีการติดเชื้อไวรัสชนิดนี้ถึง 50% และเมื่ออายุ 25 ปี มีการติดเชื้อไวรัสชนิดนี้ไปแล้ว 90 – 95% การศึกษาในประเทศไทยพบว่า เด็กอายุ 15 ปี มีการติดเชื้อนี้แล้วมากกว่า 90% เมื่อติดเชื้อไวรัสนี้แล้ว เชื้อจะหลบซ่อนอยู่ในร่างกายตลอดไปโดยไม่แสดงอาการ แต่สามารถแพร่เชื้อสู่คนอื่นได้ จากเชื้อที่ปนอยู่ในน้ำลาย นอกจากนี้เชื้ออาจเป็นสาเหตุทำให้เกิดโรคต่าง ๆ รวมถึงโรคมะเร็งต่อมน้ำเหลืองและ nasopharyngeal carcinoma
อาการทางคลินิกและโรคที่เกี่ยวข้องกับไวรัส EBV
- Acute primary EBV infection เป็นสาเหตุที่สำคัญของโรค Infectious mononucleosis (IM) ส่วนใหญ่ไม่มีอาการและอาการแสดงของ IM ได้แก่ ไข้ เจ็บคอ ครั่นเนื้อครั่นตัว ตรวจคอจะพบมีแผ่นสีขาวที่ต่อมทอนซิลและคอหอย ต่อมน้ำเหลืองที่คอโตสองข้าง ตับม้ามโต มีเปลือกตาบวมและมีสีคล้ำ (Hoagland’s sign) หากรักษาด้วยยา amoxicillin หรือ ampicillin พบว่าร้อยละ 90 จะมีผื่นขึ้น การตรวจทางห้องปฏิบัติการพบเม็ดเลือดขาวชนิด lymphocyte และมี atypical lymphocyte เพิ่มขึ้น ภาวะแทรกซ้อนที่สำคัญ เช่น ทางเดินหายใจส่วนบนอุดตัน ปอดอักเสบ ตับและตับอ่อนอักเสบ กล้ามเนื้อหัวใจและเยื่อบุหัวใจอักเสบ ชักเยื่อหุ้มสมองและสมองอักเสบ ซีดจากการที่มีเม็ดเลือดแดงแตก เป็นต้น
- Chronic active EBV infection (CAEBV) ผู้ป่วยจะมีการดำเนินโรคนานกว่า 6 เดือน พบได้ทุกอายุ มักมาด้วยไข้เรื้อรัง ตับม้ามโต ต่อมน้ำเหลืองโต ซีด เกล็ดเลือดต่ำ อาการทางระบบประสาท
- Hemophagocytic lymphohistiocytosis (HLH) มักเกิดต่อเนื่องจากการติดเชื้อ acute primary EBV infection ผู้ป่วยจะมีไข้ต่อเนื่องนานเป็นสัปดาห์ ต่อมน้ำเหลืองและตับ ม้ามโต พบ pancytopenia, coagulopathy และ histiocyticerythro-phagocytosis ในไขกระดูก
- EBV-associated malignancies มะเร็งที่เกี่ยวข้อง ได้แก่ Burkitt’s lymphoma, Hodgkin’s disease, nasopharyngeal carcinoma เป็นต้น
การวินิจแยกจากอาการทางคลินิก การตรวจทางห้องปฏิบัติยืนยันที่จำเพาะ คือ การตรวจทางน้ำเหลืองเพื่อหาแอนติบอดีต่อ EBV antigens ได้แก่ viral capsid antigen (anti-VCA IgM และ IgG), early antigen (EA), แอนติบอดีต่อ Epstein-Barr nuclear antigen (EBNA)
ตารางที่ 1 การแปลผลแอนติบอดีในโรคติดเชื้อ EBV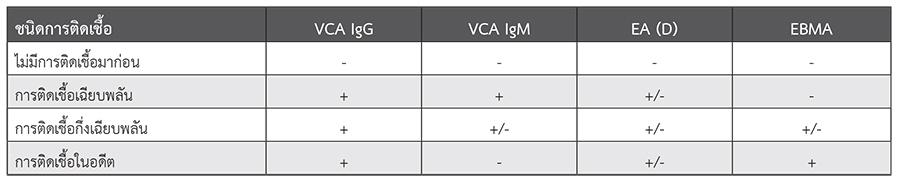
การรักษาผู้ป่วย IM เป็นการรักษาแบบประคับประคองและตามอาการไม่มีการรักษาจำเพาะสเตียรอยด์ มีข้อบ่งชี้สำหรับการรักษาในบางกรณี เช่น ผู้ป่วยมีภาวะ upper airway obstruction เนื่องจากต่อมทอนซิลโตมาก, มีภาวะ acute hemolysis anemia, myocarditis, ม้ามโตมาก หรือมีภาวะ HLH โดยให้ prednisolone ขนาด 1 มก./กก./วัน เป็นเวลา 7 วัน แล้วค่อยลดขนาดลง มีรายงานว่ายา acyclovir มีฤทธิ์ต่อเชื้อ EBV ในหลอดทดลอง แต่นำมาใช้รักษาโรค IM ไม่ค่อยได้ผลดีนัก





