 พญ. นันทนา จำปา
พญ. นันทนา จำปา
สาขาวิชาโรคติดเชื้อ ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์ จุฬาลงกรณ์มหาวิทยาลัย
บทนำ
ปี 2568 เป็นจุดเปลี่ยนสำคัญของระบบสาธารณสุขโลก เมื่อ WHO Pandemic Agreement ได้รับการรับรองโดยสมัชชาสุขภาพโลกครั้งที่ 78 ในเดือนพฤษภาคม และการแก้ไข International Health Regulations (IHR) 2005 มีผลบังคับใช้ในเดือนกันยายน สร้างกรอบกฎหมายระหว่างประเทศที่ผูกพันเพื่อป้องกันและรับมือกับการแพร่ระบาดของโรค
การแก้ไข IHR นี้นำบทเรียนจากโควิด 19 มาปรับปรุงกรอบการทำงานเดิม โดยมีการเปลี่ยนแปลงสำคัญ 4 ประการ ได้แก่ 1) การเพิ่มระดับเตือนภัย “ภาวะฉุกเฉินของโรคระบาด” (Pandemic Emergency) ที่สูงกว่า PHEIC เดิม สำหรับโรคที่แพร่กระจายในวงกว้างและมีผลกระทบรุนแรง 2) การเน้นความเท่าเทียม ในการเข้าถึงวัคซีน ยา และเวชภัณฑ์ 3) การจัดตั้งกลไกทางการเงิน เพื่อสนับสนุนประเทศกำลังพัฒนา และ 4) การเสริมความรับผิดชอบ ผ่านหน่วยงาน IHR ระดับชาติและคณะกรรมการใหม่
สถานการณ์กลางปี 2568 มีลักษณะเด่นคือ ภัยคุกคามจากโรคติดเชื้อที่เกิดจากการแพร่กระจายจากสัตว์สู่คน (zoonotic spillovers) โดยเฉพาะไข้หวัดนกและไวรัสนิปาห์ การกลับมาของโรคที่ป้องกันด้วยวัคซีนได้อย่างหัด และการขยายตัวของโรคที่เกิดจากแมลงพาหะเนื่องจากการเปลี่ยนแปลงสภาพภูมิอากาศ
ภัยคุกคามหลัก: ไข้หวัดนก A (H5N1) ที่ชายแดนไทย
สถานการณ์ในกัมพูชา (มิถุนายน-กรกฎาคม 2568)
กัมพูชาประสบกับการระบาดของไข้หวัดนก H5N1 ในคนอย่างรุนแรง ตามรายงานของกระทรวงสาธารณสุขกัมพูชาต่อ WHO เมื่อวันที่ 29 กรกฎาคม 2568 โดยมีผู้ป่วยยืนยัน 14 ราย เสียชีวิต 5 ราย ในปี 2568 (อัตราตาย 36%) เพิ่มขึ้นจาก 10 ราย ในปี 2567 และ 6 ราย ในปี 2566
- เดือนมิถุนายน 2568 พบผู้ป่วย 7 ราย ในเดือนเดียว ตาม Center for Infectious Disease Research and Policy แสดงถึงการแพร่กระจายที่รวดเร็ว
- พื้นที่ที่พบผู้ป่วยครอบคลุม 8 จังหวัด ได้แก่ เสียมราฐ ตาแก้ว กำปงจาม กำปงสปือ กระแจ่ เปรยเวง สะหวายเรียง และตะบองคมุม (ข้อมูล WHO)
- จังหวัดเสียมราฐที่อยู่ใกล้ชายแดนไทยเป็นจุดกังวลหลักของกรมควบคุมโรค
- ผู้ป่วยส่วนใหญ่เป็นเด็กและวัยรุ่น มีประวัติสัมผัสสัตว์ปีกป่วยหรือตาย รวมถึงการฆ่า ถอนขน หรือปรุงอาหาร (ข้อมูลสืบสวนของกระทรวงสาธารณสุขกัมพูชา)
ไวรัสที่ก่อให้เกิดการระบาดครั้งนี้เป็น สายพันธุ์ผสม (reassortant) ใหม่ ตามการศึกษาของ Pasteur Institute ในกัมพูชา มียีนจาก 2 กลุ่ม
- Clade 2.3.2.1e ที่เคยพบในสัตว์ปีกกัมพูชาตั้งแต่ปี 2557
- Clade 2.3.4.4b ที่แพร่ระบาดทั่วโลก ตาม New Zealand’s Institute of Environmental Science and Research มีแนวโน้มแพร่สู่สัตว์เลี้ยงลูกด้วยนมได้ดี
การผสมผสานของยีนนี้อาจสร้างไวรัสที่มีความสามารถในการติดเชื้อคนได้ดีขึ้น และอาจท้าทายประสิทธิภาพของระบบวินิจฉัยและวัคซีนที่มีอยู่ แม้ยังไม่พบการแพร่จากคนสู่คนอย่างต่อเนื่อง
การวินิจฉัยและเส้นทางการตรวจคัดกรองสำหรับแพทย์ไทย
สำหรับแพทย์เวชปฏิบัติ โดยเฉพาะในจังหวัดชายแดน การรู้จักใช้เครื่องมือวินิจฉัยที่มีอยู่อย่างเหมาะสมเป็นกุญแจสำคัญในการตรวจพบ H5N1 ให้ได้เร็วที่สุด
- ผล Positive การตรวจด่วน Influenza A/B สามารถตรวจพบ H5N1 ได้ในรูป “Influenza A บวก” แต่แยกไม่ได้ว่าเป็น H5N1 หรือไข้หวัดใหญ่ธรรมดา หากผู้ป่วยมีอาการรุนแรงและประวัติเสี่ยง (เดินทางกัมพูชา, สัมผัสสัตว์ปีก) ต้องสงสัย H5N1 สูง และส่งตรวจ RT-PCR ยืนยันทันที
- ผล Negative RIDTs มีความไว 50-70% เท่านั้น ผลลบไม่ได้หมายความว่าไม่เป็น H5N1 หากยังมีความสงสัยทางคลินิกสูง ต้องส่งตรวจ RT-PCR ต่อ
- ผู้ป่วยกลุ่มเสี่ยง = อาการทางเดินหายใจรุนแรง + ประวัติสัมผัสสัตว์ปีก/เดินทางพื้นที่ระบาด
- ตรวจเบื้องต้น = ทำ Rapid test + แยกผู้ป่วยทันที
- ส่งตรวจยืนยัน = RT-PCR H5-specific (ไม่ว่าผล rapid test จะเป็นอย่างไร)
- แจ้งเจ้าหน้าที่ = แจ้งกรมควบคุมโรคทันทีเมื่อสงสัย
การเตรียมความพร้อมของไทย
กรมควบคุมโรคประเมินความเสี่ยงของไทยอยู่ในระดับ “ปานกลาง” แม้ไทยจะปลอดจากผู้ป่วย H5N1 ในคนมาเกือบ 20 ปี เนื่องจากมีชายแดนติดกัน มีการค้าขาย และการเลี้ยงสัตว์ปีกในครัวเรือน
- การเฝ้าระวังชายแดน เสริมการตรวจคัดกรองใน 7 จังหวัดชายแดน (สระแก้ว บุรีรัมย์ สุรินทร์ ศรีสะเกษ อุบลราชธานี จันทบุรี ตราด)
- การแจ้งเตือนสาธารณะ ออกประกาศผ่านสื่อต่างๆ เตือนประชาชนหลีกเลี่ยงการสัมผัสสัตว์ปีกป่วย
- การประสานงานแบบ One Health ร่วมมือระหว่างกระทรวงสาธารณสุข กรมปศุสัตว์ และหน่วยงานท้องถิ่น กรมปศุสัตว์ได้ระงับการนำเข้าสัตว์ปีกจากประเทศที่มีการระบาด
- การซ้อมแผน จัดการฝึกซ้อมรับมือการระบาดของไข้หวัดใหญ่สายพันธุ์ใหม่
ไทยในฐานะผู้ส่งออกเนื้อไก่อันดับ 3 ของโลกต้องรักษาสมดุลระหว่างการป้องกันสาธารณสุขและการปกป้องอุตสาหกรรมมูลค่าหลายพันล้านบาท เนื่องจากการระบาด H5N1 ในฟาร์มพาณิชย์จะส่งผลกระทบอย่างรุนแรง ดังเช่นสถานการณ์ในบราซิลซึ่งเป็นคู่แข่งสำคัญ
ไวรัสนิปาห์: ภัยคุกคามระดับสูงในภูมิภาค
การระบาดในเกรละ อินเดีย (กรกฎาคม 2568)
รัฐเกรละรายงานการระบาดไวรัสนิปาห์ตาม WHO South-East Asia Region’s epidemiological bulletin โดยมีผู้ป่วย 4 ราย เสียชีวิต 2 ราย ในเดือนกรกฎาคม 2568 ผู้ป่วยทั้งหมดอยู่ในรัศมี 50 กิโลเมตร ระหว่างเขตมาลัปปุรัมและปาลักกาด
- ผู้ป่วยแต่ละรายเป็นการติดเชื้อแยกจากกันจากค้างคาวผลไม้ (Pteropus) ไม่ใช่การแพร่จากคนสู่คน
- มีการติดตามผู้สัมผัสกว่า 600 คน
- การควบคุมอย่างรวดเร็วช่วยป้องกันการแพร่กระจายในชุมชน
- ค้างคาวพาหะในไทย ประเทศไทยมีค้างคาวในสกุล Pteropus หลายชนิด โดยชนิดหลักคือ ค้างคาวแม่ไก่ภาคกลาง (Pteropus lylei) ที่พบมากในภาคกลางและตะวันออก มีแหล่งอาศัยขนาดใหญ่ เช่น วัดโพธิ์บางคล้า (ฉะเชิงเทรา) วัดจันทาราม (อ่างทอง) และเขาช่องพราน (ราชบุรี)
- หลักฐานการติดเชื้อในไทย การสำรวจทางวิทยาศาสตร์พบหลักฐานการติดเชื้อไวรัสนิปาห์ในค้างคาวไทยแล้ว ทั้งในรูปแบบแอนติบอดีและสารพันธุกรรมของไวรัส (RNA) จากตัวอย่างน้ำลายและปัสสาวะ พบทั้งสายพันธุ์บังกลาเทศ (NiV-B) และมาเลเซีย (NiV-M) ยืนยันว่าเชื้อหมุนเวียนอยู่ในประชากรสัตว์ไทยจริง
- สถานะในประเทศไทย ถึงแม้พบหลักฐานการติดเชื้อในสัตว์พาหะ แต่ประเทศไทยยังไม่เคยมีรายงานผู้ป่วยติดเชื้อไวรัสนิปาห์ในคนมาก่อน การเฝ้าระวังจึงมุ่งเน้นการป้องกันเชิงรุก (proactive prevention) เพื่อป้องกันการเกิดผู้ป่วยรายแรกของประเทศ
- อาหารปนเปื้อน เช่น น้ำตาลสดดิบ ผลไม้ที่ค้างคาวกัดแทะ
- สัมผัสสารคัดหลั่งสัตว์ โดยตรงหรือผ่านสัตว์กลาง (สุกร)
- การแพร่คนสู่คน ผ่านผู้ดูแลใกล้ชิดและบุคลากรทางการแพทย์
- อัตราตายสูง (40 – 75%)
- ยังไม่มีวัคซีนหรือยารักษาจำเพาะ
- สามารถแพร่จากคนสู่คนได้ โดยเฉพาะในสถานพยาบาล
ความก้าวหน้าในการวิจัย
Coalition for Epidemic Preparedness Innovations (CEPI) ประกาศในกรกฎาคม 2568 ว่าวัคซีน PHV02 ที่พัฒนาโดย Public Health Vaccines จะเริ่มทดลองในคนระยะที่ 2 ในบังกลาเทศต้นปี 2569 ร่วมกับการสนับสนุนจาก U.S. Department of Defense
ภัยคุกคามอื่น ๆ ที่ต้องเฝ้าระวัง
โรคจากแมลงพาหะที่ขยายตัว
ไข้ชิกุนกุนยา European Centre for Disease Prevention and Control (ECDC) รายงานว่าเกาะเรอูนียงมีผู้ป่วยเกือบ 54,000 ราย เสียชีวิต 23 ราย ในต้นปี 2568 ส่วนทั่วโลกมีผู้ป่วยกว่า 220,000 รายตาม Hong Kong’s Centre for Health Protection
ไวรัสโอโรปูช (OROV) ระบาดในทวีปอเมริกา New York City Department of Health and Mental Hygiene รายงานผู้ป่วยหลายพันรายในบราซิล และกว่า 1,000 ราย ในคิวบา มีอาการคล้ายไข้เลือดออก
ไข้เลือดออก บราซิลประสบการระบาดครั้งประวัติศาสตร์ มีผู้ป่วยเกือบ 900,000 ราย ภายในเดือนมีนาคม 2568 ตามรายงาน NYC Department of Health
หัดระบาดอย่างรุนแรงทั่วโลกเนื่องจากอัตราการฉีดวัคซีนลดลง
- สหรัฐอเมริกา ผู้ป่วยกว่า 1,300 ราย (US CDC)
- ยุโรป 975 ราย ในเมษายน 2568 (ECDC)
- 85 – 92% ของผู้ป่วยไม่ได้รับวัคซีนหรือไม่ทราบประวัติการฉีดวัคซีน ตามข้อมูลทั้ง CDC และ ECDC
COVID-19 ยังคงวิวัฒนาการ
WHO รายงานว่าอัตราการตรวจพบเชื้อเริ่มเพิ่มขึ้นกลางปี 2568 โดยเฉพาะในภูมิภาคเอเชียตะวันออกเฉียงใต้ (จาก 0.5% ในเมษายน เป็น 5% ในปลายพฤษภาคม)
สายพันธุ์ที่ระบาดในไทย กรมวิทยาศาสตร์การแพทย์รายงานในพฤษภาคม 2568 ว่าสายพันธุ์ NB.1.8.1 กำลังแทนที่ JN.1 เป็นสายพันธุ์หลัก มีการแพร่กระจายรวดเร็วและหลบเลี่ยงภูมิคุ้มกันได้ดีขึ้น
ประสิทธิภาพวัคซีน กรมวิทยาศาสตร์การแพทย์และ WHO ยืนยันว่าวัคซีนปัจจุบันที่มุ่งเป้า JN.1 หรือ KP.2 ตามคำแนะนำของ WHO’s TAG-CO-VAC ยังคงป้องกันโรครุนแรงและการเสียชีวิตได้ดี
ความรุนแรง ยังไม่มีหลักฐานว่า NB.1.8.1 ทำให้เจ็บป่วยรุนแรงกว่าโอมิครอนสายพันธุ์อื่น อาการยังคงเป็นไข้ ไอ เจ็บคอ อ่อนเพลีย บางรายอาจไม่มีไข้แต่มีอาการคัดจมูกหรือเจ็บคอเป็นหลัก
โรคประจำถิ่นในไทยช่วงฤดูฝน (ข้อมูล ณ 29 กรกฎาคม 2568)
กรมควบคุมโรคแถลงข่าวเตือนโรคที่เพิ่มขึ้นในช่วงฤดูฝน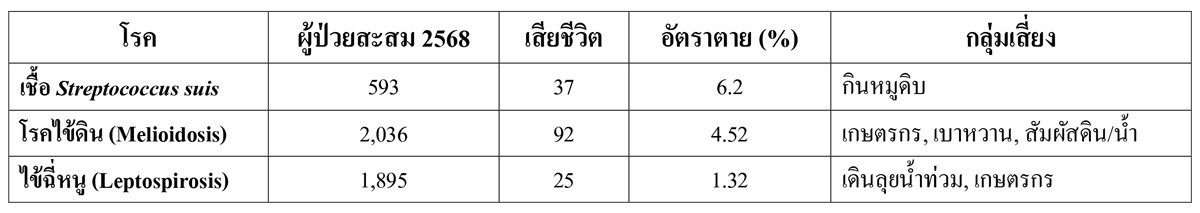 ที่มา กรมควบคุมโรค กระทรวงสาธารณสุข
ที่มา กรมควบคุมโรค กระทรวงสาธารณสุข
คำแนะนำปฏิบัติสำหรับแพทย์
- เฝ้าระวังไข้หวัดนก H5N1 เกณฑ์ผู้ป่วยต้องสงสัย (ตามแนวทางกรมควบคุมโรค)
- มีไข้ ≥38°C พร้อมไอ เจ็บคอ หรือหายใจลำบาก
- ภายใน 14 วัน มีประวัติเดินทางไปพื้นที่ระบาด หรือสัมผัสสัตว์ปีกป่วย/ตาย
- อาการอื่น: ปวดกล้ามเนื้อ ปวดหัว ท้องเสีย อาเจียน เยื่อตาอักเสบ
- การวินิจฉัย
- เก็บสิ่งส่งตรวจจาก nasopharyngeal และ oropharyngeal swab ภายใน 3-5 วัน ก่อนให้ยาต้านไวรัส
- ส่งตรวจ RT-PCR เพื่อยืนยัน H5 subtype
- การรักษา
- ให้ Oseltamivir ทันทีโดยไม่รอผลตรวจ หากมีความสงสัยสูง
- มีประสิทธิภาพดีที่สุดถ้าเริ่มภายใน 48 ชั่วโมง (ข้อมูลจากการศึกษาในเวียดนาม)
- แยกผู้ป่วยในห้องความดันลบหากมี ตามคำแนะนำของสมาคมโรคติดเชื้อเด็กแห่งประเทศไทย
- ระวังการใช้สเตียรอยด์ อาจเพิ่มความเสี่ยงเสียชีวิต
- ประวัติที่สำคัญ
- การเดินทาง ทวีปอเมริกา (Oropouche), พื้นที่ระบาดหัด, กัมพูชา
- การสัมผัส สัตว์ปีก (H5N1), หมูดิบ (S. suis), ดิน/น้ำ (melioidosis/leptospirosis)
- การป้องกัน
- ให้คำแนะนำ หลีกเลี่ยงสัตว์ป่วย ปรุงอาหารให้สุก ใช้อุปกรณ์ป้องกันเมื่อทำงานเกษตร
- วัคซีน เน้นความสำคัญของ MMR (ครอบคลุม 2 เข็ม) และวัคซีนไข้หวัดใหญ่ประจำฤดู
สรุป
ภัยคุกคามโรคติดเชื้อใหม่กลางปี 2568 มี H5N1 สายพันธุ์ผสมใหม่ที่ชายแดนกัมพูชาเป็นภัยคุกคามที่ชัดเจนและใกล้ตัวที่สุด ประกอบกับการกลับมาของโรคหัด การขยายตัวของโรคจากแมลงพาหะ และการวิวัฒนาการต่อเนื่องของ COVID-19 ภายใต้กรอบการจัดการใหม่ของ IHR 2005 ที่แก้ไข การเฝ้าระวังอย่างใกล้ชิด การรักษาอย่างรวดเร็ว และการให้คำแนะนำป้องกันที่เหมาะสม จะเป็นกุญแจสำคัญในการรับมือกับสถานการณ์เหล่านี้
เอกสารอ้างอิง
WHO, CDC, ECDC, กรมควบคุมโรค กรมวิทยาศาสตร์การแพทย์ และหน่วยงานสาธารณสุขระหว่างประเทศ







