รศ. นพ. ภาคภูมิ พุ่มพวง
รศ. นพ. ภาคภูมิ พุ่มพวง
สาขาวิชาโรคติดเชื้อและอายุรศาสตร์เขตร้อน ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์ศิริราชพยาบาล มหาวิทยาลัยมหิดล
ระบาดวิทยา
โรคติดเชื้อราจากแมวสู่คน หรือ zoonotic sporotrichosis เกิดจากเชื้อราสองรูป Sporothrix spp. เดิมมักพบรายงานในผู้ป่วยที่มีประวัติสัมผัสดินหรือถูกหนามกุหลาบตำ แต่เริ่มมีรายงานการระบาดของโรคนี้ในแมว (feline sporotrichosis) ครั้งแรกในประเทศไทยตั้งแต่ปี พ.ศ. 2560 และพบรายงานการระบาดสู่ตั้งแต่ปี พ.ศ. 2563 เป็นต้นมา เชื้อราชนิดนี้สามารถก่อโรคได้ในสัตว์หลายชนิด เช่น แมว สุนัข สัตว์ฟันแทะ และสัตว์เลื้อยคลาน แต่พบการก่อโรคจากแมวสู่คนได้บ่อยที่สุด เนื่องจากแมวเป็นสัตว์เลี้ยงที่มักถูกเลี้ยงเป็นระบบเปิด และมีรอยโรครวมถึงปริมาณเชื้อโรคที่เยอะกว่าสัตว์ชนิดอื่น
การศึกษาแบบ retrospective cohort study ในรพ.ศิริราช ระหว่างช่วง พ.ศ. 2561 – 2565 รายงานผู้ป่วยจำนวน 49 ราย พบผู้หญิงเป็นโรคบ่อยกว่าผู้ชาย (ร้อยละ 65.3) อายุเฉลี่ย 58 ปี ผู้ป่วยส่วนใหญ่เป็น immunocompetent host (ร้อยละ 81.6) และมากกว่าร้อยละ 65 มีประวัติการสัมผัสแมว
อาการและอาการแสดงทางคลินิก
ระยะฟักตัวของโรคนี้ประมาณ 1 – 4 สัปดาห์ ทำให้เกิดอาการและอาการแสดงทางผิวหนังได้ 3 รูปแบบ คือ
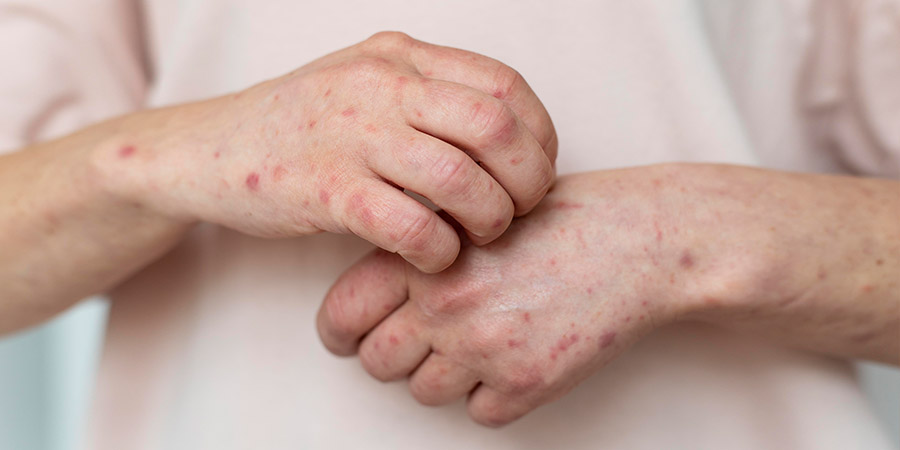
- Lymphocutaneous sporotrichosis พบได้ร้อยละ 70 โดยพบบ่อยที่บริเวณแขน ขา และอาจพบรอยโรคที่บริเวณใบหน้าได้ในเด็ก รอยโรคเริ่มแรกจะมีลักษณะเป็น erythematous-violaceous nodule ใต้ผิวหนัง ไม่เจ็บ จากนั้นรอยโรคมักแตกออกเป็นแผลตื้น ๆ ที่มีขอบแผลยกบวม ระยะต่อมาจะพบรอยโรคกระจายตัวตามแนวท่อน้ำเหลือง (lymphatic spreading) และอาจพบต่อมน้ำเหลืองบริเวณข้างเคียงโตได้ ลักษณะรอยโรคแบบนี้ วินิจฉัยแยกโรคจากโรคติดเชื้อหลายชนิดที่ทำให้เกิดอาการทางคลินิกใกล้เคียงกัน ดังรูปที่ 1
 รูปที่ 1 การวินิจฉัยแยกโรคที่มี sporotrichoid lesion
รูปที่ 1 การวินิจฉัยแยกโรคที่มี sporotrichoid lesion
- Fixed cutaneous sporotrichosis รายงานในอดีต พบได้น้อยกว่า คือ ร้อยละ 25 แต่ในรายงานการระบาดปัจจุบันของประเทศไทยที่เป็น zoonotic sporotrichosis พบรอยโรคประเภทนี้ประมาณร้อยละ 55 ซึ่งมากกว่า lymphocutaneous sporotrichosis รอยโรคมีลักษณะเป็น vegetating หรือ verrucous plaque ที่มีขอบแดงชัดเจน มักมีสะเก็ดแผล (crust) และอาจพบลักษณะของ satellite nodules ร่วมด้วยได้
- Disseminated cutaneous sporotrichosis พบได้น้อย มักพบในผู้ป่วยที่มีภูมิคุ้มกันบกพร่อง โดยพบการกระจายของรอยโรคได้ที่ผิวหนังทั่วร่างกายและเยื่อบุต่าง ๆ อาจพบการกระจายไปที่อวัยวะอื่น ๆร่วมด้วยได้
การวินิจฉัย
วินิจฉัยจากการตัดชื้นเนื้อเพื่อส่งตรวจเพาะหาเชื้อรา (fungal culture) โดยเพาะเชื้อราในอาหารเลี้ยงเชื้อ Sabouraud dextrose agar (SDA) ที่มีหรือไม่มียาต้านจุลชีพร่วมด้วย เชื้อราชนิดนี้โตได้ดีภายใน 1 สัปดาห์ โดยเชื้อจะเป็นยีสต์ที่อุณหภูมิ 37 องศาเซลเซียส และราสายที่อุณหภูมิ 25 องศาเซลเซียส โคโลนีมักมีสีครีมในช่วงแรก และกลายเป็นสีน้ำตาลเข้มขึ้นหรือดำในเวลาต่อมา เมื่อนำมาตรวจด้วยกล้องจุลทรรศน์โดยย้อม lactophenol cotton blue เพื่อดูลักษณะสายรา จะพบลักษณะเป็นสายราที่มีการเรียงตัวของ conidia ดังรูปที่ 2
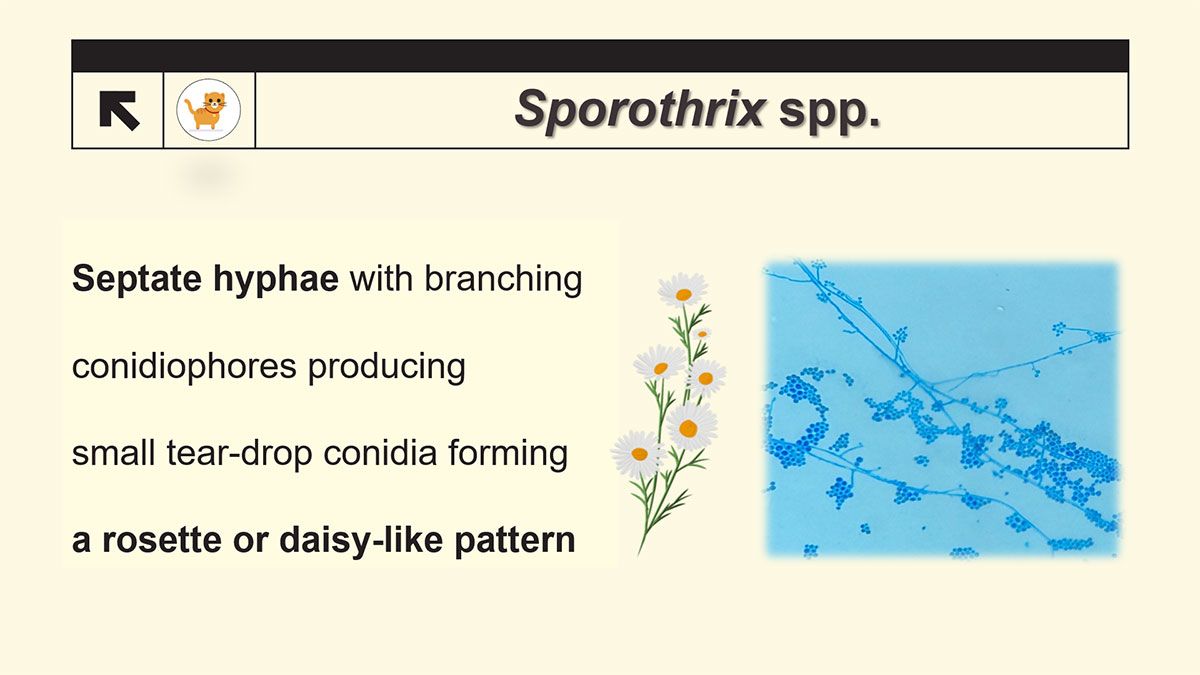 รูปที่ 2 ลักษณะโคโลนีของเชื้อ Sporothrix spp.
รูปที่ 2 ลักษณะโคโลนีของเชื้อ Sporothrix spp.
การตรวจย้อมหาเชื้อราด้วย 10% potassium iodide (10% KOH) มีประโยชน์ทางคลินิกน้อย เนื่องจากมักไม่ค่อยพบยีสต์ก่อโรคในรอยโรค แต่หากพบจะมีลักษณะเป็น elongated cigar-shaped yeast การตรวจทางพยาธิวิทยาจะพบ suppurative หรือ non-specific granuloma และอาจพบลักษณะของ asteroid body ซึ่งเป็นราที่ถูกล้อมรอบด้วย eosinophilic material ร่วมด้วยได้
การรักษา
ยาหลักที่ใช้ คือ itraconazole ขนาดยาดังรูปที่ 3 เป็นระยะเวลาอย่างน้อย 3-6 เดือน โดยควรให้ยาจนกว่ารอยโรคหายสนิท และอาจให้ยาต่ออีกนาน 1 เดือน รายงานจากศิริราชพบว่ากว่าร้อยละ 42 รักษาหายที่ระยะเวลา 6 เดือน และร้อยละ 95 รักษาหายที่ระยะเวลา 12 เดือน โดยระยะเวลาเฉลี่ยที่รักษาหายอยู่ที่ 6 เดือน
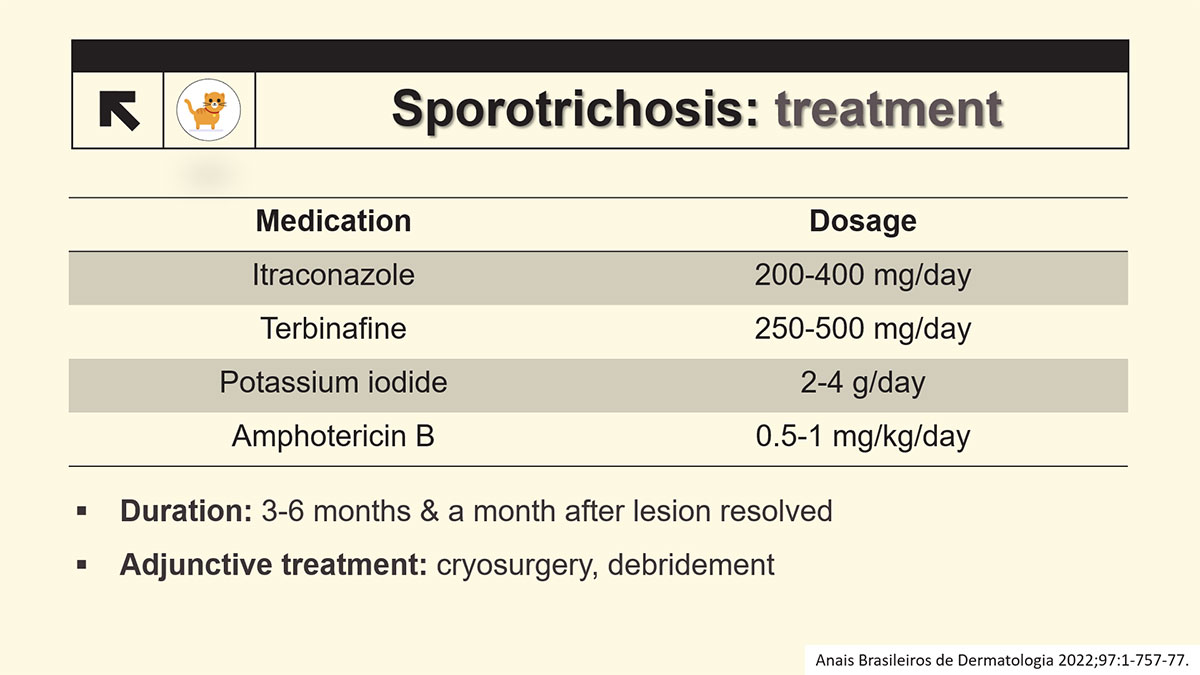 รูปที่ 3 การรักษาโรค sporotrichosis
รูปที่ 3 การรักษาโรค sporotrichosis
กรณีไม่ตอบสนองต่อการรักษา หรือไม่สามารถทนยา itraconazole ได้ ยาทางเลือก คือ terbinafine และ potassium iodide (SSKI) ในผู้ป่วยที่มีการแพร่กระจายของโรคไปสู่อวัยวะอื่น ๆ ควรให้การรักษาด้วย intravenous amphotericin B การผ่าตัด debridement มีประโยคในผู้ป่วยที่มีรอยโรคที่กระดูกและข้อร่วมด้วย
- Bonifaz A, et al. J Dtsch Dermatol Ges. 2010;8(8):619-27; quiz 28.
- Jirawattanadon P, et al. Emerg Infect Dis. 2024;30(12):2583-92.
- Yingchanakiat K, et al. J Fungi (Basel). 2023;9(5).
- Tobin EH, et al. Am Fam Physician. 2001;63(2):326-32.
- Barros MB, et al. Clin Microbiol Rev. 2011;24(4):633-54.