รศ. พญ. ธิติมา เงินมาก
รศ. พญ. ธิติมา เงินมาก
อนุสาขากุมารเวชศาสตร์โรคทางเดินอาหารและโรคตับ
ภาควิชากุมารเวชศาสตร์ คณะแพทยศาสตร์ ม.นเรศวร
บทนำ
การกลืนสารกัดกร่อน (caustic ingestion) เป็นภาวะฉุกเฉินที่พบได้บ่อยในเด็ก โดยเฉพาะในวัยก่อนเรียนที่อายุน้อยกว่า 5 ปี และพบเด็กผู้ชายมากกว่าเด็กหญิง เพราะเป็นวัยอยากรู้อยากเห็น ชอบหยิบจับสิ่งของแปลกปลอมเข้าปาก มักเกิดขึ้นจากความไม่ตั้งใจ (accidental) หรือมักเกิดจากการเผลอกินสารในบ้าน เช่น น้ำยาล้างห้องน้ำ ด่างทำความสะอาด หรือสารกรดที่ใช้ล้างสนิม ส่วนใหญ่จะกลืนด่าง ทำให้เกิดหลอดอาหารอักเสบ แผลลึก เนื้อตาย (deep liquefaction necrosis) อย่างมาก ทะลุ หรือตีบตัน และยังมีกลืนสารกัดกร่อนประเภทกรด ทำให้เกิดเนื้อตายของเยื่อบุ (coagulation necrosis) ส่วนที่พบในช่วงเด็กวัยรุ่นสาเหตุของการกลืนสารกัดกร่อนนั้นเพื่อพยายามฆ่าตัวตาย ซึ่งตั้งใจที่จะกลืนกินในปริมาณมากกว่า และความเข้มข้นที่สูงกว่า ซึ่งแตกต่างจากสาเหตุของเด็ก ทำให้เกิดความรุนแรงได้มากกว่าในเด็กเล็ก ดังนั้นความรุนแรงของการบาดเจ็บขึ้นอยู่กับชนิด ปริมาณ ความเข้มข้น และระยะเวลาที่สัมผัสกับเยื่อบุทางเดินอาหาร
ชนิดของสารกัดกร่อน
- กรด (Acids) รุนแรง pH<3 : เช่น กรดไฮโดรคลอริก (น้ำยาล้างห้องน้ำ), ซัลฟูริก
- ทำให้เกิดการแข็งตัวของโปรตีน (coagulation necrosis)
- แผลจะอยู่ที่กระเพาะอาหารมากกว่าหลอดอาหาร
- ด่าง (Alkali) รุนแรง pH>12 : เช่น โซเดียมไฮดรอกไซด์, โพแทสเซียมไฮดรอกไซด์
- ทำให้เกิดการละลายของเนื้อเยื่อ (liquefaction necrosis)
- ทำให้แผลลึกและแพร่กระจายมาก มักเกิดที่หลอดอาหาร
พยาธิสรีรวิทยา
กรด (Acid) คือ pH น้อยกว่า 3 ซึ่งส่วนใหญ่อยู่ในน้ำยาล้างห้องน้ำ น้ำยาแบตเตอรี่ น้ำยาขัดสนิม น้ำยาทำความสะอาดโลหะ น้ำยาใช้ในอุตสาหกรรมฟอกหนัง น้ำยาล้างทำความสะอาดสระว่ายน้ำ เป็นต้น มีกลไกการทำลายเนื้อเยื่อโดยการทำให้เนื้อเยื่อของโปรตีนแข็งตัว แบบ coagulative necrosis ต่อมาทำให้มีแผลเนื้อตายชนิด eschar ตามมาได้ ผู้ป่วยมักกลืนกรดได้น้อย เนื่องจากมีกลิ่นฉุน รสชาติไม่ดี รู้สึกระคายเคืองในช่องปาก อันตรายจากกรดมักเกิดที่กระเพาะอาหารมากกว่าหลอดอาหาร เนื่องจากกรดเป็นของเหลวจะผ่านไปหลอดอาหารลงสู่กระเพาะอาหารได้อย่างรวดเร็ว
- เกิดการตายของเนื้อเยื่อเฉียบพลัน ในช่วง 1 – 4 วันแรกหลังกิน
- การเกิดแผลและเนื้อเยื่อใหม่ ในวันที่ 3 – 12 หลังกิน โดยหลังการบาดเจ็บจะมีเนื้อเยื่อตายหลุดลอกแล้วเกิดใหม่ ก้นแผลมีการอักเสบและเกิดเนื้อเยื่อใหม่ได้ อาจพบมีแบคทีเรียเข้าแทรกแซงได้ ดังนั้นเป็นช่วงที่เนื้อเยื่ออ่อนบางและมักเกิดทะลุได้ง่าย
- การหายของแผลและแผลเป็นนั้นจะเกิดได้ในสัปดาห์ที่ 2 – 3 จะมีพังผืดและเกิดตีบตันตามมา โดยปกติจะใช้เวลา 1 – 6 เดือนในการรักษาบาดแผล พยายามทำการผ่าตัดในกรณีที่มีการตีบตันที่ไม่สามารถขยายได้ควรรอให้พ้นช่วงเวลานี้
การกัดกร่อนจะทำลายเยื่อบุทางเดินอาหารชั้น mucosa → submucosa → muscularis → เสี่ยงทะลุ (perforation) และภายหลังอาจพัฒนาเป็นแผลเป็น (stricture) โดยเฉพาะที่หลอดอาหาร
อาการสำคัญ
- มีอาการตั้งแต่ปวดแสบปาก ปากมีแผลไหม้ได้ ไปจนถึงอาการบาดเจ็บบริเวณหลอดอาหารนั้นจะมีอาการปวดแสบลำคอ น้ำลายไหลย้อย ปฏิเสธการกินอาหาร กลืนติด กลืนไม่ได้ กลืนลำบาก (dysphagia) กลืนแล้วเจ็บ (odynophagia) เป็นต้น ถ้ามีการทำลายบริเวณกล่องเสียงหรือฝาปิดกล่องเสียง หรือทางเดินหายใจ จะมีอาการเสียงแหบ เสียง stridor หายใจลำบาก (หากมีการบวมของกล่องเสียงหรือทะลุเข้าหลอดลม) เป็นต้น
- ถึงแม้ว่าจะไม่พบร่องรอยการกลืนกินกรดหรือด่าง บริเวณภายในปากก็ตาม แต่การไม่มีรอยโรคในปากไม่ได้หมายความว่าจะไม่พบรอยโรคในบริเวณที่อยู่ต่ำลงไปกว่านั้น ในช่วง 2 สัปดาห์แรกหลังจากกินเข้าไปนั้นจะมีความเสี่ยงต่อการเกิดทะลุของหลอดอาหารและกระเพาะอาหารได้ ซึ่งผู้ป่วยจะมีอาการปวดท้องรุนแรง อาเจียนเป็นเลือด มีความดันเลือดต่ำ เจ็บหน้าอก มีไข้ เป็นต้น ส่วนอาการที่จะพบได้หลังสัปดาห์ที่ 3 หลังกินนั้นจะมีการตีบตันของกระเพาะอาหาร หลอดอาหาร มีอาเจียนหลังกินอาหาร น้ำหนักลดได้ ซึ่งอาการทางคลินิกไม่สัมพันธ์โดยตรงกับความรุนแรงของแผลเสมอไป
แนวทางการดูแลเบื้องต้น
- การประเมิน
- เริ่มจากการซักประวัติ: ชนิดของสาร ปริมาณ เวลาที่กลืน อาการหลังกลืน
- ตรวจร่างกาย: Vitals, ช่องปาก, เสียงหายใจ, ช่องท้อง
- พิจารณา admit ทุกรายที่กลืนสารกัดกร่อน
- ถึงแม้ว่าจะไม่พบร่องรอยของสารในช่องปากก็ตาม แต่ถ้ามีประวัติว่ากลืนสารอย่างชัดเจน ถือว่าต้องรักษาในการกลืน กรด ด่างด้วยเสมอ
- ภาวะแทรกซ้อนที่สำคัญในช่วงแรก คือ การหายใจ ผู้ป่วยอาจหายใจไม่ออกจากกล่องเสียงบีบรัดตัว กล่องเสียงบวม การสำลักกรดเข้าไปในปอด ภาวะเลือดเป็นกรด จากการกลืนกินกรด ภาวะขาดน้ำ เป็นต้น
- การสืบค้นเพิ่มเติม
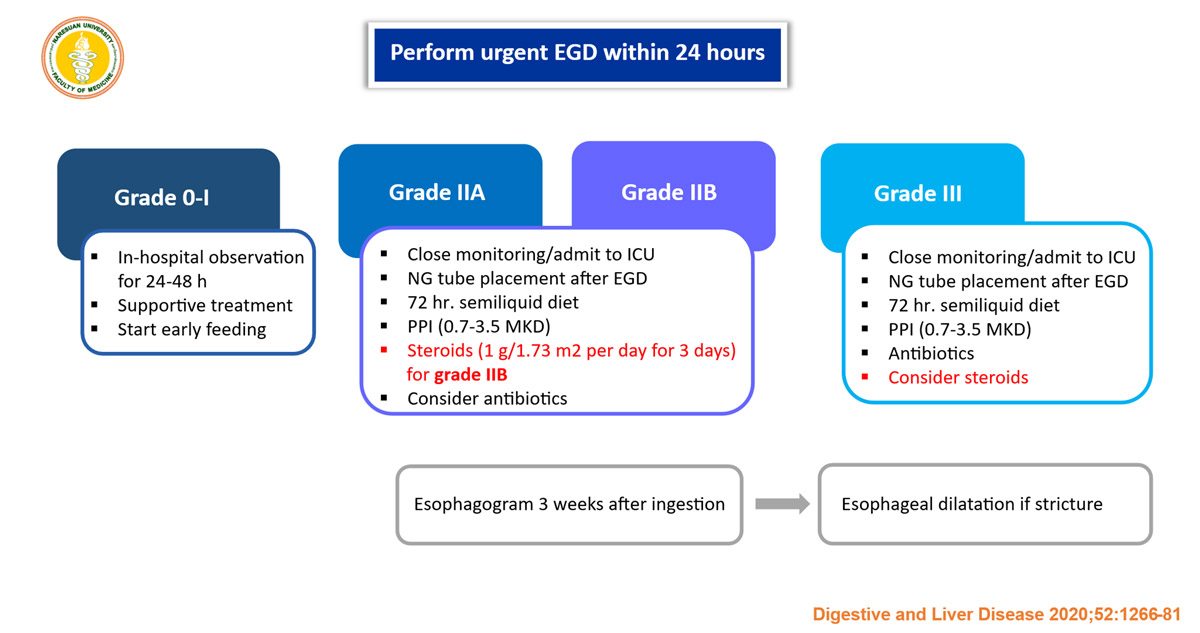
- การส่องกล้องทางเดินอาหารส่วนบน (esophagogastroduodenoscopy) แนะนำควรทำภายใน 12-48 ชั่วโมงแรกหลังกิน และไม่ควรส่องกล้องในผู้ป่วยวินิจฉัยทางเดินอาหารทะลุตั้งแต่แรก และไม่ควรทำในช่วงวันที่ 5-15 หลังกิน เพราะเป็นช่วงที่มีโอกาสเกิดการทะลุได้มาก ควรส่องกล้องในกรณีที่มีประวัติการกลืนกินสารกัดกร่อนชัดเจน มีประวัติตั้งใจกินสารกัดกร่อนเพื่อทำร้ายตัวเองมีอาการน้ำลายไหลยืดตลอดเวลา กลืนลำบาก มีรอยโรคในปากที่มองเห็นได้ มีอาการหายใจลำบาก และมีอาการปวดท้อง หรืออาเจียน เพราะการส่องกล้องทางเดินอาหารนั้นเพื่อประเมินความรุนแรงของการทำลายเนื้อเยื่อ ซึ่งแบ่งระดับความรุนแรงตาม Zargar’s classification (ตาราง 1) เพื่อจะได้ทำการรักษาที่เหมาะสม รวมทั้งการพยากรณ์โรคต่อไป
- ภาพถ่ายรังสีคอ ทรวงอก และท้อง ควรพิจารณาทำทุกราย โดยเฉพาะอย่างยิ่งในผู้ป่วยที่มีอาการทางระบบหายใจ ถ้าพบว่ามีเงาลมบริเวณ mediastinum หรือใต้กะบังลม ให้สงสัยว่ามีหลอดอาหาร หรือกระเพาะอาหารแตก ทะลุได้ ตามลำดับ
- อัลตร้าซาวด์เพื่อประเมินผนังของหลอดอาหาร หรือการทำ EUS (endoscopic ultrasound) สามารถดูการตีบได้
- เอกซเรย์คอมพิวเตอร์ สามารถประเมินการลึกของเนื้อตาย และประเมินการแตก ทะลุของอวัยวะได้
- การตรวจคลื่นแม่เหล็กไฟฟ้า (Magnetic resonance imaging, MRI) ประเมินผนังของหลอดอาหารได้ การส่งตรวจทางรังสีวินิจฉัยนั้นให้พิจารณาในผู้ป่วยแต่ละราย ตามลักษณะอาการทางคลินิก
ตารางที่ 1 ระดับความรุนแรงของการบาดเจ็บในหลอดอาหาร
การรักษา
ควรประเมินทางเดินหายใจ สัญญาณชีพ และช่วยชีวิตเบื้องต้นก่อน ถ้ามีภาวะช็อค ให้สารน้ำทางหลอดเลือดดำ ในกรณีมีการหายใจลำบาก อาจต้องใส่ท่อช่วยหายใจทางปากหรือเจาะคอ ไม่ควรใส่ท่อทางเดินหายใจผ่านทางจมูกแบบมองไม่เห็น เพราะทำให้เยื่อบุบวมมากขึ้น มีเลือดออก และอาจทำให้หลอดอาหารทะลุ
- งดน้ำ อาหารทางปาก
- ให้สารน้ำทางหลอดเลือดดำ
- ให้ยายับยั้งการหลั่งกรดในกระเพาะอาหาร เช่น proton pump inhibitor
- พิจารณาการให้ยาปฎิชีวนะนั้นให้เพื่อลดการอักเสบและป้องกันการติดเชื้อซ้ำเติม ซึ่งในหลายการศึกษาจะให้ในระดับมากกว่า 2 ขึ้นไป
- แนะนำให้เอกซเรย์ทรวงอกทุกราย
- ห้ามกระตุ้นให้อาเจียน ไม่ให้สารที่ทำให้เจือจางลง ไม่ให้สารที่ทำให้ฤทธิ์กัดกร่อนลดลง เช่น กินสารที่เป็นด่างในผู้ป่วยกลืนกินกรด (neutralization) ไม่ให้ผงถ่าน (activated charcoal) เพราะผงถ่านไม่มีประโยชน์ในการจับกรดหรือด่าง ไม่ควรล้างท้อง (gastric lavage) เพราะจะทำให้สารกัดกร่อนนั้นกระจายและสร้างการทำลายในบริเวณอื่น ๆ มากขึ้น แต่สามารถให้ดื่มน้ำและนมได้ในช่วงแรกของการรักษา
- การใส่สายสวนทางจมูกลงกระเพาะอาหาร (nasogastric tube) จะพิจารณาใส่เมื่อจำเป็นว่าจะมีความเสี่ยงต่อการเกิดหลอดอาหารตีบได้ เช่น ระดับความรุนแรงของการบาดเจ็บของหลอดอาหาร ตั้งแต่ระดับ 2b ขึ้นไป เพราะฉะนั้นควรใส่ด้วยความนุ่มนวลและใส่สายหลังส่องกล้องทางเดินอาหาร
เพื่อจะได้เห็นเยื่อบุของหลอดอาหารขณะใส่สายได้ - การใช้ยา Sucralfate อาจช่วยป้องกันแผลพังผืด แต่ควรให้หลังส่องกล้องเพราะอาจบดบังรอยโรค
- ส่วนข้อบ่งชี้ในการให้ corticosteroids นั้นยังมีข้อถกเถียงกันในเรื่องประโยชน์ของการรักษา ทำให้มีข้อมูลยังไม่แน่ชัด แต่ไม่แนะนำให้ในความรุนแรงระดับ 1 แต่อาจพิจารณาให้ในความรุนแรง ระดับมากกว่า 2b ขึ้นไป เพื่อลดการเกิดแผลเป็นหรือลดการตีบของหลอดอาหาร ขนาดที่ให้คือ methylprednisolone 1 กรัม/1.73 ตร.ม./วัน ให้ 3 วัน หรือ ให้ dexamethasone 1 มก./กก./วัน หรือ prednisolone 2 มก./กก./วัน
- ถ้าส่องกล้องทางเดินอาหารส่วนบนแล้วไม่พบผิดปกติ ระดับ 0 ให้เริ่มกินทางปาก และสังเกตอาการก่อนกลับบ้าน
- ถ้ามีความรุนแรงระดับ 1 ถึง 2a ให้ดื่มน้ำทางปากได้ใน 1 – 2 วัน และให้เริ่มอาหารเหลว อาหารอ่อนต่อไป
- ถ้ามีความรุนแรงระดับมากกว่า 2a ขึ้นไป ควรให้รับไว้รักษาโรงพยาบาลเพื่อสังเกตอาการ ให้งดน้ำ อาหาร ให้สารน้ำและอาหารทางหลอดเลือดดำเป็นระยะเวลา 1 – 3 วัน แล้วประเมินอาการทางคลินิกซ้ำ
- ถ้ามีปํญหาทะลุ พิจารณาการผ่าตัด
- ได้รับการขยายหลอดอาหารมาเป็นเวลา 1 ปี อาการไม่ดีขึ้น
- ทางเดินอาหารตีบตันสมบูรณ์ ไม่สามารถขยายหลอดอาหารได้
- จากภาพเอกซเรย์จากการกลืนแป้ง คดเคี้ยวมาก และไม่เหมาะต่อการขยายหลอดอาหาร
- มีอาการอักเสบรอบหลอดอาหาร
- กรดไหลย้อน เกิดได้จากมีแผลทำให้หลอดอาหารสั้นและแคบลง เกิดการดึงรั้งของกระเพาะอาหารผ่านรูเปิดของกะลังลมขึ้นมาได้ (sliding hiatal hernia) ทำให้กรดในกระเพาะอาหารไหลย้อนขึ้นมาได้
- การเคลื่อนไหวทางเดินอาหารผิดปกติ (dysmotility) เกิดจากมีการทำลายลึกจนถึงเนื้อเยื่อประสาทและกล้ามเนื้อเรียบของทางเดินอาหารได้ อาจมีอาการกลืนลำบากได้
- มะเร็งหลอดอาหาร ต้องมีระดับความรุนแรงตั้งแต่ 2 ขึ้นไปที่ทำให้เกิดมะเร็งได้
การป้องกันเพื่อไม่ให้เกิดซ้ำ
ให้มีการใช้ฝาปิด (childproof cap) ที่เด็กอายุน้อยกว่า 5 ปีที่เปิดเองไม่ได้โดยลำพัง ของใช้ในบ้านที่มีสารเคมีบรรจุ ควรมีฉลากบอกคำเตือนอันตรายติดไว้ด้วยและเก็บให้พ้นมือเด็ก หรือถ้ามีสารพิษที่เหลือใช้ ให้เททิ้งทั้งหมด ไม่ควรนำสารกัดกร่อนหรือสารเคมีมาใส่ในภาชนะที่คล้ายภาชนะ บรรจุอาหารหรือเครื่องดื่ม และไม่ควรวางไว้ร่วมกับอาหารและเครื่องดื่ม
บทสรุปสำหรับแพทย์ทั่วไป
การกลืนกรด-ด่างในเด็กเป็นภาวะฉุกเฉินที่ต้องประเมินอย่างรอบคอบ การส่งต่อและการทำ endoscopy ภายใต้เกณฑ์ที่เหมาะสมจะช่วยป้องกันภาวะแทรกซ้อนในระยะยาวได้อย่างมีประสิทธิภาพ การให้ความรู้และการป้องกันยังคงเป็นหัวใจหลักในการลดจำนวนผู้ป่วยในอนาคต
- Khan S. Caustic ingestions. In: Kliegman RM, St. Geme III JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, editors. Nelson textbook of pediatrics, 21th ed. Philadelphia: Elsevier ;2020. p. 1943-5.
- Atay O. Chapter 49 Other diseases of the small intestine and colon. In: Wyllie R, Hyams JS, Kay M. editors. Pediatric gastrointestinal and liver disease 5 edition. Philadelphia: Elsevier; 2016. p. 595-6.
- De Lusong MAA, Timbol ABG, Tuazon DJS. Management of esophageal caustic injury. World J Gastrointest Pharmacol Ther. 2017;8:90-8.
- Ngoenmak T. Caustic ingestion. In: Thitima Ngoenmak, Nongluk Oilmungmool, Pattawarin Wata. Editors. Gastrointestinal and Liver Disease in Pediatric Emergency. Naresuan University Publishing House: 2022. P1-10.
- Methasate A, Lohsiriwat V. Role of endoscopy in caustic injury of the esophagus. World J Gastrointest Endosc. 2018; 10:274-82.
- Chirica M, Kelly MD, Siboni S, Aiolfi A, Riva CG, Asti E, et al. Esophageal emergencies: WSES guidelines. World J Emerg Surg. 2019;14:1-26.
- Chang J, Han SE, Paik SS, Kim YJ. Corrosive Esophageal Injury due to a Commercial Vinegar Beverage in an Adolescent. Clinical endoscopy. 2020;53:366-9.
- Gordon ES, Barfield E, Gold BD. Early management of acute caustic ingestion in pediatrics. J Pediatr Gastroenterol Nutr. 2025;80(4):537-48.
- Tringali Andrea et al. Pediatric gastrointestinal endoscopy: European Society of Gastrointestinal Endoscopy (ESGE) and European Society for Paediatric Gastroenterology Hepatology and Nutrition (ESPGHAN) Guideline Executive summary. Pediatric gastrointestinal endoscopy:…Endoscopy. 2017; 49: 83–91
- Thomson M. et al. Paediatric Gastrointestinal Endoscopy: European Society for Paediatric Gastroenterology Hepatology and Nutrition and European Society of Gastrointestinal Endoscopy Guidelines. JPGN 2017;64: 133–153.