ศ.คลินิก นพ. วีระศักดิ์ ศรินนภากร
ศ.คลินิก นพ. วีระศักดิ์ ศรินนภากร
กลุ่มงานอายุรศาสตร์
โรงพยาบาลราชวิถี
Risk of emerging complications of diabetes mellitus
- ภาวะแทรกซ้อนของหลอดเลือดเล็ก เช่น ไต ตา เส้นประสาท
- ภาวะแทรกซ้อนของหลอดเลือดใหญ่ เช่น หลอดเลือดหัวใจ หลอดเลือดสมอง หลอดเลือดส่วนปลาย
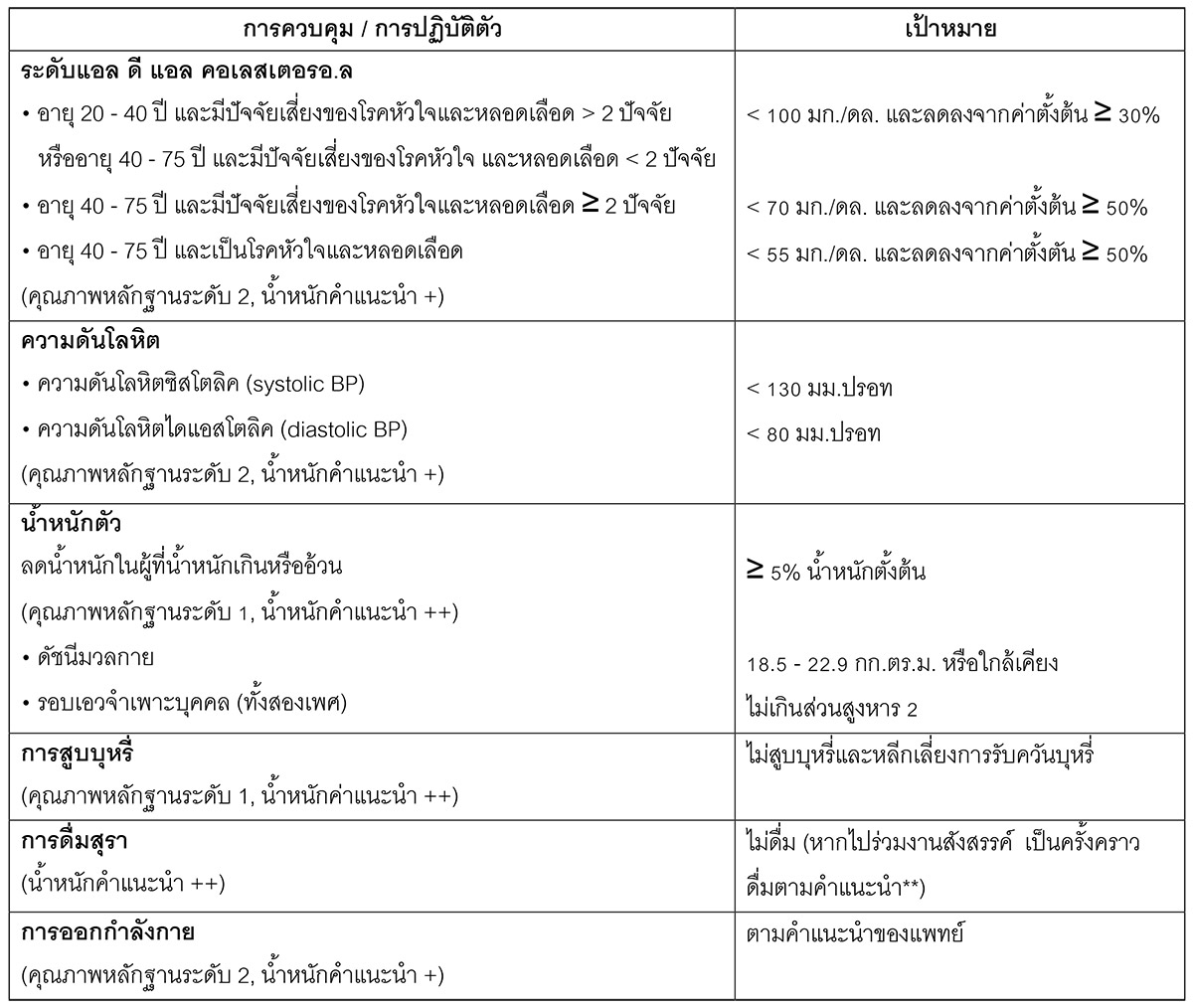
แต่ในปัจจุบันพบว่า มีความสัมพันธ์กันระหว่างภาวะแทรกซ้อนของหลอดเลือดเล็กและภาวะแทรกซ้อนของหลอดเลือดใหญ่ เช่น โรคไต โรคหัวใจและหลอดเลือดรวมถึงการเสียชีวิตดังข้อมูลจาก KDIGO 20241 ดังรูปที่ 1
 รูปที่ 1 ความเสี่ยงของการเกิดโรคหัวใจ โรคหลอดเลือดสมอง ภาวะหัวใจวาย หัวใจเต้นผิดจังหวะ โรคหลอดเลือดส่วนปลาย การเกิดไตวายเฉียบพลัน การล้างไต การนอนโรงพยาบาล การเสียชีวิต ในผู้ที่มีโรคไตเสื่อมและ/หรือ มีปริมาณไข่ขาวในปัสสาวะ1
รูปที่ 1 ความเสี่ยงของการเกิดโรคหัวใจ โรคหลอดเลือดสมอง ภาวะหัวใจวาย หัวใจเต้นผิดจังหวะ โรคหลอดเลือดส่วนปลาย การเกิดไตวายเฉียบพลัน การล้างไต การนอนโรงพยาบาล การเสียชีวิต ในผู้ที่มีโรคไตเสื่อมและ/หรือ มีปริมาณไข่ขาวในปัสสาวะ1
ซึ่งจะพบว่าการที่การทำงานของไตลดลงและการที่มี albuminuria มากขึ้น จะเพิ่มความเสี่ยงต่อการเกิดโรคหัวใจ โรคหลอดเลือดสมอง ภาวะหัวใจวาย หัวใจเต้นผิดจังหวะ โรคหลอดเลือดส่วนปลาย การเกิดไตวายเฉียบพลัน การล้างไต การนอนโรงพยาบาล และการเสียชีวิต ซึ่งการให้การดูแลรักษาต้องมีส่วนของการเปลี่ยนแปลงพฤติกรรม ได้แก่ อาหารสุขภาพ การออกกำลังกาย การงดบุหรี่ การลดน้ำหนักถ้าเกิน และส่วนของการใช้ยาเพื่อลดการเกิดโรคหัวใจและหลอดเลือดโดยควบคุมระดับน้ำตาล ระดับความดันโลหิต ระดับไขมัน ให้ได้ตามเป้าหมาย ตามแนวทางการดูแลโรคเบาหวานในประเทศไทยประจำปี 25662 ดังตารางที่ 1
ตารางที่ 1 เป้าหมายการควบคุมปัจจัยเสี่ยงเพื่อชะลอภาวะแทรกซ้อนทางหลอดเลือด2
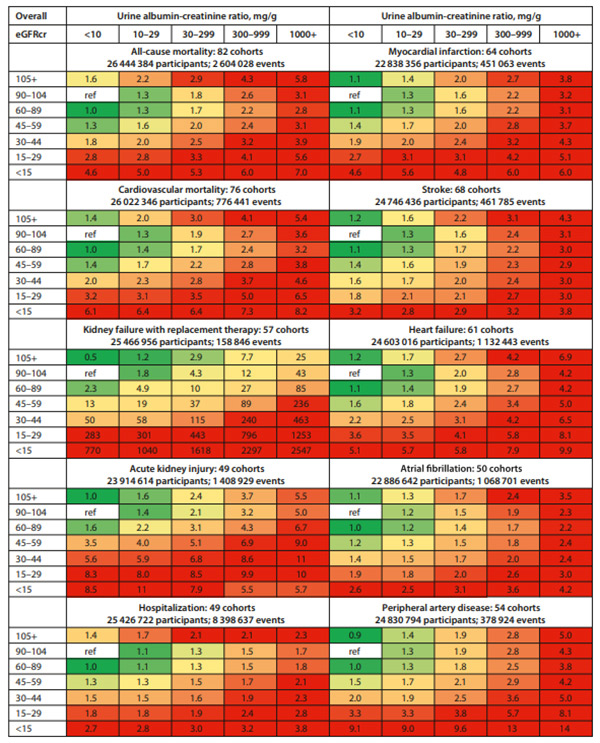
ส่วนการรักษาเพื่อชะลอไตตาม KDIGO 2024 ได้แสดงดัง รูปที่ 2 โดยลดความเสี่ยงต่อการเกิดโรคหัวใจและหลอดเลือด ได้แก่ อาหารสุขภาพ การออกกำลังกาย การงดสูบบุหรี่ การลดน้ำหนักตัว ด้านการพิจารณาใช้ยา กรณีการลดน้ำตาล พิจารณายากลุ่ม SGLT-2 inh รองลงมาจะเป็น GLP-1 RA ส่วนการควบคุมความดันจะเริ่มจากยากลุ่ม RAS blockage รองลงมาจะเป็น MRAs ในเบาหวานที่มีข้อบ่งชี้ และ Dihydropyridine CCB และ/หรือ diuretic การลดไขมันจะเริ่มที่ยากลุ่ม statin รองลงมาจะเป็น ezetimibe, PCSK9 inhibitor และถ้ามีโรคหัวใจและหลอดเลือดจะมีการใช้ยา antiplatelet ส่วนปัจจัยอื่นที่พิจารณาในผู้เป็นโรคไต ได้แก่ ภาวะซีด ความเป็นกรดด่าง ความผิดปกติของเกลือแร่ และ ความผิดปกติของกระดูก
 รูปที่ 2 การปรับเปลี่ยนพฤติกรรมและการเลือกใช้ยาในการชะลอไต1
รูปที่ 2 การปรับเปลี่ยนพฤติกรรมและการเลือกใช้ยาในการชะลอไต1
นอกจากนี้มีความสัมพันธ์กันระหว่างภาวะแทรกซ้อนของหลอดเลือดเล็กด้วยกัน เช่น ตา และไต อาจจะพบร่วมกันถ้าแต่ละโรคมีความรุนแรงมากขึ้น จึงอาจจะไม่สามารถแยกการรักษาออกจากกัน และควรมีการคัดกรองเช่นกัน ประกอบกับพบว่าผู้เป็นเบาหวานอาจจะมีความเสี่ยงกับโรคต่าง ๆ มากขึ้น ที่อาจจะเรียกว่าเป็น emerging complications of diabetes mellitus ซึ่งได้แสดงใน รูปที่ 3
 รูปที่ 3 Traditional complications และ emerging complications of diabetes mellitus3
รูปที่ 3 Traditional complications และ emerging complications of diabetes mellitus3
ดังนั้น การรักษาผู้เป็นเบาหวานโดยองค์รวมอาจจะต้องพิจารณาทั้งภาวะแทรกซ้อนของหลอดเลือดเล็กและหลอดเลือดใหญ่ไปพร้อม ๆ กัน เช่น Cardio-renal protection เช่นเดียวกับการพิจารณา Traditional complications และ emerging complications of diabetes mellitus
Emerging complications of diabetes mellitus
นอกจากการเสียชีวิตในผู้เป็นเบาหวานจะเกิดจากโรคหัวใจและหลอดเลือด ปัจจุบันพบผู้ป่วยเสียชีวิตจากโรคมะเร็งเพิ่มมากขึ้น โดยเฉพาะมะเร็งทางเดินอาหารและมะเร็งที่สัมพันธ์กับเพศหญิง การรับไว้ในโรงพยาบาลและการเสียชีวิตจากการติดเชื้อ รวมถึงการติดเชื้อ COVID, ปอดบวม การติดเชื้อทางเดินปัสสาวะ แผลที่เท้า ส่วนภาวะอื่นที่พบร่วมกับผู้เป็นเบาหวานมากขึ้น เช่น cognitive impairment, fatty liver, obstructive sleep apnea, depression ซึ่งอาจจะทำให้ผู้ดูแลต้องคัดกรอง โรคตับ มะเร็ง ภาวะซึมเศร้า ในผู้เป็นเบาหวาน
โรคมะเร็ง
พบว่าผู้เป็นเบาหวานมีความเสี่ยงต่อโรคมะเร็งต่าง ๆ เพิ่มขึ้น ได้แก่ มะเร็งตับ มะเร็งตับอ่อน มะเร็งลำไส้ใหญ่และลำไส้ตรง มะเร็งเต้านม มะเร็ง endometrium มะเร็งรังไข่ แต่บางการศึกษาพบว่ามะเร็งในต่อมลูกหมากในเพศชายลดลง อาจจะเกิดจากการที่ระดับ testosterone ลดลง จากการลดลงของ sex hormone binding globulin ที่สัมพันธ์กับความอ้วน แต่บางการศึกษาก็พบว่าความชุกเพิ่มขึ้นโดยเฉพาะเพศชาย ผิวขาว และชาวเอเชีย
กลไกการเกิดการเพิ่มความเสี่ยงของโรคมะเร็ง อาจจะเกิดจากภาวะ hyperinsulinemia4, น้ำตาลสูงและการอักเสบ รวมถึง cellular signaling mechanism เช่น mTOR ซึ่งกระตุ้นการเติบโตและ proliferation ของเซลล์ และ AMP-activated kinase5 ซึ่งมีบางการศึกษาว่า metformin อาจจะมีผลในการลดการเกิดโรคมะเร็ง6
การติดเชื้อ
พบว่าผู้เป็นเบาหวานมีโอกาสติดเชื้อมากกว่าผู้ที่ไม่ได้เป็นโรคเบาหวาน7 โดยเพิ่มการรับไว้ในโรงพยาบาลเนื่องจากโรคติดเชื้อทางเดินปัสสาวะ วัณโรค การติดเชื้อในกระแสเลือด ปอดบวม การติดเชื้อ COVID-19 การติดเชื้อแผลที่เท้า การติดเชื้อแผลผ่าตัด ซึ่งกลไกเกิดจากการลดลงของการทำงานของ neutrophile เมื่อน้ำตาลสูง8 โดยมีการลดลงของ polymorphonuclear leukocytes, phagocytic activity และ chemotaxis ส่วน mononuclear และ monocyte จะหลั่ง IL-1 และ IL-6 ลดลง ซึ่งมีความจำเป็นต่อการต่อสู้เชื้อไวรัสหลายชนิด9 และยังพบการหลั่ง cytokine มากขึ้นในคนอ้วน ซึ่งอาจจะเกิด cytokine storm
โรคตับ
ผู้ป่วยโรคเบาหวานเพิ่มความเสี่ยงต่อภาวะ Nonalcoholic fatty liver disease (NAFLD) และ Nonalcoholic steatohepatitis (NASH) และการเกิด fibrosis ซึ่งความสัมพันธ์ระหว่างเบาหวานและโรคตับมีความสัมพันธ์ทั้งผู้ป่วยที่มี NAFLD จะเพิ่มความเสี่ยงต่อการเกิดโรคเบาหวาน10 และผู้ป่วยที่มีโรคเบาหวานจะมี NAFLD มากขึ้น ซึ่งกลไกดังกล่าวจะสัมพันธ์กับ insulin resistance โดยการดื้ออินซูลินจะทำให้เกิด lipolysis และมีการเพิ่มขึ้นของ Free fatty acid ซึ่งจะจับเป็นแหล่งพลังงานในตับ การเพิ่มขึ้นของ FFA ที่มากเกินไปใน mitochondrial β-oxidation system ทำให้เกิดสะสมของ fatty acid และ NAFLD11 และมีส่วนหนึ่งเกิด hepatic inflammation, necrosis และ fibrosis เป็น NASH นอกจากนี้ยังกลไก ectopic fat deposition12
Affective disorders
Depression
ความชุกของภาวะซึมเศร้าในผู้เป็นเบาหวานมากกว่าคนทั่วไปทั้งในผู้เป็นเบาหวานชนิดที่ 2 และผู้เป็นเบาหวานชนิดที่ 1
Anxiety และ eating disorders
ผู้เป็นเบาหวานมีการเกิดภาวะ Anxiety และ อาการ anxiety มากกว่าผู้ที่ไม่ได้เป็นโรคเบาหวาน และผู้เป็นเบาหวานชนิดที่ 1 อาจจะมีปัญหา eating disorder เพิ่มขึ้น
ซึ่งกลไกการที่มี affective disorders การกระตุ้น innate immune system13 การเพิ่ม inflammation ซึ่งเป็นกลไกในเบาหวาน ซึ่งพบว่ามีการเพิ่มขึ้นในภาวะ depression ที่ไม่ได้เป็นเบาหวานเช่นกัน14 กลไกอื่น ได้แก่ ความผิดปกติของ hypothalamic pituitary adrenal axis ซึ่งพบได้ทั้งผู้ป่วยที่มีภาวะ depression15 และเบาหวาน และมีบางรายงานที่กล่าวถึง hippocampal atrophy16-17 นอกจากนี้อาจจะเกิดจาก atherosclerotic
Sleep disturbance
Obstructive sleep apnea (OSA)
ผู้เป็นเบาหวานมีภาวะ OSA มากกว่าผู้ที่ไม่เป็นเบาหวาน แต่เมื่อ adjust ค่า BMI และรอบเอว อาจจะอธิบายว่าอาจจะเกิดจากโรคร่วมคือ ภาวะอ้วน กลไกการเกิด OSA ในเบาหวาน กลไกการเกิด OSA อาจจะมีความผิดปกติของ autonomic nervous system18 ทำให้เกิด sleep disorder breathing และ OSA อาจจะทำให้เกิด insulin resistance และการเกิดเบาหวาน 19-20
Cognitive disability
Dementia และ cognitive impairment
ภาวะ dementia เป็นสาเหตุที่สัมพันธ์กับการเสียชีวิตทั้งในผู้เป็นเบาหวานและไม่ได้เป็นเบาหวาน แต่พบว่าผู้เป็นเบาหวานก็เสี่ยงต่อภาวะ dementia เพิ่มขึ้น ซึ่งอาจจะเป็นจาก vascular dementia ในผู้ที่มี mild cognitive impairment (MCI) ผู้เป็นเบาหวานจะมีการดำเนินโรคที่เร็วกว่า21 กลไกในหนูพบว่าภาวะน้ำตาลสูง มีผลต่อ advanced glycation end products glyxol และ methyglysol การเพิ่มขึ้นของ blood-brain barrier permeability22
Diabetes and disability
Functional disability
จาก systematic review พบว่า 47-84% ของ functional disability ในเบาหวานเกิดจากส่วน lower disability และอาจจะเพิ่มการล้มมากขึ้น และมีภาวะพึ่งพามากขึ้น23 และในผู้ที่มีข้อจำกัดในการเคลื่อนไหว เช่น ข้อเข่าเสื่อม หรือโรคหลอดเลือดสมอง ก็เพิ่มความเสี่ยงต่อเบาหวานเช่นกัน การทำงานที่มีผลผลิตที่ลดลง อาจจะเกิดจากการที่ disability การลดลงของความแข็งแรงของกล้ามเนื้อ โรคระบบประสาท โรคหลอดเลือดสมอง โรคหัวใจ อาจจะเป็นปัจจัยในการเกิด disability
การรักษาเบาหวานและควบคุมน้ำตาล
ยาเบาหวานกับโรคมะเร็ง
พบว่าการใช้ยา metformin อาจจะลดความเสี่ยงของโรคมะเร็ง ขณะที่การใช้อินซูลินอาจจะสัมพันธ์กับการเพิ่มโรคมะเร็ง นอกจากนี้ยา metformin อาจจะสัมพันธ์กับการลดลง depression24 และ dementia 25 แต่ไม่พบว่ามีผลดีต่อ NAFLD26 ยา GLP-1 RA เช่น dulaglutide อาจจะมีผลดีต่อ cognitive function27
การควบคุมน้ำตาล
จาก meta-analysis ไม่พบว่ามีความสัมพันธ์ของการควบคุมน้ำตาล ความเสี่ยงการเกิดมะเร็งในเบาหวาน28 และจาก RCT ไม่มีความสัมพันธ์ การควบคุมน้ำตาลกับ cognitive function ในผู้เป็นเบาหวาน29 แต่อย่างไรการควบคุมระดับน้ำตาลมีผลต่อ physical function30 การลดการเสียชีวิตจาก COVID -1931 และลดภาวะ NAFLD32
สรุป
การดูแลผู้เป็นเบาหวานในการดูแลป้องกันภาวะแทรกซ้อน เป็นการดูแลแบบองค์รวม ทั้ง microvascular และ macrovascular complications รวมถึง emerging complications ซึ่งการปรับเปลี่ยนพฤติกรรม อาหารสุขภาพ การออกกำลังกาย การงดสูบบุหรี่ การลดน้ำหนัก การนอนหลับพักผ่อนเพียงพอ การควบคุมเบาหวาน ความดันโลหิต การควบคุมไขมัน และยาที่มีผลในการป้องกันโรคหัวใจและหลอดเลือดรวมถึงการคัดกรอง ป้องกัน รักษา emerging complications
หมายเหตุ เนื้อหาบทความส่วนใหญ่ได้นำมาจาก เอกสารอ้างอิง ที่ 3
- Kidney Disease: Improving Global Outcomes (KDIGO) CKD Work Group. KDIGO 2024 Clinical Practice Guideline for the Evaluation and Management of Chronic Kidney Disease. Kidney Int. 2024 Apr;105(4S):S117-S314. doi: 10.1016/j.kint.2023.10.018. PMID: 38490803.
- ราชวิทยาลัยอายุรแพทย์แห่งประเทศไทย ในพระบรมราชูปถัมภ์, สมาคมโรคเบาหวานแห่งประเทศไทย ในพระบรมราชูปถัมภ์สมเด็จพระเทพรัตนราชสุดาฯ สยามบรมราชกุมารี, สมาคมต่อมไร้ท่อแห่งประเทศไทย, กรมการแพทย์ กระทรวงสาธารณสุข และสำนักงานหลักประกันสุขภาพแห่งชาติ.แนวทางเวชปฏิบัติโรคเบาหวาน 2566, กรุงเทพ: บริษัท ศรีเมือง การพิมพ์ จำกัด; 2566. .
- Tomic D, Shaw JE, Magliano DJ. The burden and risks of emerging complications of diabetes mellitus. Nat Rev Endocrinol. 2022 Sep;18(9):525-539. doi: 10.1038/s41574-022-00690-7. Epub 2022 Jun 6. PMID: 35668219; PMCID: PMC9169030.
- Weinstein D, Simon M, Yehezkel E, Laron Z, Werner H. Insulin analogues display IGF-I-like mitogenic and anti-apoptotic activities in cultured cancer cells. Diabetes Metab Res Rev. 2009 Jan;25(1):41-9. doi: 10.1002/dmrr.912. PMID: 19145584.
- Inoki K, Kim J, Guan KL. AMPK and mTOR in cellular energy homeostasis and drug targets. Annu Rev Pharmacol Toxicol. 2012;52:381-400. doi: 10.1146/annurev-pharmtox-010611-134537. Epub 2011 Oct 17. PMID: 22017684.
- Zhao Y, Sun H, Feng M, Zhao J, Zhao X, Wan Q, et al. Metformin is associated with reduced cell proliferation in human endometrial cancer by inbibiting PI3K/AKT/mTOR signaling. Gynecol Endocrinol. 2018 May;34(5):428-432. doi: 10.1080/09513590.2017.1409714. Epub 2017 Nov 28. PMID: 29182407.
- Pearson-Stuttard J, Cheng YJ, Bennett J, Vamos EP, Zhou B, Valabhji J, et al. Trends in leading causes of hospitalisation of adults with diabetes in England from 2003 to 2018: an epidemiological analysis of linked primary care records. Lancet Diabetes Endocrinol. 2022 Jan;10(1):46-57. doi: 10.1016/S2213-8587(21)00288-6. Epub 2021 Nov 30. PMID: 34861153; PMCID: PMC8672063.
- Geerlings SE, Hoepelman AI. Immune dysfunction in patients with diabetes mellitus (DM). FEMS Immunol Med Microbiol. 1999 Dec;26(3-4):259-65. doi: 10.1111/j.1574-695X.1999.tb01397.x. PMID: 10575137.
- Velazquez-Salinas L, Verdugo-Rodriguez A, Rodriguez LL, Borca MV. The Role of Interleukin 6 During Viral Infections. Front Microbiol. 2019 May 10;10:1057. doi: 10.3389/fmicb.2019.01057. PMID: 31134045; PMCID: PMC6524401.
- Anstee QM, Targher G, Day CP. Progression of NAFLD to diabetes mellitus, cardiovascular disease or cirrhosis. Nat Rev Gastroenterol Hepatol. 2013 Jun;10(6):330-44. doi: 10.1038/nrgastro.2013.41. Epub 2013 Mar 19. PMID: 23507799.
- Angulo P. Nonalcoholic fatty liver disease. N Engl J Med. 2002 Apr 18;346(16):1221-31. doi: 10.1056/NEJMra011775. PMID: 11961152.
- Sattar N, Gill JM. Type 2 diabetes as a disease of ectopic fat? BMC Med. 2014 Aug 26;12:123. doi: 10.1186/s12916-014-0123-4. PMID: 25159817; PMCID: PMC4143560.
- Pickup JC, Crook MA. Is type II diabetes mellitus a disease of the innate immune system? Diabetologia. 1998 Oct;41(10):1241-8. doi: 10.1007/s001250051058. PMID: 9794114.
- Dantzer R, O’Connor JC, Freund GG, Johnson RW, Kelley KW. From inflammation to sickness and depression: when the immune system subjugates the brain. Nat Rev Neurosci. 2008 Jan;9(1):46-56. doi: 10.1038/nrn2297. PMID: 18073775; PMCID: PMC2919277.
- Prestele S, Aldenhoff J, Reiff J. Die HPA-Achse als mögliches Bindeglied zwischen Depression, Diabetes mellitus und kognitiven Störungen [The HPA-axis as a possible link between depression, diabetes mellitus and cognitive dysfunction]. Fortschr Neurol Psychiatr. 2003 Jan;71(1):24-36. German. doi: 10.1055/s-2003-36684. PMID: 12529832.
- Cole J, Costafreda SG, McGuffin P, Fu CH. Hippocampal atrophy in first episode depression: a meta-analysis of magnetic resonance imaging studies. J Affect Disord. 2011 Nov;134(1-3):483-7. doi: 10.1016/j.jad.2011.05.057. Epub 2011 Jul 13. PMID: 21745692.
- Gold SM, Dziobek I, Sweat V, Tirsi A, Rogers K, Bruehl H, et al. Hippocampal damage and memory impairments as possible early brain complications of type 2 diabetes. Diabetologia. 2007 Apr;50(4):711-9. doi: 10.1007/s00125-007-0602-7. Epub 2007 Feb 14. PMID: 17334649.
- Ficker JH, Dertinger SH, Siegfried W, König HJ, Pentz M, Sailer D, et al. Obstructive sleep apnoea and diabetes mellitus: the role of cardiovascular autonomic neuropathy. Eur Respir J. 1998 Jan;11(1):14-9. doi: 10.1183/09031936.98.11010014. PMID: 9543264.
- Ip MS, Lam B, Ng MM, Lam WK, Tsang KW, Lam KS. Obstructive sleep apnea is independently associated with insulin resistance. Am J Respir Crit Care Med. 2002 Mar 1;165(5):670-6. doi: 10.1164/ajrccm.165.5.2103001. PMID: 11874812.
- Shaw JE, Punjabi NM, Naughton MT, Willes L, Bergenstal RM, Cistulli PA, et al. The Effect of Treatment of Obstructive Sleep Apnea on Glycemic Control in Type 2 Diabetes. Am J Respir Crit Care Med. 2016 Aug 15;194(4):486-92. doi: 10.1164/rccm.201511-2260OC. PMID: 26926656.
- Pal K, Mukadam N, Petersen I, Cooper C. Mild cognitive impairment and progression to dementia in people with diabetes, prediabetes and metabolic syndrome: a systematic review and meta-analysis. Soc Psychiatry Psychiatr Epidemiol. 2018 Nov;53(11):1149-1160. doi: 10.1007/s00127-018-1581-3. Epub 2018 Sep 4. PMID: 30182156; PMCID: PMC6208946.
- Rom S, Heldt NA, Gajghate S, Seliga A, Reichenbach NL, Persidsky Y. Hyperglycemia and advanced glycation end products disrupt BBB and promote occludin and claudin-5 protein secretion on extracellular microvesicles. Sci Rep. 2020 Apr 29;10(1):7274. doi: 10.1038/s41598-020-64349-x. Erratum in: Sci Rep. 2020 Oct 28;10(1):18828. PMID: 32350344; PMCID: PMC7190636.
- Lisy K, Campbell JM, Tufanaru C, Moola S, Lockwood C. The prevalence of disability among people with cancer, cardiovascular disease, chronic respiratory disease and/or diabetes: a systematic review. Int J Evid Based Healthc. 2018 Sep;16(3):154-166. doi: 10.1097/XEB.0000000000000138. PMID: 29608458.
- Guo M, Mi J, Jiang QM, Xu JM, Tang YY, Tian G, et al. Metformin may produce antidepressant effects through improvement of cognitive function among depressed patients with diabetes mellitus. Clin Exp Pharmacol Physiol. 2014 Sep;41(9):650-6. doi: 10.1111/1440-1681.12265. PMID: 24862430.
- Campbell JM, Stephenson MD, de Courten B, Chapman I, Bellman SM, Aromataris E. Metformin Use Associated with Reduced Risk of Dementia in Patients with Diabetes: A Systematic Review and Meta-Analysis. J Alzheimers Dis. 2018;65(4):1225-1236. doi: 10.3233/JAD-180263. PMID: 30149446; PMCID: PMC6218120.
- Haukeland JW, Konopski Z, Eggesbø HB, von Volkmann HL, Raschpichler G, Bjøro K, et al. Metformin in patients with non-alcoholic fatty liver disease: a randomized, controlled trial. Scand J Gastroenterol. 2009;44(7):853-60. doi: 10.1080/00365520902845268. PMID: 19811343.
- Cukierman-Yaffe T, Gerstein HC, Colhoun HM, Diaz R, García-Pérez LE, Lakshmanan M, et al. Effect of dulaglutide on cognitive impairment in type 2 diabetes: an exploratory analysis of the REWIND trial. Lancet Neurol. 2020 Jul;19(7):582-590. doi: 10.1016/S1474-4422(20)30173-3. Erratum in: Lancet Neurol. 2020 Oct;19(10):e9. PMID: 32562683.
- Johnson JA, Bowker SL. Intensive glycaemic control and cancer risk in type 2 diabetes: a meta-analysis of major trials. Diabetologia. 2011 Jan;54(1):25-31. doi: 10.1007/s00125-010-1933-3. Epub 2010 Oct 20. PMID: 20959956.
- auner LJ, Miller ME, Williamson JD, Lazar RM, Gerstein HC, Murray AM, et al; ACCORD MIND investigators. Effects of intensive glucose lowering on brain structure and function in people with type 2 diabetes (ACCORD MIND): a randomised open-label substudy. Lancet Neurol. 2011 Nov;10(11):969-77. doi: 10.1016/S1474-4422(11)70188-0. Epub 2011 Sep 28. PMID: 21958949; PMCID: PMC3333485.
- ia Y, Liu R, Tang S, Zhang D, Wang Y, Cong L, et al. Associations of the Glycaemic Control of Diabetes with Dementia and Physical Function in Rural-Dwelling Older Chinese Adults: A Population-Based Study. Clin Interv Aging. 2021 Aug 13;16:1503-1513. doi: 10.2147/CIA.S319633. PMID: 34413638; PMCID: PMC8370580.
- Lesniak C, Ong R, Akula MS, Douedi S, Akoluk A, Soomro R, et al. Inpatient glycemic control and outcome of COVID-19 patients: A retrospective cohort. SAGE Open Med. 2021 Aug 16;9:20503121211039105. doi: 10.1177/20503121211039105. PMID: 34422272; PMCID: PMC8375327.
- Afolabi BI, Ibitoye BO, Ikem RT, Omisore AD, Idowu BM, Soyoye DO. The Relationship Between Glycaemic Control and Non-Alcoholic Fatty Liver Disease in Nigerian Type 2 Diabetic Patients. J Natl Med Assoc. 2018 Jun;110(3):256-264. doi: 10.1016/j.jnma.2017.06.001. Epub 2017 Jun 27. PMID: 29778128.