ผศ. นพ. สาธิต เจนวณิชสถาพร
ผศ. นพ. สาธิต เจนวณิชสถาพร
สาขาวิชาหทัยวิทยา ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์ศิริราชพยาบาล
แม้การรักษาภาวะหัวใจล้มเหลว (heart failure, HF) ด้วยยา guideline-directed medical therapy (HF-GDMT) และอุปกรณ์ต่าง ๆ (ICD, CRT, M-TEER, AF ablation) สามารถช่วยให้อาการของหัวใจล้มเหลวดีขึ้นมาก ลดอัตราเสียชีวิตได้มากกว่า 50% ในกลุ่ม heart failure with reduced ejection fraction (HFrEF) อย่างไรก็ตามมีผู้ป่วยบางกลุ่มที่ไม่ตอบสนองต่อการรักษา ผู้ป่วยกลุ่มนี้ (advanced HF) อาจมีข้อบ่งชี้ในการทำการปลูกถ่ายหัวใจ (heart transplantation, OHTx) บทความนี้จะกล่าวถึงแนวทางในการประเมินเพื่อส่งผู้ป่วยที่เหมาะสมสำหรับการปลูกถ่ายหัวใจในประเทศไทย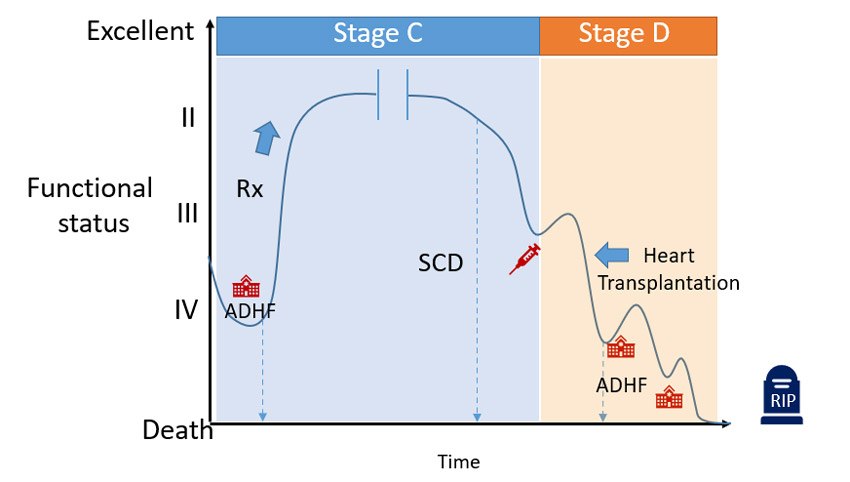 รูปที่ 1 เวลาที่เหมาะสมในการพิจารณาการผ่าตัดปลูกถ่ายหัวใจ
รูปที่ 1 เวลาที่เหมาะสมในการพิจารณาการผ่าตัดปลูกถ่ายหัวใจ
ผู้ป่วยคนไหนที่ควรพิจารณาเข้ารับการผ่าตัดปลูกถ่ายหัวใจ
- Refractory heart failure: persisting NYHA FC III-IV มีอาการหอบเหนื่อยขณะพักทำกิจวัตรประจำวันเล็กน้อย เช่น อาบน้ำ แต่งตัว หรือเข้ารับการรักษาในโรงพยาบาลด้วย decompensated heart failure หลาย ๆ ครั้งต่อเนื่อง
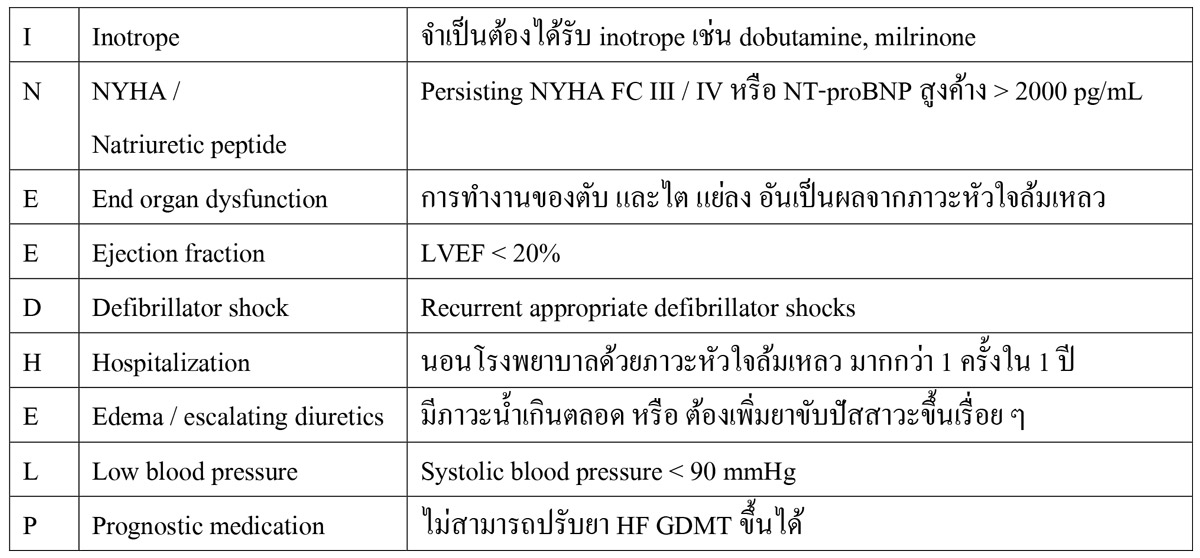
- ผู้ป่วยที่มีแนวโน้มที่จะเสียชีวิตจาก HF ใน 1 ปีสูง (>10-20%) โดยมีคำย่อว่า “I NEED HELP” (1) ช่วยในการประเมินหาผู้ป่วยกลุ่มนี้ หากมีตั้งแต่สามข้อขึ้นไป โอกาสเสียชีวิตใน 1 ปี จะเกิน 20% ขึ้นไป (2) นอกจากนี้ภาวะกินอาหารได้น้อยร่วมกับ cachexia หรือ sarcopenia เป็นปัจจัยพยากรณ์โรคที่ไม่ดีเช่นกัน
- คนไข้ cardiogenic shock ที่ไม่สามารถหยุดยา inotrope / vasopressor หรือไม่สามารถเอา mechanical circulatory support ออกได้ เพราะ shock หรือ organ function เช่น ไตแย่ลง แม้แก้สาเหตุแล้ว เช่น ในคนไข้ acute myocardial infarction หลัง revascularization
- ผู้ป่วยที่มี refractory ventricular tachycardia หลังแก้สาเหตุ ปรับยา หรือ ablation ในรายที่เหมาะสมแล้ว
ข้อห้ามในการผ่าตัดปลูกถ่ายหัวใจ
- Uncontrolled infections อย่างไรก็ตาม คนไข้ที่มี HBV / HCV / HIV และควบคุมตัวโรคได้ดี สามารถเป็น candidate ได้
- Active malignancy ควรปรึกษา oncologist / hematologist ที่ดูแลในการช่วยประเมิน
- Irreversible organ damage โดยเฉพาะ สมองส่วนการทำ multi-organ transplant เช่น heart-kidney หรือ heart-liver จะพิจารณาในกรณีที่การทำงานของอวัยวะนั้นไม่ฟื้นหลังพยายาม optimize hemodynamics แล้ว
- Irreversible pulmonary hypertension PVR > 5 Wood units จาก right heart catheterization แม้จะได้รับการ unload LV อย่างเต็มที่แล้ว ด้วยยาหรือ mechanical support
- อายุมากกว่า 70 ปี (ข้อกำหนดกาชาด) อย่างไรก็ตามในผู้ป่วยที่อายุมากกว่า 60 ปี ต้องประเมินความเปราะบาง (frailty) และโรคร่วมอื่น ๆ อย่างระมัดระวัง
- ภาวะหรือโรคร่วมอื่น ๆ ที่จะทำให้ผู้ป่วยเสียชีวิตภายใน 5 – 10 ปี หรือ มีคุณภาพชีวิตที่ไม่ดี
- Poor-controlled DM โดยเฉพาะถ้ามีภาวะแทรกซ้อนจากเบาหวานร่วมด้วย
- Severe peripheral arterial disease
- Morbid obesity (BMI > 35kg/m2)
- การใช้สารเสพติดรวมถึงบุหรี่และสุรา
- ความไม่พร้อมที่จะสามารถมาตรวจและกินยาได้สม่ำเสมอ ไม่ว่าจะเป็นปัจจัยด้านผู้ดูแล สังคมเศรษฐกิจหรือจิตเวช
ข้อผิดพลาดที่พบได้บ่อย
- ไม่ได้ปรับยา HF GDMT อย่างเต็มที่ โดยเฉพาะ beta-blocker เนื่องจากคนไข้ไม่ได้ decongestion ที่เพียงพอ ในกรณีนั้นควรนอนโรงพยาบาลเพื่อไล่น้ำจน euvolemia และ titrate GDMT ก่อนกลับบ้าน
- ในทางกลับกัน ส่งผู้ป่วยมาช้าเกินไป (รูปที่ 1) เนื่องจาก ระยะเวลาในการประเมินและรออวัยวะ ผู้ป่วยอาจแย่ลงหรือเสียชีวิต ดังนั้น ควรมีการประเมินผู้ป่วยโดยเฉพาะ HFrEF หลังรักษา 3 – 6 เดือน และติดตามต่อเนื่อง
- ไม่ได้พิจารณา OHTx ในผู้ป่วยกลุ่ม LVEF ปกติ เช่น กลุ่ม congenital heart, HCM, RCM ซึ่งสามารถเป็น candidate ได้ตามข้อบ่งชี้เบื้องต้น
- ผู้ป่วยอายุน้อย โดยเฉพาะผู้ป่วยชาย ตัวผู้ป่วยและแพทย์ผู้ดูแลมักประเมิน functional capacity ดีกว่าความเป็นจริง ควรประเมินด้วย objective test เช่น 6-minute walk test หรือ NT-proBNP
คำถามที่พบบ่อย
- การตรวจประเมินก่อนการปลูกถ่าย และระยะเวลาที่ใช้ในการประเมิน
- จะมีการเจาะเลือด นัดตรวจประเมินด้านต่าง ๆ ทั้งรังสีภาพวินิจฉัย คัดกรองมะเร็งตามอายุ จิตเวช เศรษฐานะ สังคม ทั้งหมดใช้เวลาประมาณ ประมาณ 1 – 3 เดือน ก่อนที่จะเอาข้อมูลเข้าที่ประชุมคณะกรรมการเปลี่ยนถ่ายหัวใจ และขึ้นรายชื่อกับทางสภากาชาดตามความเหมาะสม
- การเตรียมตัวระหว่างรอบริจาคหัวใจ อัตราเสียชีวิตระหว่างรอ
- เฝ้าสังเกตอาการหัวใจล้มเหลว หากอาการแย่ลง พิจารณานอนโรงพยาบาล เพื่อ optimize hemodynamics ป้องกัน end organ damage บางผู้ป่วยเป็น inotrope dependent และพยายามลดความเสี่ยงในการติดเชื้อ
- ประมาณ 1 ใน 4 ของผู้ป่วยเสียชีวิตระหว่างรอหัวใจ แสดงถึงความจำเป็นในการส่งผู้ป่วยมาก่อนที่จะอาการหนัก
- เวลาที่ใช้ในการรอหัวใจ การเดินทางเพื่อมารับการผ่าตัด
- เวลาที่ใช้ในการรอหัวใจขึ้นอยู่กับ สถานะในการรอ หากเป็น urgent status เช่น inotrope dependent หรือ ใช้ MCS อยู่ที่ประมาณ 1 เดือน ส่วน non-urgent status อยู่ที่ประมาณ 3 เดือน และส่วนใหญ่น้อยกว่า 1 ปี ผู้ป่วยสามารถรอที่บ้านและจะมีเจ้าหน้าที่ติดต่อมาเมื่อมีผู้บริจาคที่เหมาะสม โดยต้องมาถึงโรงพยาบาลภายใน 6 ชั่วโมง
- ความเสี่ยงในการผ่าตัด ระยะเวลาในการนอนโรงพยาบาล
- อัตราเสียชีวิต หรือ ทุพพลภาพรุนแรง ประมาณ 5 – 10% ขึ้นอยู่กับสภาพร่างกายก่อนผ่าตัด นอนโรงพยาบาลหลังผ่าตัด ประมาณ 2 – 3 สัปดาห์ หากไม่มีภาวะแทรกซ้อน
- การดูแลตัวเอง ยากดภูมิคุ้มกัน การตรวจติดตามรักษา
- ในช่วง 1 – 3 เดือน จำเป็นต้องมีผู้ช่วยดูแล และระวังการติดเชื้อ
- หลังผ่าตัดหัวใจจำเป็นต้องกินยากดภูมิคุ้มกันตลอดชีวิต โดยเฉพาะ ยากลุ่ม calcineurin inhibitor (เช่น tacrolimus) และกินยาป้องกันการติดเชื้อ โดยจำนวนยาจะค่อยๆลดลง เหลือแค่ 4-5 ชนิดหลังหนึ่งปี
- ในหนึ่งปีแรกจะมีนัดตรวจติดตามที่คลินิกเปลี่ยนถ่ายอวัยวะและตัดชิ้นเนื้อหัวใจผ่านสายสวน โดยไม่ต้องนอนค้างคืนรวมประมาณ 10 – 12 ครั้ง
- คุณภาพชีวิตและ life expectancy หลังผ่าตัด
- ประมาณ 6 เดือนหลังผ่าตัด คุณภาพชีวิตจะดีขึ้นอย่างมากและ ใกล้เคียงกับคนปกติหลังหนึ่งปีถึงประมาณ 10 ปีหลังผ่าตัด (honeymoon period) โดย life expectancy เฉลี่ยอยู่ที่ประมาณ 10 กว่าปี
สถานการณ์การปลูกถ่ายหัวใจในประเทศไทย
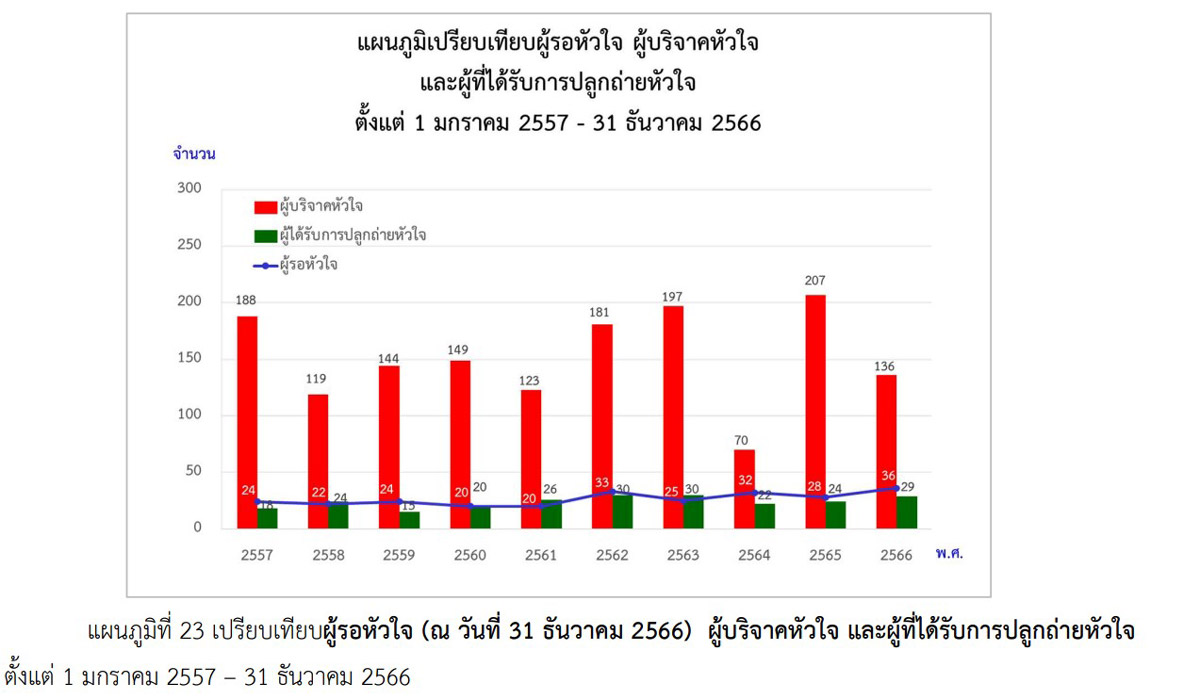
- จำนวนผู้รอรับการเปลี่ยนถ่ายหัวใจยังน้อยกว่าจำนวนหัวใจที่บริจาคดังรูปที่ 2 อันจะเห็นได้ว่า มีผู้บริจาคหัวใจเกือบ 200 ดวงต่อปี แต่มีการผ่าตัดปลูกถ่ายหัวใจและผู้ป่วยที่รอหัวใจรวมกันไม่ถึง 60 รายต่อปี ซึ่งตรงกันข้ามกับการผ่าตัดเปลี่ยนถ่ายอวัยวะอื่นที่คนรอมีมากกว่าจำนวนอวัยวะที่บริจาค (donor shortage)
- การดูแลผู้บริจาคหัวใจ (donor management) สามารถพัฒนาได้มากกว่านี้ เพื่อให้หัวใจที่สามารถปลูกถ่ายได้มีจำนวนและคุณภาพที่ดีขึ้น
- กำลังจะมีโรงพยาบาลที่จะทำการผ่าตัดปลูกถ่ายหัวใจมากขึ้นกระจายไปในภูมิภาคหลัก ๆ เช่น เชียงใหม่ ขอนแก่น สงขลา
- ทุกสิทธิการรักษาหลักในปัจจุบันครอบคลุมการผ่าตัดเปลี่ยนหัวใจ รวมถึงค่ายากดภูมิคุ้มกันในระยะยาว
- การดูแลผู้ป่วย advanced HF ได้ดีขึ้น เข้าถึงการใช้ mechanical circulatory support มากขึ้น ช่วยให้ผู้ป่วยหนักเหล่านี้มีโอกาสที่จะไปถึงการปลูกถ่ายหัวใจได้มากขึ้น
รูปที่ 2 ข้อมูลการเปลี่ยนถ่ายหัวใจ (รายงานประจำปี 2566 ศูนย์รับบริจาคอวัยวะ สภากาชาดไทย)
สามารถส่งผู้ป่วยไปที่ไหนได้บ้าง
ขณะนี้ในประเทศไทยมีศูนย์ที่ทำการเปลี่ยนถ่ายหัวใจอยู่ทั้งหมด 6 ศูนย์ ได้แก่ ศิริราช จุฬาลงกรณ์ รามาธิบดี ธรรมศาสตร์ ราชวิถีและ บำรุงราษฎร์ ในอนาคตจะมีเพิ่มขึ้นตามภูมิภาคต่าง ๆ ดังที่กล่าว
สรุป
ผู้ป่วยที่มีภาวะหัวใจล้มเหลว ที่ persistent NYHA FC III-IV หรือมีปัจจัยความเสี่ยงที่จะเสียชีวิตสูง แม้ได้รับการรักษาที่เหมาะสมแล้ว ควรส่งผู้ป่วยมารับการทำการปลูกถ่ายหัวใจ ซึ่งมีขั้นตอนดังรูปที่ 3 การที่แพทย์ผู้รักษาและผู้ป่วยเข้าใจขั้นตอนและผลลัพธ์การรักษาของการปลูกถ่ายหัวใจจะช่วยทำให้ผู้ป่วยที่เหมาะสมได้รับการปลูกถ่ายหัวใจในประเทศไทยมากขึ้น นำไปสู่การรอดชีวิตและคุณภาพชีวิตที่ดีของผู้ป่วยกลุ่มนี้
รูปที่ 3 ขั้นตอนในการพิจารณาการผ่าตัดเปลี่ยนถ่ายหัวใจ
- Baumwol J. “I Need Help”—A mnemonic to aid timely referral in advanced heart failure. The Journal of Heart and Lung Transplantation. 2017;36(5):593-4.
- Pagnesi M, Ghiraldin D, Vizzardi E, Chiarito M, Stolfo D, Baldetti L, et al. Detailed Assessment of the “I Need Help” Criteria in Patients With Heart Failure: Insights From the HELP-HF Registry. Circulation: Heart Failure. 2023;16(12):e011003.