 อ.นพ. ศุภโชค เกิดลาภ
อ.นพ. ศุภโชค เกิดลาภ
สถาบันการแพทย์จักรีนฤบดินทร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี
 รศ. พญ. ดรุณี โชติประสิทธิ์สกุล
รศ. พญ. ดรุณี โชติประสิทธิ์สกุล
สาขาวิชาโรคติดเชื้อ ภาควิชาอายุรศาสตร์
คณะแพทยศาสตร์โรงพยาบาลรามาธิบดี
สรุปการอบรมระยะสั้นประจำปี 2567 วันที่ 14 มีนาคม 2567
ถึงแม้ปัจจุบันนี้วัณโรค (tuberculosis, TB) จะเป็นโรคติดเชื้อที่สามารถรักษาให้หายขาดและสามารถป้องกันการติดเชื้อได้ อย่างไรก็ดี ในปี พ.ศ. 2565 นั้น วัณโรคเป็นโรคติดเชื้อที่มีผู้เสียชีวิตทั่วโลกสูงเป็นอันดับ 2 เป็นรองเพียงโควิด-19 (COVID-19) มีการคาดการณ์ถึงผู้ป่วยวัณโรครายใหม่ในแต่ละปีสูงถึง 10 ล้านคนโดยประมาณ โดยในปี พ.ศ. 2565 มีการประมาณการจำนวนผู้ป่วยทั่วโลกที่เสียชีวิตด้วยวัณโรคสูงถึง 1.3 ล้านคนทั่วโลก ปัจจุบันองค์การอนามัยโลก (World Health Organization, WHO) และสหประชาชาติ (United Nation, UN) ได้ตั้งเป้าหมายที่จะลดการระบาดของวัณโรคโดยไว้ให้ยุติการระบาดภายในปี พ.ศ. 2573 (1)
วัณโรคเกิดจากการติดเชื้อแบคทีเรีย Mycobacterium tuberculosis complex (M. tuberculosis complex, MTBC) ซึ่งแพร่กระจายจากผู้ป่วยไปยังคนอื่นผ่านทางอากาศ (เช่น การไอ) เมื่อผู้ป่วยรับเชื้อ M. tuberculosis complex เข้าไปนั้น มีเพียงร้อยละ 10 ของผู้ติดเชื้อที่จะพัฒนาเป็นวัณโรคระยะกำเริบ (active tuberculosis) โดยประมาณกึ่งหนึ่ง (ร้อยละ 5) จะมีโอกาสพัฒนาเป็นวัณโรคระยะกำเริบในช่วง 2 ปีแรก (2) ทั้งนี้ในกลุ่มที่มีภูมิคุ้มกันต่ำ เช่น ผู้ที่ติดเชื้อเอชไอวี (HIV) จะป่วยเป็นวัณโรคได้ 21 เท่าเมื่อเปรียบเทียบกับผู้ที่ไม่มีการติดเชื้อเอชไอวี ผู้ติดเชื้อบางส่วนสามารถจัดการเชื้อ M. tuberculosis complex ได้เอง (3) ในผู้ติดเชื้อที่เกิดพัฒนาเป็นวัณโรคระยะกำเริบนั้นส่วนใหญ่จะมีอาการแสดงทางระบบทางเดินหายใจที่ปอด (pulmonary TB) แต่จริง ๆ แล้ววัณโรคยังสามารถแสดงอาการในอวัยวะนอกปอด (extrapulmonary TB) ได้ เช่น วัณโรคต่อมน้ำเหลือง (TB lymph node) วัณโรคเยื่อหุ้มสมองอักเสบ (TB meningitis) วัณโรคกระดูกสันหลัง (TB spine) หากผู้ป่วยวัณโรคระยะกำเริบไม่ได้รับการรักษาจะมีอัตราการเสียชีวิตโดยประมาณสูงถึงร้อยละ 50 (4) ด้วยสูตรยารักษาวัณโรคระยะกำเริบที่แนะนำโดย WHO ในปัจจุบันสามารถรักษาวัณโรคระยะกำเริบให้หายขาดได้ประมาณร้อยละ 85 ของผู้ที่เข้ารับการรักษาทั้งหมด
สถานการณ์ผู้ป่วยวัณโรคในประเทศไทยนั้น นับจากปี พ.ศ. 2564 อยู่ใน 30 อันดับประเทศที่มีภาระวัณโรคสูง (TB burden disease) และอยู่ใน 30 อันดับประเทศที่มีภาระวัณโรคร่วมกับ HIV (TB/HIV burden disease) สูง กองวัณโรค กรมควบคุมโรค กระทรวงสาธารณสุขตั้งเป้าหมายในการลดอุบัติการณ์เกิดผู้ป่วยใหม่วัณโรคและตั้งเป้าหมายที่จะลดจำนวนผู้ป่วยให้ออกจาก 30 อันดับประเทศที่มีภาระวัณโรคสูงและสามารถปลอดวัณโรค (TB-free-Thailand) ภายในปี พ.ศ. 2578 องค์การอนามัยโลกได้กำหนดยุทธศาสตร์ยุติวัณโรค โดยหนึ่งในยุทธศาสตร์ที่สำคัญนั้นมุ่งเน้นไปที่การตรวจหาและรักษาวัณโรคระยะแฝงให้ได้ 30 ล้านคนภายในปี พ.ศ. 2565 (เพิ่มขึ้นจากปัจจุบันประมาณ 1 ล้านคนต่อปี) การตรวจหาวัณโรคระยะแฝงให้พบจึงถือเป็นด่านแรกที่จะนำไปสู่การรักษา เพื่อยุติวงจรการถ่ายทอดและการติดเชื้อวัณโรค
การตรวจหาการติดเชื้อวัณโรคระยะแฝง
การทดสอบวัณโรคระยะแฝงในประเทศไทยมีทั้งการทดสอบทางผิวหนังทุเบอร์คุลิน (tuberculin skin test, TST) และการทดสอบ interferon-gamma release assays (IGRA) ซึ่งเป็นการตรวจวัดภูมิคุ้มกันจำเพาะชนิดทีเซลล์ (specific T-cell immunity) ต่อเชื้อ M. tuberculosis complex อย่างไรก็ดีการทดสอบทั้ง 2 วิธีนี้ไม่สามารถบอกความแตกต่างระหว่างการติดเชื้อวัณโรคระยะแฝงกับการป่วยเป็นวัณโรคระยะกำเริบได้
- การทดสอบทางผิวหนังด้วยทุเบอร์คุลิน (tuberculin skin test, TST) ทำได้โดยการฉีดโปรตีนสกัดจากเชื้อวัณโรคเรียกว่า PPD (purified protein derivative) ปริมาณ 0.1 มิลลิลิตร เข้าในชั้นผิวหนัง (intradermal injection) ที่บริเวณท้องแขน หลังจากนั้น 48 ถึง 72 ชั่วโมง จะทำการวัดขนาดรอยนูนบริเวณที่ฉีดยาเข้าชั้นผิวหนังและทำการแปลผลการทดสอบ ข้อจำกัดในการทดสอบคือ บุคลากรผู้ทำการทดสอบปฏิกิริยาทุเบอร์คุลินต้องได้รับการฝึกทั้งการทำและการอ่านเพื่่อให้ได้ผลที่่ถููกต้อง และผู้ป่วยต้องกลับมาที่่สถานบริการเพื่ออ่านผลใน 48-72 ชั่วโมง นอกจากนี้ผู้ป่วยที่มีภาวะภูมิคุ้มกันต่ำก็ยังอาจให้ผลลบอีกด้วย (anergic)
- การทดสอบ interferon-gamma release assay (IGRA) ทำได้โดยการตรวจเลือดเพื่อช่วยในการวินิจฉัยการติดเชื้อ M. tuberculosis complex การทดสอบ IGRA เป็นวิธีการตรวจวัดปริมาณ interferon-gamma (IFN-γ) ที่ถูกสร้างภายหลังจากมีการติดเชื้อ M. tuberculosis complex ในร่างกาย ความไวและความจำเพาะจะเท่ากับหรือดีกว่าการทดสอบทุเบอร์คุลิน (5) ข้อเด่นของการตรวจ IGRAs จะช่วยลดผลการทดสอบที่เป็นผลบวกลวงจากการทดสอบทางผิวหนังด้วยทุเบอร์คุลิน ปัจจุบันมีวิธีการตรวจที่ได้รับการรับรองอยู่ 2 วิธี ได้แก่ QuantiFERON-TB Gold Plus (QFT-Plus) และ SPOT® TB test (T-spot) โดยที่รายละเอียดของการทดสอบ IGRA เทียบกับการทดสอบทางผิวหนังด้วยทุเบอร์คุลิน เป็นดังแสดง (slide 1)

กรณีศึกษาที่ 1
นักศึกษาแพทย์ปี 4 ทำการตรวจคัดกรอง TST ได้ 14 เซนติเมตร (ผลเป็นบวก) ได้รับการรักษาวัณโรคระยะแฝงด้วยสูตร Isoniazid 300 mg/day ครั้งนี้มาขอรับยาตามนัด โดยที่ได้รับการรักษามาแล้ว 2 เดือน ภาพรังสีทรวงอก (chest X-ray; CXR) กลับพบ right upper lung infiltration ซึ่งเข้าได้กับภาวะ active pulmonary tuberculosis จากการทบทวนภาพรังสีทรวงอกทั้งหมด พบว่ารอยโรคในผู้ป่วยรายนี้มีขนาดเล็กน้อยมากและสังเกตแทบไม่เห็นจากภาพรังสีทรวงอกครั้งแรก (ก่อนเริ่มให้การรักษาวัณโรคระยะแฝง)
แนวทางการให้ยารักษาวัณโรคระยะแฝงในผู้ป่วย (Tuberculosis Preventive Therapy: TPT) นั้นเริ่มจากการคัดกรองที่มีความเสี่ยงสูงในการรับเชื้อวัณโรคและมีโอกาสสูงที่จะเกิดวัณโรคระยะกำเริบ (active tuberculosis) ได้แก่ ผู้ติดเชื้อเอชไอวี ผู้สัมผัสใกล้ชิดผู้ป่วยวัณโรคปอดระยะกำเริบ ประชากรกลุ่มเสี่ยงอื่นๆ ได้แก่ ได้แก่ ผู้ป่วยโรค silicosis, ผู้ป่วยที่ทำการฟอกไต, ผู้ป่วยที่ได้รับยา Anti-TNF, ผู้ป่วยที่เตรียมตัวรับการปลูกถ่ายอวัยวะ รวมไปถึงบุคลากรทางการแพทย์ การคัดกรองนั้นทำด้วยการคัดกรองอาการและภาพรังสีทรวงอกว่ามีหลักฐานของวัณโรคปอดระยะกำเริบหรือไม่ หากไม่มีหลักฐานของวัณโรคระยะกำเริบจะทำการตรวจทุเบอร์คุลินหรือ IGRA ต่อ (ภาพที่ 2) เมื่อผลเป็นบวกและไม่มีข้อห้ามในการรักษาวัณโรคระยะแฝงก็สามารถเริ่มการรักษาได้
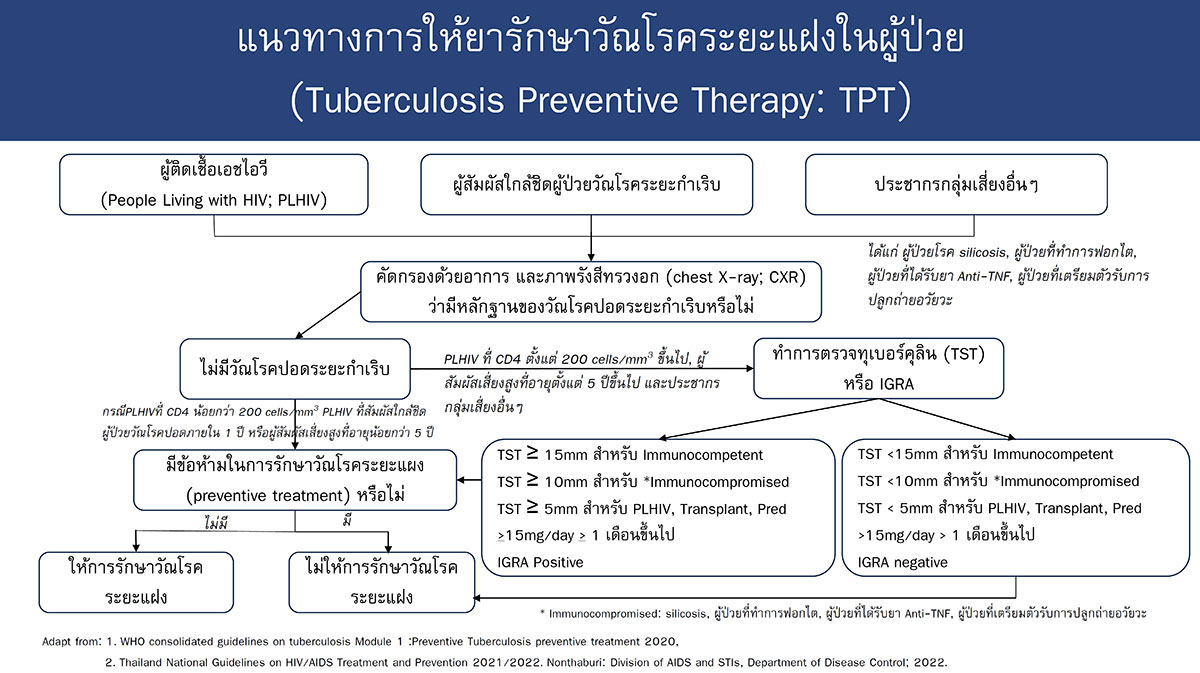
กรณีที่ภาพรังสีทรวงอกไม่สามารถแยกได้ชัดเจนว่ามีรอยโรคที่เข้าได้กับวัณโรคระยะกำเริบหรือไม่ สามารถพิจารณาส่งตรวจเอกซเรย์คอมพิวเตอร์บริเวณทรวงอก (chest CT scan) ได้ซึ่งมีความไวที่สูงกว่าภาพรังสีทรวงอก (6)
กรณีศึกษาที่ 2
หญิงไทยคู่อายุ 42 ปี อาชีพแม่บ้านทำความสะอาดในโรงพยาบาล (หอผู้ป่วยมะเร็ง) ได้มีการคัดกรอง TST ทุกๆ ปี ซึ่งในครั้งสุดท้าย ผลการตรวจ TST ได้ 16 เซนติเมตร (ผลเป็นบวก) ภาพรังษีทรวงอกไม่พบวัณโรคปอดระยะกำเริบ ให้การรักษาวัณโรคระยะแฝงด้วยสูตร isoniazid 300 mg/day (plan 6-9 months) ภายหลังรักษาได้ 2 สัปดาห์ คนไข้มีอาการอ่อนเพลีย รู้สึกเหมือนตัวรุมๆ มีไข้ ไม่สบายตัวหลังกินยา คนไข้ตัดสินใจหยุดยาเองก่อนมาพบแพทย์ตามนัด 2 วัน อาการทุเลาลงบ้าง ผลการตรวจเลือด พบค่า AST/ALT 134/165U/L
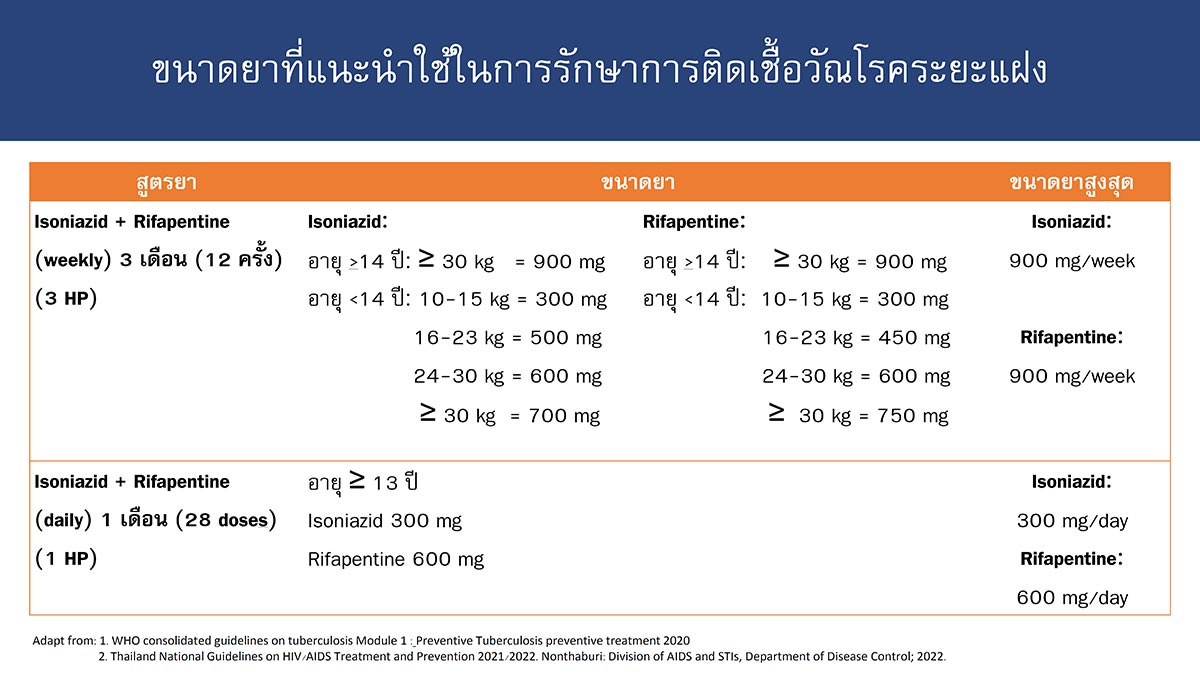
สูตรยาในการรักษาวัณโรคระยะแฝงนั้น ในอดีตมีเพียงการใช้ยา isoniazid ทุกวันเป็นเวลา 6-9 เดือน (6-9H) เพียงอย่างเดียว อย่างไรก็ตาม ปัจจุบันมีสูตรทางเลือกในการรักษาวัณโรคระยะแฝงใหม่ๆ เพิ่มเติม เช่น การใช้ rifampicin ทุกวันเป็นเวลา 4 เดือน (4R), isoniazid ร่วมกับ rifampicin ทุกวันเป็นเวลา 3 เดือน นอกจากนี้ยังมีการนำยาใหม่อย่าง rifapentine มาใช้ในการรักษา โดยใช้ isoniazid ร่วมกับ rifapentine สัปดาห์ละหนึ่งครั้งเป็นเวลา 3 เดือน (3HP) หรือ isoniazid ร่วมกับ rifapentine ทุกวันเป็นเวลา 1 เดือน (1HP) (ภาพที่ 3-4) ในผู้ป่วยรายนี้ได้เปลี่ยนสูตรยาเป็น rifampicin 4 เดือน ติดตามอาการไม่พบภาวะแทรกซ้อนจากการรักษา

กรณีศึกษาที่ 3
ผู้ป่วยชายไทยอายุ 28 ปี ได้รับการวินิจฉัยเมื่อ มกราคม พ.ศ. 2565 โดยมาด้วยอาการไข้ ไอ เหนื่อยเป็นเวลา 3 สัปดาห์ ผลตรวจเลือดพบ Anti-HIV positive และ CD4 count:184 cells/mm3 (13%) ผู้ป่วยมีภาวะปอดอักเสบจากการติดเชื้อ Pneumocystis jiroveci (PJP) เป็นโรคติดเชื้อฉวยโอกาส หลังจากรับการรักษาด้วยยา co-trimoxazole ได้เริ่มยาต้านไวรัสสูตร Tenofovir, lamivudine และ dolutegravir (TDF/3TC/DTG)
กรณีผู้ติดเชื้อเอชไอวีนั้น หากติดเชื้อวัณโรคระยะแฝงจะมีโอกาสในการเกิดวัณโรคระยะกำเริบร้อยละ 7-10 % ต่อปีซึ่งถือว่าเป็นอัตราที่สูงมาก แนวทางเวชปฏิบัติการวินิจฉัยและรักษาวัณโรคระยะแฝงผู้ติดเชื้อเอชไอวีของประเทศไทยนั้น ต้องคัดกรอง อาการและอาการแสดงที่สงสัยวัณโรค และ Chest X-ray เพื่อหาว่าผู้ป่วยมีวัณโรคปอดระยะกำเริบหรือไม่ก่อนเสมอ กรณีผู้ติดเชื้อเอชไอวีเป็นผู้ติดเชื้อรายใหม่, มีระดับ CD4 cells count น้อยกว่า 200 cells/mm3 หรือเริ่มรักษาด้วยยาต้านไวรัสไม่เกิน 12 เดือน สามารถพิจารณาให้การรักษาวัณโรคระยะแฝงได้เลย โดยไม่จำเป็นต้องทำการตรวจ IGRA หรือ TST กรณีที่ผู้ติดเชื้อเอชไอวีรับยาต้านไวรัสเกิน 1 ปี และ/หรือมีระดับ CD4 cells count ตั้งแต่ 200 cells/mm3 ขึ้นไป ให้พิจารณาทำการตรวจ IGRA หรือ TST และให้การรักษาวัณโรคระยะแฝงหากไม่มีข้อห้ามในการรักษาวัณโรคระยะแฝง ข้อห้ามในการรักษาวัณโรคระยะแฝงในผู้ติดเชื้อเอชไอวี ได้แก่ มีภาวะตับอักเสบ (ชนิดเฉียบพลันหรือเรื้อรัง) แพ้ยาที่จะใช้ในการรักษา กรณีที่มีภาวะ peripheral neuropathy ให้เลี่ยงการใช้สูตรยาที่มี isoniazid
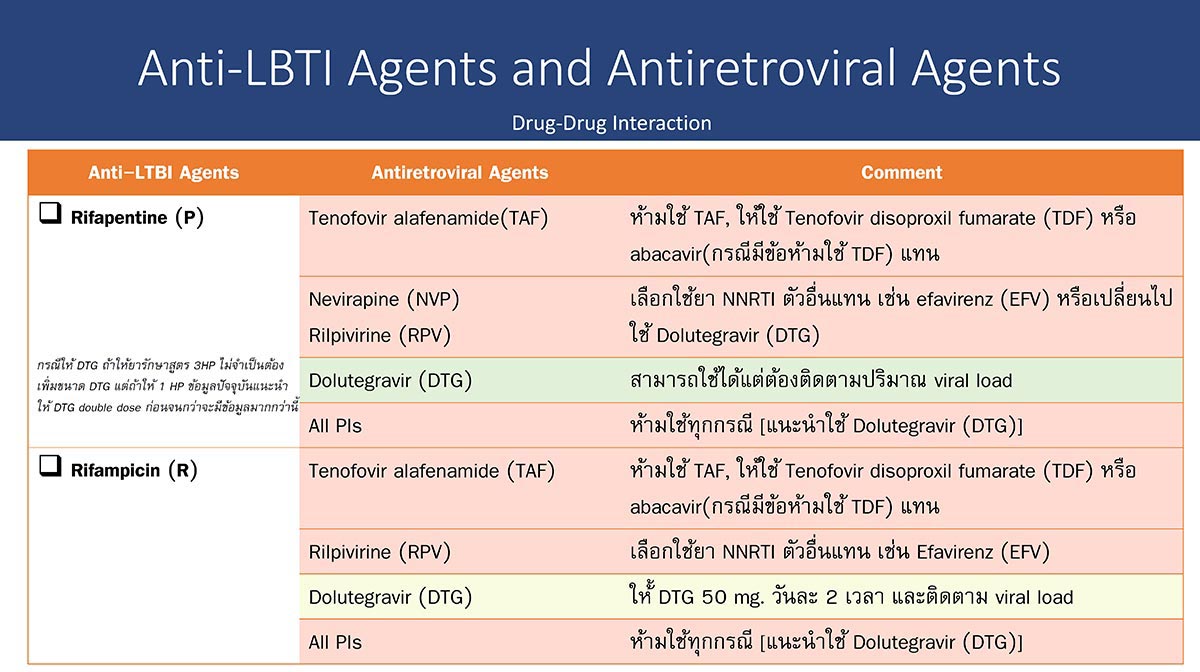
สิ่งสำคัญในการรักษาวัณโรคระยะแฝงในผู้ป่วยเอชไอวีนั้น ต้องคำนึงถึงปฏิกิริยาต่อยา (อันตรกิริยา หรือ drug -drug Interaction) โดยเฉพาะปฏิกิริยาระหว่างสูตรยารักษาวัณโรคระยะแฝง rifampicin และ rifapentine ซึ่งมีผลต่อยาต้านไวรัสเอชไอวีหลายชนิด (ภาพที่ 4)
- rifampicin ห้ามใช้ร่วมกับยาต้านไวรัสกลุ่ม protease inhibitor (PI) และยาต้านไวรัสกลุ่ม NNRTI สูตร rilpivirine (RPV) และยาต้านไวรัสกลุ่ม NRTI สูตร tenofovir alafenamide (TAF) เนื่องจาก rifampicin จะลดระดับยาต้านไวรัสอย่างมาก แต่สามารถให้ rifampicin ร่วมกับยา NNRTI เฉพาะ efavirenz (EFV) หรือ nevirapine (NVP) ได้โดยไม่ต้องปรับขนาดยา กรณีถ้าจะให้ร่วมกับยากลุ่ม integrase inhibitor (INSTI) เช่น dolutegravir (DTG) ควรเพิ่ม dolutegravir เป็น 50 มก. ทุก 12 ชั่วโมง (7,8)
- rifapentine (P) สามารถให้ร่วมกับยาต้านไวรัสสูตร EFV หรือ DTG ร่วมกับยา กลุ่ม NRTI หลายสูตรได้ เช่น abacavir (ABC), lamivudine (3TC), tenofovir disoproxil fumarate (TDF) และ emtricitabine (FTC) แต่ไม่แนะนำให้ร่วมกับยากลุ่ม boosted PI, NNRTI บางชนิด (NVP, RPV) และ TAF (7,8)
ผู้ป่วยรายนี้ได้ให้การรักษาวัณโรคระยะแฝงด้วย Isoniazid ร่วมกับ Rifapentine สัปดาห์ละครั้งนาน 3 เดือน (3HP = 12 week) อย่างไรก็ตามต้องหยุดการรักษาในภายหลังเนื่องจากมีภาวะตับอักเสบจากการใช้ยารักษาวัณโรคระยะแฝง ปัจจุบันผู้ป่วยรับยาต้านไวรัสครบ 1 ปีและมีระดับ CD4 cells count 526 cells/mm3 (27%) จากการติดตามผู้ป่วยต่อเนื่อง ยังไม่ปรากฏวัณโรคปอดระยะกำเริบแต่อย่างไร
การพิจารณารักษาวัณโรคระยะแฝง จะต้องมีการประเมินประโยชน์ในการลดโอกาสป่วยเป็นวัณโรค ควบคู่ไปกับความเสี่่ยงของการเกิดผลข้างเคียงจากยาที่่ให้ เช่น กรณีผู้ป่วยโรคตับแข็ง การอธิบายข้อดีข้อเสีย และตัดสินใจร่วมกันก่อนให้การรักษาวัณโรคระยะแฝงเป็นสิ่งจำเป็น กรณีที่่ไม่ให้การรักษาวัณโรคระยะแฝง ควรติดตามอาการทางคลินิก ภาพรังสีทรวงอกทุก 6 เดือนจนครบ 2 ปี (9)
- World Health Organization. Global tuberculosis report 2023. Geneva: World Health Organization; 2023.
- Menzies NA, Wolf E, Connors D, Bellerose M, Sbarra AN, Cohen T et al. Progression from latent infection to active disease in dynamic tuberculosis transmission models: a systematic review of the validity of modelling assumptions. Lancet Infect Dis . 2018;18(8):e228–e38.
- Behr MA, Edelstein PH, Ramakrishnan L. Is Mycobacterium tuberculosis infection life long? BMJ. 2019;367:l5770.
- Tiemersma EW, van der Werf MJ, Borgdorff MW, Williams BG, Nagelkerke NJ. Natural history of tuberculosis: duration and fatality of untreated pulmonary tuberculosis in HIV negative patients: a systematic review. PLoS One . 2011 Apr 4;6(4):e17601.
- Campbell JR, Krot J, Elwood K, Cook V, Marra F. A systematic review on TST and IGRA tests used for diagnosis of LTBI in immigrants. Mol Diagn Ther . 2015 Feb;19(1):9-24.
- Hirama T, Hagiwara K, Kanazawa M. Tuberculosis screening programme using the QuantiFERON-TB Gold test and chest computed tomography for healthcare workers accidentally exposed to patients with tuberculosis. J Hosp Infect. 2011 Mar;77(3):257-62.
- World Health Organization. WHO consolidated guidelines on tuberculosis. Module 1: prevention – tuberculosis preventive treatment. Geneva: World Health Organization; 2020.
- Ruxrungtham K, Chokephaibulkit K, Chetchotisakd P, Chariyalertsak S, Kiertburanakul S, Putacharoen O, et al. Thailand National Guidelines on HIV/AIDS Treatment and Prevention 2021/2022. Nonthaburi: Division of AIDS and STIs, Department of Disease Control; 2022.
- Division of Tuberculosis, Department of Disease Control, Ministry of Public Health, Thailand. Clinical Practice Guideline Tuberculosis Preventive Treatment 2023. Available from: https://www.tbthailand.org/documents.html. Accessed date 9 Feb 2024.





