 ศ. นพ. สมศักดิ์ เทียมเก่า
ศ. นพ. สมศักดิ์ เทียมเก่า
สาขาประสาทวิทยา ภาควิชาอายุรศาสตร์ คณะแพทยศาสตร์ มหาวิทยาลัยขอนแก่น
ประธาน service plan โรคหลอดเลือดสมองเขตสุขภาพที่ 7
บทนำ
ภาวะชักต่อเนื่อง (status epilepticus : SE) เป็นภาวะฉุกเฉินทางระบบประสาทที่มีอันตราย และอาจก่อให้เกิดการเสียชีวิตได้ในอัตราที่สูง กรณีภาวะชักต่อเนื่องเกิดขึ้นในสตรีตั้งครรภ์ยิ่งมีอันตรายที่เกิดขึ้นได้ทั้งมารดาที่ตั้งครรภ์และทารกในครรภ์ได้ ดังนั้นการวินิจฉัยและการรักษาที่เหมาะสมนั้นต้องมีการจัดการอย่างเป็นระบบและครอบคลุมทั้งการป้องกันไม่ให้สตรีตั้งครรภ์ และทารกในครรภ์ได้รับอันตราย ภาวะชักต่อเนื่องนี้อาจเกิดขึ้นในขณะตั้งครรภ์ ขณะกำลังจะคลอดบุตร และหลังคลอด1 ซึ่งในแต่ละช่วงเวลานั้นจะมีการรักษาในรูปแบบที่เฉพาะ สาเหตุนั้นอาจเกิดจากภาวะ eclampsia โรคประจำตัวของผู้ป่วย เช่น systemic lupus erythematosus, cavernoma หรือเกิดจากภาวะติดเชื้อ เช่น viral encephalitis เป็นต้น การรักษาต้องเริ่มจากการวินิจฉัยที่รวดเร็ว และรีบให้การรักษาทันที เพราะการรักษาที่ล่าช้าจะนำมาซึ่งอัตราการเสียชีวิตที่สูงขึ้น2 การวินิจฉัยและเริ่มให้การรักษาที่ล่าช้าก่อให้เกิดผลเสียต่อมารดาแล้ว ยังส่งผลต่อทารกในครรภ์ด้วย เพราะจะก่อให้เกิดภาวะการไหลเวียนของเลือดผ่านรกลดลง ก่อให้เกิดภาวะทารกพร่องออกซิเจนได้3 นอกจากนี้ภาวะผิดปกติแต่กำเนิดของทารกในครรภ์จากฤทธิ์ของยากันชักขนาดสูงและยาสลบ (anesthetic agents) นั้น ยังเป็นสิ่งที่แพทย์ยังไม่มีข้อมูลที่เพียงพอ จึงมีความเสี่ยงในด้านนี้ร่วมด้วยในการรักษาภาวะชักต่อเนื่องในสตรีตั้งครรภ์
ภาวะชักต่อเนื่องในสตรีตั้งครรภ์อาจมีปัจจัยกระตุ้นที่ก่อให้เกิดอาการได้ในผู้ป่วยที่เป็นโรคลมชักมาก่อน ได้แก่ การอดนอน การใช้ยากันชักไม่สม่ำเสมอ ความเครียด การเปลี่ยนแปลงของระดับฮอร์โมน ตลอดจนการเปลี่ยนแปลงทางเภสัชจลนศาสตร์ของยากันชัก4
สาเหตุของภาวะชักต่อเนื่องในสตรีตั้งครรภ์
การศึกษาโดย Rajiv KR และคณะ1 ศึกษาในประเทศอินเดียในผู้ป่วยจำนวน 17 ราย พบสาเหตุเกิดจาก posterior reversible encephalopathy syndrome (PRES) บ่อยที่สุด รายละเอียดดังตารางที่ 1 รูปแบบการชักเป็นแบบ convulsive status epilepticus (CSE) 14 ราย และ non-convulsive status epilepticus (NCSE) 3 ราย ผลการรักษาของมารดา ประเมินโดย functional independence measure (FIM) รายละเอียด ดังตารางที่ 2 และ modified Rankin Scale (mRS) รายละเอียด ดังตารางที่ 3 ความรุนแรงของภาวะชักต่อเนื่องประเมินโดย STESS (Status Epilepticus Severity Score) ดังตารางที่ 4 ซึ่งผู้ป่วยจะได้รับการประเมินช่วงเวลากลับบ้าน โดยแบ่งเป็น good outcome (FIM score 4-7, mRS 0-2) และ poor outcome (FIM score 1-3, mRS >3) ส่วนทารกประเมินหลังคลอด โดยกลุ่มที่ 1 ได้แก่ คลอดปกติไม่มีภาวะแทนกซ้อน กลุ่มที่ 2 เสียชีวิต หรือต้องเข้ารับการรักษาใน neonatal intensive care unit เนื่องจากมีภาวะแทรกซ้อน
ตารางที่ 1 ลักษณะทางคลินิกสตรีตั้งครรภ์ที่มีภาวะชักต่อเนื่อง หมายเหตุ STESS, Status Epilepticus Severity Score.
หมายเหตุ STESS, Status Epilepticus Severity Score.
ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ตารางที่ 2 การประเมิน functional independence measure (FIM) outcome score ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ตารางที่ 3 การประเมิน modified Rankin Scale (mRS) ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ตารางที่ 4 การประเมิน Status Epilepticus Severity Score (STESS)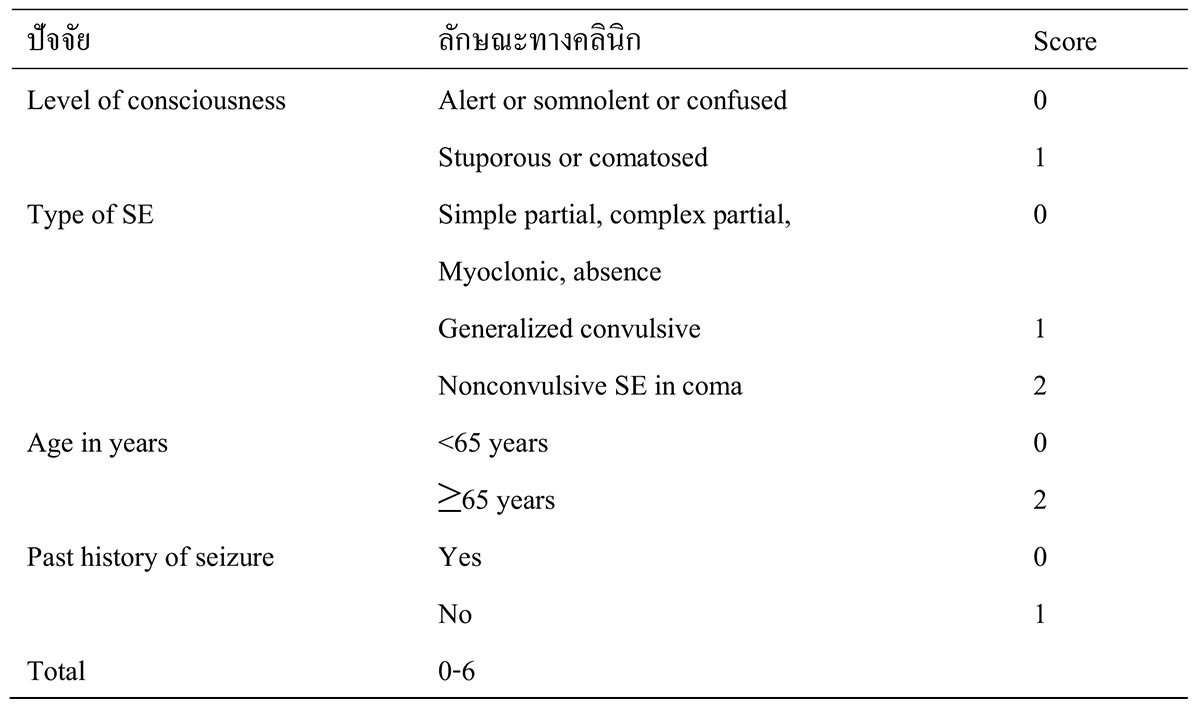 ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
ผลการรักษาพบว่า 13 รายจาก 17 ราย ร้อยละ 76.5 ผลการรักษาดี 4 ราย ผลการรักษาไม่ดี โดย 2 ราย สาเหตุจาก cerebral venous sinus thrombosis สาเหตุจาก subarachnoid hemorrhage 1 ราย PRES 1 ราย โดยพบว่าระยะเวลารักษาในหอผู้ป่วยวิกฤตินานมากกว่า 7 วัน และ STESS ที่สูงสัมพันธิ์กับผลการรักษาไม่ดี
ผู้ป่วยจำนวน 6 ราย จาก 17 ราย ร้อยละ 35 คลอดก่อนกำหนด 3 ราย ร้อยละ 18 ผ่าตัดคลอด ทารก 9 ราย ร้อยละ 57 จัดอยู่ในกลุ่มที่ 1 ไม่พบการคลอดเสียชีวิต (stillbirths) ทารก 8 ราย ร้อยละ 43 พบภาวะแทรกซ้อน ประกอบด้วย low birth weight 4 ราย respiratory distress 2 ราย anoxic brain 1 ราย และ intraventricular hemorrhage 1 ราย 3 ใน 8 รายในกลุ่มผลการรักษาไม่ดี พบ 2 รายเกิดภาวะ eclampsia และ 1 รายเกิด sever antepartum hemorrhage ทั้ง 2 รายนี้ คลอดโดยการผ่าตัดคลอด 6 ราย คลอดก่อนกำหนด ทารก 5 ใน 8 ราย กลุ่มผลการรักษาไม่ดีนี้ มารดาเป็น refractory status epilepticus ได้รับการรักษาด้วยยาดมสลบ และรักษาในหอผู้ป่วยวิกฤตินานมากกว่า 7 วัน
ก่อนหน้านี้มีการรายงานผลการศึกษาภาวะชักต่อเนื่องในสตรีตั้งครรภ์ โดย Lu YT และคณะ5 ผู้ป่วยจำนวน 7 ราย รายละเอียด ดังแสดงในตารางที่ 5
ตารางที่ 5 ลักษณะทางคลินิกผู้ป่วยภาวะชักต่อเนื่องในสตรีตั้งครรภ์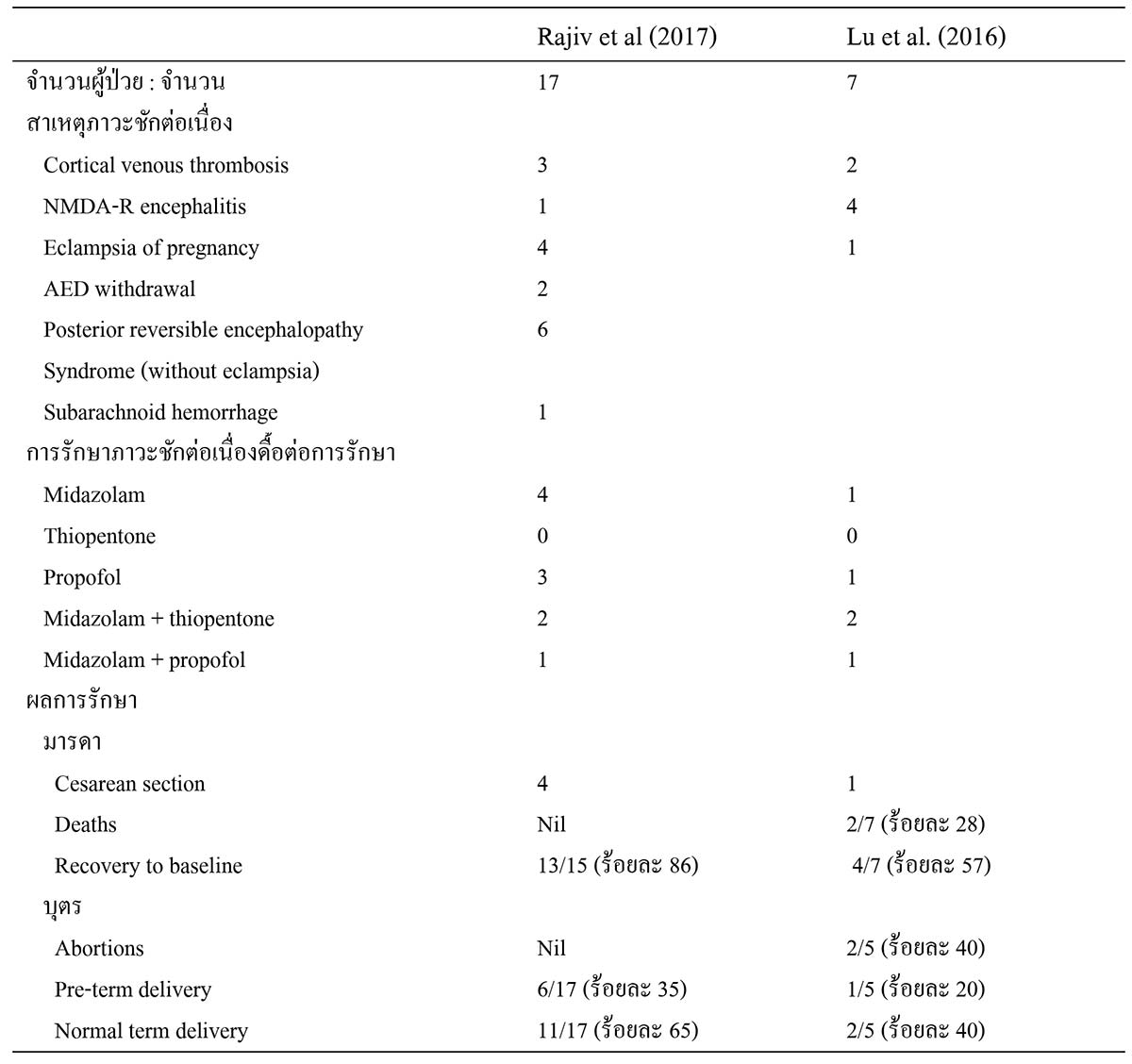 NMDA-R, Nicotinamide methyl dimethyl aspartate-receptor.
NMDA-R, Nicotinamide methyl dimethyl aspartate-receptor.
ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
การรักษาด้วยยา first line ได้แก่ lorazepam 15 ใน 17 ราย ร้อยละ 88 และ midazolam 2 ราย ทั้ง 17 รายได้รับการรักษาด้วยยากันชัก fosphenytoin 12 ราย ร้อยละ 71 และ phenobarbital 5 ราย ร้อยละ 29 ภายหลังให้ยากันชักแล้วยังพบว่ามีอาการชักที่ควบคุมไม่ได้ ต้องได้ยากันชักซ้ำ 12 รายจาก 17 ราย ให้การรักษาด้วยยากันชัก phenobarbital 4 ราย levetiracetam 4 ราย fosphenytoin 2 ราย sodium valproate 2 ราย ในช่วง 5 ปีหลังไม่พบการใช้ sodium valproate เลย และใช้ levetiracetam มากขึ้น
ผู้ป่วย 10 จาก 17 ราย ร้อยละ 58 เกิดภาวะ refractory status epilepticus ต้องใช้ยาสลบฉีดเข้าทางหลอดเลือดดำ โดย 4 รายใช้ midazolam และ 3 รายใช้ propofol จึงควบคุมอาการชักได้ อีก 3 รายต้องใช้ยา 2 ชนิดร่วมกัน คือ 2 ราย ใช้ midazolam ร่วมกับ thiopentone และ 1 รายใช้ midazolam ร่วมกับ propofol กรณีมีสาเหตการชักต่อเนื่องจากภาวะ eclampsia นั้นรักษาด้วยการให้ magnesium sulfate ตาม Pritchard regimen6
การศึกษาล่าสุดที่ได้รวบรวมผู้ป่วยภาวะชักต่อเนื่องในสตรีตั้งครรภ์ โดยรวบรวมผลการศึกษาทั้งหมดที่มีรายงานในปัจจุบัน สรุปรายละเอียดดังตารางที่ 6
ตารางที่ 6 ลักษณะทางคลินิกและผลการรักษาภาวะชักต่อเนื่องในสตรีตั้งครรภ์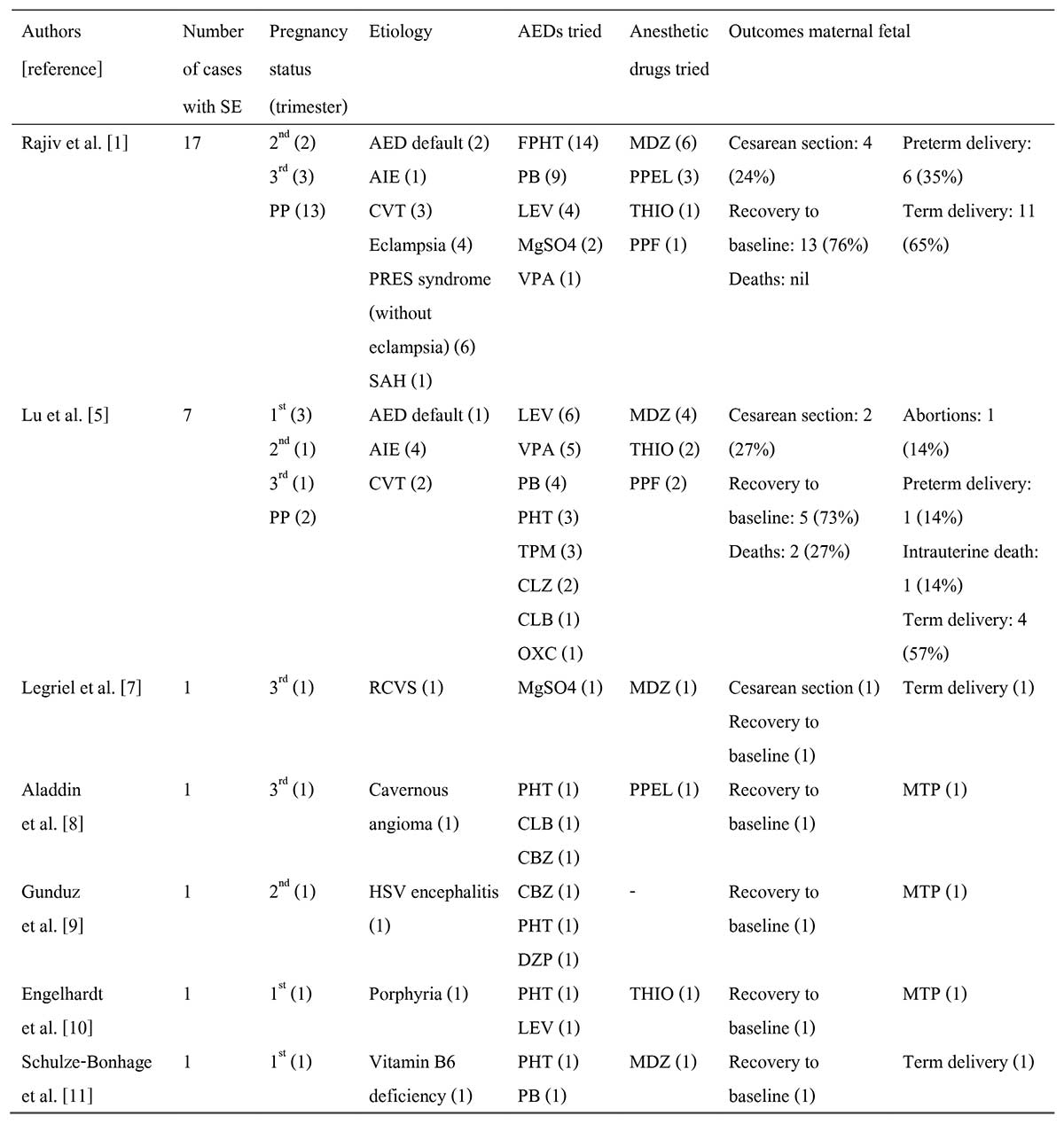 AED – antiepileptic drug, AIE – autoimmune encephalitis, CBZ – carbamazepine, CLB – clobazam, CVT – cavernous sinus thrombosis, DZP – diazepam, FPHT – fosphenytoin, HSV – herpes simplex virus, LEV – levetiracetam, MgSO$ – magnesium sulfate, MDZ – midazolam, OXC – oxcarbamazepine, MTP – medical termination of pregnancy, PHT – phenytoin, PB – phenobarbitone, PP – postpartum, PF – propofol, PRES – posterior reversible encephalopathy syndrome, RCVS – reversible cerebral vasoconstriction syndrome, RSE – refractory status epilepticus, SAH – subarachnoid hemorrhage, THIO – thiopentone sodium, VPA – valproate
AED – antiepileptic drug, AIE – autoimmune encephalitis, CBZ – carbamazepine, CLB – clobazam, CVT – cavernous sinus thrombosis, DZP – diazepam, FPHT – fosphenytoin, HSV – herpes simplex virus, LEV – levetiracetam, MgSO$ – magnesium sulfate, MDZ – midazolam, OXC – oxcarbamazepine, MTP – medical termination of pregnancy, PHT – phenytoin, PB – phenobarbitone, PP – postpartum, PF – propofol, PRES – posterior reversible encephalopathy syndrome, RCVS – reversible cerebral vasoconstriction syndrome, RSE – refractory status epilepticus, SAH – subarachnoid hemorrhage, THIO – thiopentone sodium, VPA – valproate
ที่มา : Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy – Can we frame a uniform treatment protocol? Epilepsy & Behavior 2019;101:106376.
สาเหตุของภาวะชักต่อเนื่องในผู้ป่วยทั้งหมด 29 รายนี้ ประกอบด้วย acute symptomatic 26 ราย ร้อยละ 89.7 และ remote symptomatic 3 ราย ร้อยละ 10.3 สาเหตุที่พบบ่อย ได้แก่ PRES/reversible cerebral vasoconstriction syndrome (RCVS) spectrum จำนวน 11 ราย ร้อยละ 38 โดย 5 ใน 11 รายนี้ เกิดภาวะ eclampsia (ร้อยละ 45) และ 6 รายที่เหลือ ร้อยละ 55 พบภาวะ PRES สาเหตุที่พบรองจาก PRES/RCVS คือ ภาวะ cortical venous sinus thrombosis 5 ราย และ autoimmune encephalitis 5 ราย ที่เหลือเกิดจาก การขาดยากันชัก 3 ราย herpes simplex encephalitis, subarachnoid hemorrhage, cavernous angioma, porphyria และ pyridoxine deficiency อย่างละ 1 ราย
ผลการรักษาของสตรีตั้งครรภ์ พบ 23 จาก 29 ราย ร้อยละ 79 ผลการรักษาดีหายเป็นปกติ ที่เหลือ 6 ราย ร้อยละ 21 ได้ผลไม่ดี โดย 2 ราย ร้อยละ 7 เสียชีวิต ส่วนทารกในครรภ์นั้น 17 ราย ร้อยละ 58 คลอดเมื่อครบกำหนดการตั้งครรภ์ 7 ราย ร้อยละ 24 คลอดก่อนกำหนด 3 ราย ให้ทำแท้งด้วยเหตุผลทางการแพทย์ 1 ราย แท้งเอง และอีกรายเสียชีวิตในครรภ์
การรักษาด้วยยาระงับการชัก พบว่ายา lorazepam 15 ราย ร้อยละ 52 ยา midazolam 2 ราย ร้อยละ 7 ที่เหลืออีก 12 รายไม่มีรายละเอียด ยากันชักที่ใช้บ่อยที่สุด คือ ยา fosphenytoin จำนวน 21 ราย ร้อยละ 72 ตามด้วยยา phenobarbital 14 ราย ยา levetiracetam 11 ราย กรณีเกิดภาวะ refractory status epilepticus (RSE) ได้ให้ยาสลบฉีดเข้าทางหลอดเลือดดำ ได้แก่ ยา midazolam 12 ราย ร้อยละ 52 ตามด้วย propofol 7 ราย ร้อยละ 30 ยา thiopentone 4 ราย ร้อยละ 17 ผู้ป่วย eclampsia 5 ราย ยาที่ใช้เป็นลำดับแรก คือ magnesium sulfate ผู้ป่วย 2 รายไม่ตอบสนองต่อการรักษา เกิดภาวะ RSE ต้องให้การรักษาด้วยยา fosphenytoin ตามด้วย phenobarbital และ propofol ผู้ป่วยได้รับการรักษาตามสาเหตุของภาวะชักต่อเนื่องร่วมด้วย เช่น autoimmune encephalitis ได้ยา steroid ผู้ป่วย cerebral venous sinus thrombosis ได้รับยา anticoagulation เป็นต้น
การรักษาผู้ป่วยภาวะชักต่อเนื่องในสตรีตั้งครรภ์นั้น ต้องพิจารณาวิธีการรักษาสตรีตั้งครรภ์ และทารกในครรภ์ร่วมด้วย โดยต้องยึดการรักษาสตรีตั้งครรภ์เป็นหลัก ต้องรีบควบคุมอาการชักให้ได้เร็วที่สุด และการรักษานั้นต้องมีผลกระทบต่อทารกในครรภ์น้อยที่สุด Rajiv KR และคณะได้เสนอแนวทางการรักษา ดังนี้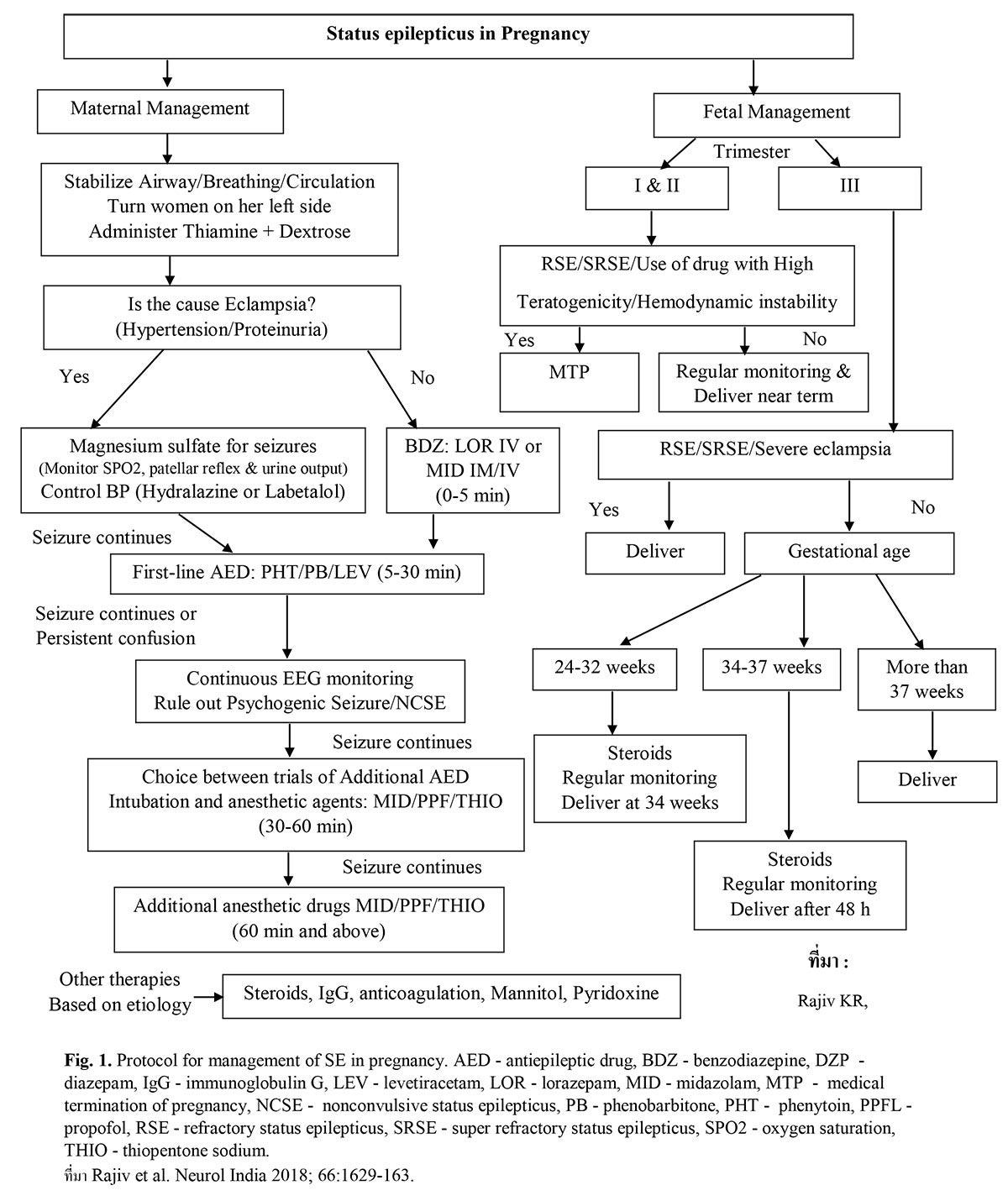 ที่มา : Radhakrishnan A. Status epilepticus in pregnancy – Can we frame a uniform treatment protocol? Epilepsy & Behavior 2019;101:106376.
ที่มา : Radhakrishnan A. Status epilepticus in pregnancy – Can we frame a uniform treatment protocol? Epilepsy & Behavior 2019;101:106376.
ปัจจัยสำคัญของการรักษา คือ สาเหตุของภาวะชักต่อเนื่อง และระยะเวลาการตั้งครรภ์ เพราะจะเป็นสิ่งที่ใช้ตัดสินในการวางแผนการรักษาได้อย่างเหมาะสม ภาวะ eclampsia เป็นภาวะที่พบได้บ่อยว่าเป็นสาเหตุการชักในสตรีตั้งครรภ์ อย่างไรก็ตามยังมีสาเหตุอื่นๆ ที่ก่อให้เกิดภาวะชักต่อเนื่องได้ เช่น PRES, autoimmune encephalitis, cerebral venous sinus thrombosis เพราะถ้าให้การรักษาแก้ไขสาเหตุที่ถูกต้อง ก็ย่อมส่งผลต่อการรักษาที่ดี
การเลือกใช้ยาระงับชักในที่เกิดเหตุ หรือการรักษาภายนอกโรงพยาบาลด้วยทีม emergency medical service ตามการศึกษา Rapid Anticonvulsant Medication Prior to Arrival Trial (RAMPART)13 แนะนำให้ใช้ lorazepam ฉีดเข้าทางหลอดเลือดดำ หรือ midazolam ชนิดฉีดเข้าทางหลอดเลือดดำ หรือฉีดเข้าทางกล้ามเนื้อ กรณีไม่สามารถเปิดหลอดเลือดดำได้ กรณีผู้ป่วยยังมีอาการชักต่อยากันชักที่ใช้บ่อย คือ fosphenytoin/phenytoin หรือ phenobarbital ซึ่งในช่วงหลังตั้งแต่มียากันชัก levetiracetam และผลการศึกษา Established Status Epilepticus Treatment Trial (ESETT)14 แนะนำให้ใช้ยากันชัก levetiracetam เพราะมีความปลอดภัยต่อทารกในครรภ์ ส่วนยากันชัก sodium valproate นั้นไม่แนะนำ ยิ่งถ้าอายุครรภ์น้อยกว่า 8 สัปดาห์ เพราะมีฤทธิ์ teratogenic มาก15 กรณีเกิดภาวะ RSE ยาที่แนะนำ คือ midazolam หรือ propofol เพราะออกฤทธิ์เร็ว ค่าครึ่งชีวิตสั้น ไม่มีผลต่อระบบหัวใจและหลอดเลือด ผลเสียต่อตับต่ำกว่ายา thiopentone หรือ ketamine
กรณี RSE ในช่วง 3 เดือนแรกของการตั้งครรภ์ ทารกในครรภ์อาจเกิดภาวะพร่องออกซิเจน และได้รับผลข้างเคียงด้าน teratogenic ได้ จึงแนะนำให้ทำการยุติการตั้งครรภ์ ส่วนการชักต่อเนื่องในช่วง 6 เดือน หรือ 3 เดือนหลังของการตั้งครรภ์นั้นให้พิจารณาตามสาเหตุของภาวะชักต่อเนื่อง และระยะเวลาการตั้งครรภ์
สรุป
การรักษาภาวะชักต่อเนื่องในผู้หญิงตั้งครรภ์นั้นที่ให้ผลการรักษาดี คือ ต้องรีบให้การวินิจฉัย และให้การรักษาอย่างรวดเร็ว โดยต้องหาสาเหตุที่ก่อให้เกิดภาวะชักต่อเนื่องและรีบแก้ไขสาเหตุดังกล่าว ตลอดจนการประเมินการตั้งครรภ์ ทารกในครรภ์อย่างดี เพื่อให้ผลการรักษานั้นดีทั้งมารดาที่ตั้งครรภ์ และทารกในครรภ์ด้วย
- Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy: Etiology, management, and clinical outcomes. Epilepsy & Behavior 2017; 76:114-9.
- Neligan A, Shorvon SD. Prognostic factors, morbidity and mortality in tonic–clonic status epilepticus: a review. Epilepsy Res 2011;93:1–10.
- Kaplan PW, Norwitz ER, Ben-Menachem E. Obstetric risks for women with epilepsy during pregnancy. Epilepsy Behav 2007;11:283–91.
- Harden CL, Hopp J, Ting TY, Pennell PB, French JA. Practice parameter update: management issues for women with epilepsy—focus on pregnancy (an evidencebased review): obstetrical complications and change in seizure frequency: report of the quality standards subcommittee and therapeutics and technology assessment Subcommittee of the American Academy of neurology and American Epilepsy Society. Neurology 2009;73:126–32.
- Lu YT, Hsu CW, Tsai WC, Cheng MY, Shih FY, Fu TY, et al. Status epilepticus associated with pregnancy: a cohort study. Epilepsy Behav 2016;59:92–7.
- Pritchard JA, Cunningham FG, Pritchard SA. The parkland memorial hospital protocol for the treatment of eclampsia: evaluation of 245 cases. Am J Obstet Gynecol 1984; 148:951–63.
- Legriel S, Merceron S, Pico F, Cordoliani YS, Bedos JP. A rare cause of status epilepticus. Intensive Care Med 2011;37:1718–9.
- Aladdin Y, Gross DW. Refractory status epilepticus during pregnancy secondary to cavernous angioma. Epilepsia 2008;49:1627–9.
- Gunduz A, Beskardes AF, Kutlu A, Ozkara C, Karaagac N, Yeni SN. Herpes encephalitis as a cause of nonconvulsive status epilepticus. Epileptic Disord 2006;8:57–60.
- Engelhardt K, Trinka E, Franz G, Unterberger I, Spiegel M, Beer R, et al. Refractory status epilepticus due to acute hepatic porphyria in a pregnant woman: induced abortion as the sole therapeutic option? Eur J Neurol 2004;11:693–7.
- Schulze-Bonhage A, Kurthen M, Walger P, Elger CE. Pharmacorefractory status epilepticus due to low vitamin B6 levels during pregnancy. Epilepsia 2004;45:81–4.
- Rajiv KR, Radhakrishnan A. Status epilepticus in pregnancy – Can we frame a uniform treatment protocol? Epilepsy & Behavior 2019;101:106376.
- Silbergleit R, Lowenstein D, Durkalski V, Conwit R, NETT Investigators. Lessons from the RAMPART study–and which is the best route of administration of benzodiazepines in status epilepticus. Epilepsia 2013;54(Suppl. 6):74–7.
- Bleck T, Cock H, Chamberlain J, Cloyd J, Connor J, Elm J, et al. The established status epilepticus trial 2013. Epilepsia 2013;54 (Suppl 6):89–92.
- Thomas SV, Jose M, Divakaran S, Sankara Sarma P. Malfomation risk of anti-epileptic drug exposure during pregnancy in women with epilepsy: results from a pregnancy registry in South India. Epilepsia 2017;58:274–81.





